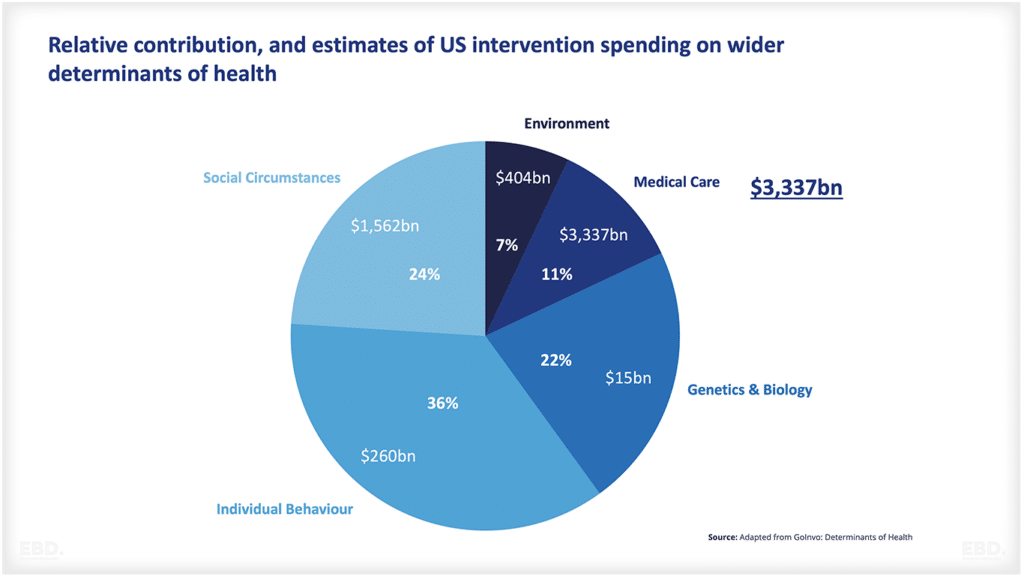
子どものための統合医療チャイルド・ヘルス・ハブ
理想的な」小児保健システムとは、小児、若年者、そしてその家族の明確な要求を認めるものであると言える。それは、小児科の卓越した専門知識へのアクセスを保証し、タイムリーな情報、効果的なコミュニケーション、正確なデータ、包括的なケアの円滑な統合を可能にします。
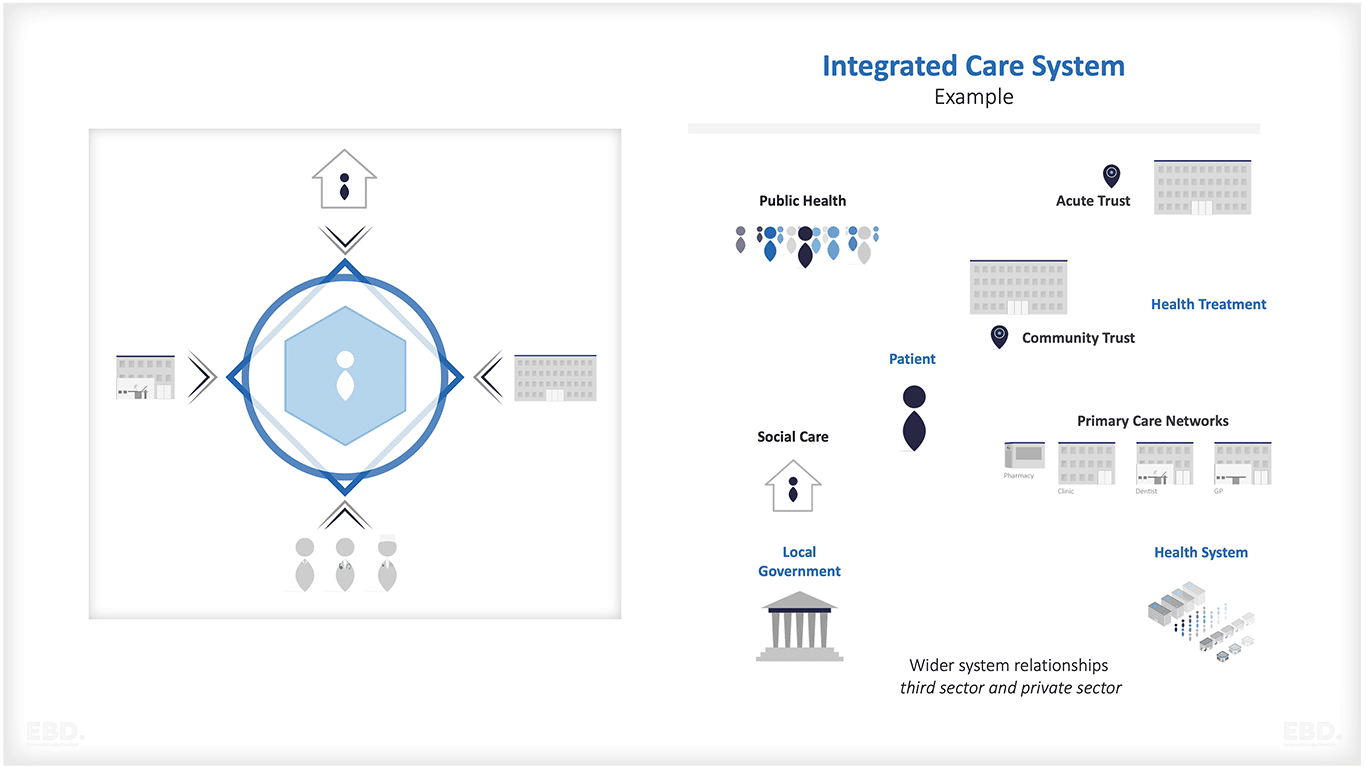
チャイルドヘルスハブ(CHH)は、子供、若者、およびその家族のために特別に設計された統合ヘルスケアの先駆的な例です。
このエコノミック・レンズでは、統合医療が子どもたちにとってなぜ重要なのか、チャイルド・ヘルス・ハブのモデル、そしてロンドン北西部での適用方法について探る。また、他国の子ども向け統合医療モデルについても検証する。
チャイルド・ヘルス・ハブは、分断されたケア提供や連携されていない患者管理など、医療システム内で起こりうる従来の課題を克服するために設計されている。また、小児科医、一般開業医、関連医療従事者、その他サービス利用者の地域コミュニティにおける公共サービス間の協力的な健康モデルを提供することも目的としている。
なぜ小児の統合医療が重要なのか?
子どものための統合医療は、オーダーメイド医療の包括的で相互接続されたネットワークを確立することで、子ども特有のニーズを優先する。このアプローチは、複数の医療提供者間のシームレスな情報共有を通じて、継続性と有効性を高めます。
垂直的統合は、医療提供者がさまざまなレベルで協力し合う場合に起こり、水平的統合は、同じレベルで異なるセクターの医療提供者が協力し合う場合に起こる。どちらのタイプの統合も、全人的ケアを提供することを目的としている。
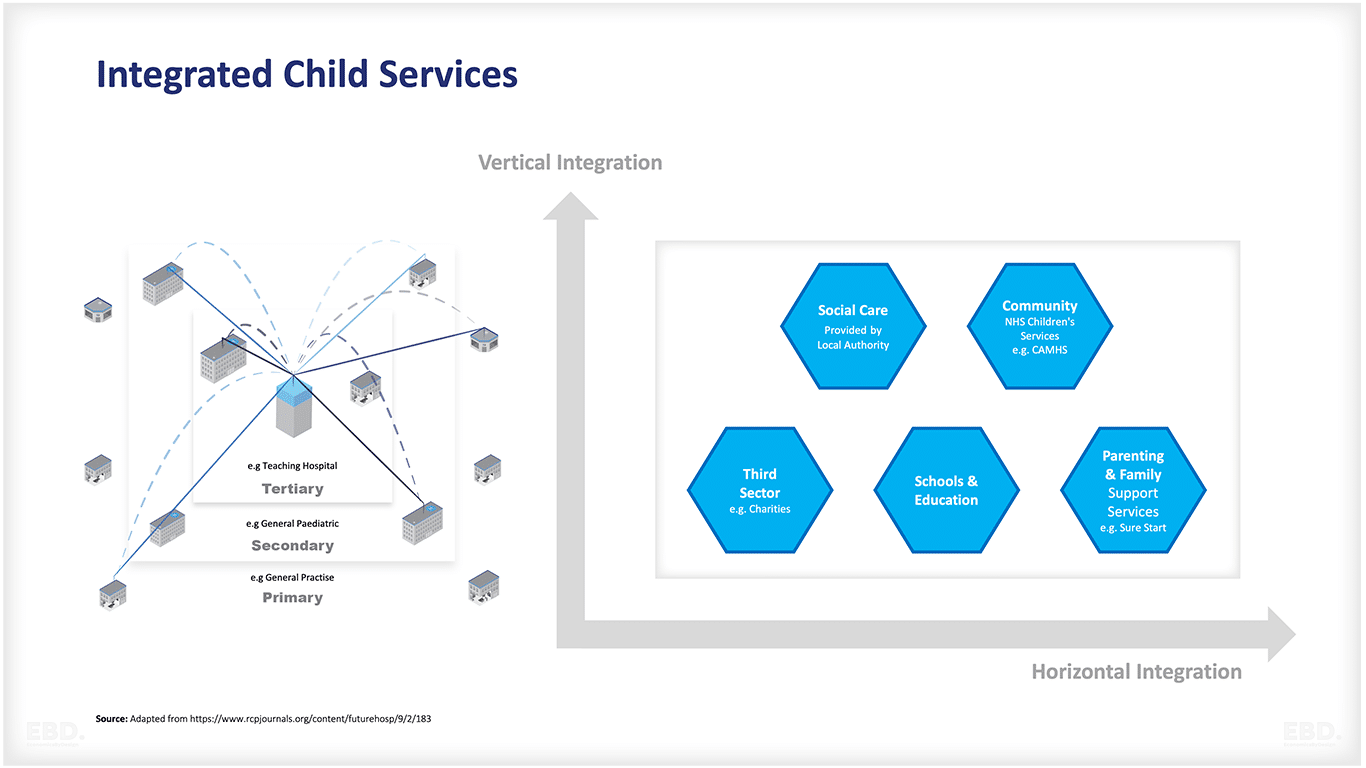
子どもと若者のためのNHS医療・ケアサービスにおける現在の課題
現在、小児保健サービスに関するいくつかの課題や問題が存在している。これらの問題は、子どもたちの幸福と成長に重大な影響を及ぼす可能性がある。例えば、若者は、医療制度に対する認識不足や、既存の医療制度をうまく利用することの難しさのために、タイムリーで適切なケアを受けることができず、苦労している場合がある。さらに、多くの子どもや若者は、その病状が既存の医療サービスの基準を満たさないため、統合医療サービスを利用できない。
子どもの健康格差 - 食糧と燃料の貧困:
子どもの健康状態、特に食糧や燃料の貧困といった問題には、大きな格差がある。こうした不平等は、子どもたちの健康と発育に深刻な影響を及ぼす可能性がある。
疾病負担の変化:
小児が罹患する疾病の重荷は、主に感染症から、急性疾患と慢性疾患の組み合わせへと変化している。このような疾病パターンの変化により、医療システムは適応し、これらの異なるタイプの症状に対して適切なケアを提供する必要がある。
改善の余地
医療の進歩にもかかわらず、子どもの健康アウトカムと提供されるケアの質には、まだ改善の余地がある。このような改善は、他の類似した国々をベンチマークとすることができる。
サービスの質:
レビューでは一貫して、子どもや若者に対する医療サービスの質の低さが強調されている。このことは、この集団に提供されるケアを向上させるための体系的な変革の必要性を示している。
病院を中心とした反応的サービス:
小児保健サービスは、病院を中心に展開されることが多く、予防的というよりは反応的なものになりがちである。医療システム内のさまざまなサービス間の統合が不十分で、子どもの健康に影響を与える可能性のある非保健サービスとのつながりも限られている。
ヘルスリテラシーと医療制度への依存:
地域住民の健康リテラシーが限られているため、情報や指針を得るための医療制度への依存度が高くなっている。
プライマリ・ケアの課題
プライマリーケアは、一般開業医によって提供されるのが一般的で、ほとんどの子どもにとって最初の接点となる。しかし、プライマリ・ケアでは、子どもたちの多様なニーズに効果的に対応するために必要な資源や時間が不足している場合がある。
プライマリーケアとセカンダリーケアの間の能力格差:
プライマリーケアと専門的な病院でのケアの間には、専門知識の格差が顕著である。一般開業医は、病院勤務の小児科医と同レベルの専門知識を利用できない場合があり、複雑な症例の管理には困難が伴う。
労働力計画と予防の重視:
病院を拠点とする小児科医は、急性症例に対応する能力は高いかもしれないが、予防や健康増進に関するトレーニングはあまり受けていないかもしれない。このことは、予防と治療の両側面を包含する、小児保健への包括的なアプローチの必要性を浮き彫りにしている。
子どものための統合医療:課題への解決策
子どものための統合医療は、多くの理由から重要である。家族が適切な時期に適切なケアを受けられるようにすることで、不必要な重複治療や治療の遅れを減らすことができる。これは、子どもたちの健康状態の改善につながり、断片的な治療に関連するコストを削減することができる。
さらに、医療と社会的ケアサービスの統合は、子どもの身体的、精神的、情緒的、社会的ニーズを考慮した包括的かつ協調的な支援を提供する。この総合的なアプローチは、子どもたちが最も必要とするときに、必要なケアを受けられるようにするのに役立つ。
統合されたサービスアプローチを提供することで、上記の問題に対処しようとしている。このシステムを通じて、さまざまなケアサービスが調整され、単一の窓口を通じて提供される。これには、プライマリーケア、専門家によるケア、健康増進、教育サービスなどが含まれる。
このシステムは、複合的な医療ニーズを持つ子どもたちのウェルビーイングを支援し、連携した個別ケアへのアクセスを増やすことを目的としている。さらに、保護者や介護者にとっては、地域社会で必要とされるすべての医療に関する一元的な窓口が提供される。これによって、複数の保健医療提供者とのやり取りから生じる混乱やストレスが軽減される。
チャイルド・ヘルス・ハブとは?
チャイルド・ヘルス・ハブ(Child Health Hub)とは、子どもとその家族のための地域密着型サービスで、統合された医療サービスをひとつの場所で提供するものである。これにより、家族は便利になり、患者は地元で専門医の治療を受けることができるため、ケアの質も向上する。
チャイルド・ヘルス・ハブは、患者、両親、市民、病院、地域社会、プライマリーヘルス、公衆衛生の専門家が協力し、関与することで、子どもと若者の健康を改善することを目的としている。小児科医と開業医の協力関係を促進し、地域社会の子どもたちに包括的なケアを提供する。
子どものためのケアをつなぐ(CC4C)」小児科 統合ケアモデルによる小児保健ハブの初期ビジョンは、一次、 地域、二次、三次医療サービス間のシームレスな統合を促進するこ とを目的としていた。さらに、学校やソーシャルケアを含む様々な分野の専門家と強固なパートナーシップを築き、子どもたちの幸福のための包括的なサポートを確保することを目指した。
チャイルド・ヘルスGPハブ・モデルは、近隣のGP診療所、小児科コンサルタント、その他の医療専門家を集め、地域コミュニティの医療ニーズに対応するものである。合理化されたケアとより良いコミュニケーションにより、このモデルは、小児保健における専門的なサービスと専門知識へのアクセスを保証します。患者は、少ない予約、タイムリーなケア、包括的な管理計画から利益を得ることができる。
2012年に実施されたChild Health GP Hub Modelの初期パイロット版の経済分析では、医療システムの観点からこのモデルの潜在的価値が実証された。このモデルが効果的に実施されれば、より統合的で効率的なアプローチにより、小児科外来受診を迂回させたり、予防したりすることで、小児科外来受診を減らす可能性がある。また、非選択的入院、A&E受診、診断検査の削減にも役立つ可能性がある。
チャイルド・ヘルス・ハブ・サービスは時代を先取りしていた。このサービスは、人間中心の統合医療サービス (IPCHS)の設計原則によく合致している。この原則には、個人やコミュニティの参加とエンパワーメント、強力なガバナンスとアカウンタビリティの確立、ケアモデルの方向転換、セクター内およびセクターを超えたサービスの調整、すべてを可能にする医療システムのサポートなどが含まれる。
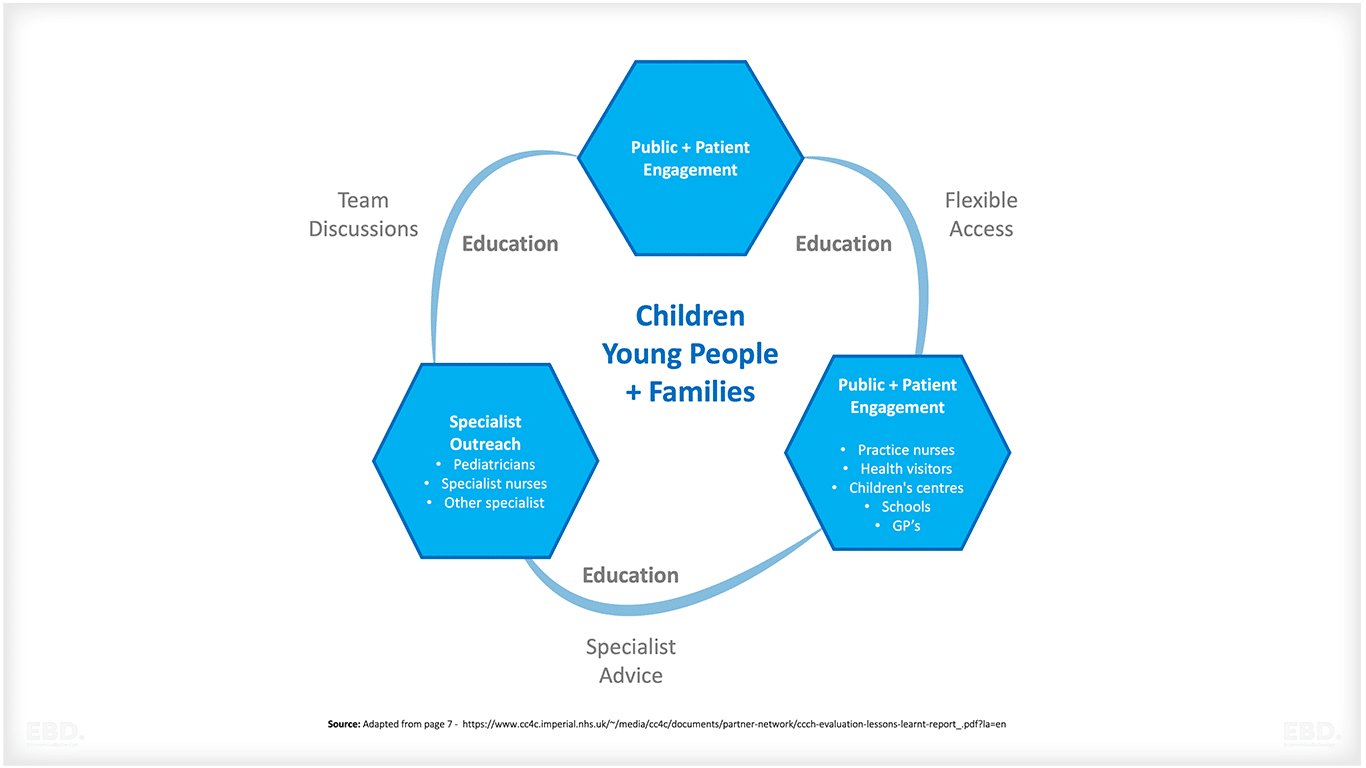
このモデルは、3つの核となる要素で構成されている:
一般市民と患者の参加:
地域社会の優先事項に焦点を当て、健康とウェルビーイング教育のための包括的な市民参加プログラムを実施するために、実践チャンピオンを募集する。このアプローチは、地域社会とのコミュニケーション、理解、関与の質を高め、協力的で情報に基づいた環境を育成することを目的としている。
専門家によるアウトリーチ
小児科医が監督する月1回の昼休みバーチャル多職種チームミーティング。小児科医はローテーションでGPと協力し、地域の診療所で合同診療を行う。さらに、GP診療所は、小児医療に関連するあらゆる事柄について、小児科医の専門知識を活用することができる。
オープンアクセス:
電話やEメールを通じて、さまざまな分野の専門家が緊密に交流することを指す。子どもや若者のかかりつけ医へのアクセスを拡大するための努力が続けられている。
NHSにおけるチャイルド・ヘルス・ハブ・モデルの開発に伴う課題と問題点
設立当初、チャイルド・ヘルスGPハブは、内部市場を中心に構成されたプロバイダー間の選択肢と競争を重視するNHSシステムの中で運営されていた。しかし、この市場主導型のアプローチは、それに関連した支払いモデルや財政の流れとともに、システムの効率的な利点をさまざまなパートナーに効果的に分配することができなかった。そのため、医療提供者が必要とする、ケアの場を超えた連携が妨げられていた。
さらに、分離された制度設計のため、予算をプールするための特別な措置が必要となり、しばしば子どもたちのニーズが見落とされ、多部門の協力が妨げられた。
チャイルド・ヘルス・ハブの開発には、他にもいくつかの課題や問題があった。プライマリ・ケア・ネットワークの規模、地理的範囲、文化的成熟度はさまざまであるため、普及と採用には慎重な計画が必要である。
コンサルタント・スタッフと一般開業医の不足は、システムに対する直接的な圧力からスタッフを再配置することの難しさと相まって、新しい統合的な作業モデルの開発をさらに複雑にしている。
統合ケアシステムを可能にする役割
統合ケアシステムは、2022年の医療・介護法の 一環としてイングランドのNHSに導入された。本稿執筆時点で、42の統合ケアシステムが存在し、それぞれが4つの目的を達成するために存在している:
- 集団の健康と医療における成果を改善する
2.アウトカム、経験、アクセスにおける不平等に取り組む
3.生産性の向上とバリュー・フォー・マネー
4. NHSがより広範な社会的・経済的発展を支援する。
上記のような課題や障壁の多くは、連携と統合のインセンティブをずらす結果となった、これまでのシステム設計の欠陥のために存在している。統合ケアシステムによって、これらの課題や障壁を克服することが可能になるはずである。
特に統合ケアシステムには、域内市場のもとで行われていたよりも、資金の流れを 決定する柔軟性が与えられる。統合ケアシステムが成熟し、直面する地域の問題を解決するためにこのような柔軟性を利用するようになれば、目標を達成するための積極的な手段として、支払いモデルに注目することができるようになるだろう。
ロンドン北西部のチャイルド・ヘルス・ハブモデルケース
ロンドン北西部 ロンドン北西部チャイルド・ヘルス・ハブ (NWL CHH)は 、 ロンドン北西部において、Child Health GP Hubモデルを実施 した。 コネクティング・チルドレン・フォー・ケア(CC4C) プロジェクトである。
NWL CHHは、複雑なニーズを持つ子どもたちに、妊娠中から子ども時代を通じて、タイムリーで効果的なケアを提供している。地域のサービスには、幼児期のサポート、情緒的な健康、母親と赤ちゃんのメンタルヘルス、妊婦クラス、子育てプログラム、教育アウトリーチの調整、ヘルスビジターのサポートなどがある。さらに、喘息、糖尿病、手術後のフォローアップ、歯科治療、特別な教育的ニーズへの早期介入などの症状を持つ子どもたちへの直接的な臨床ケアも提供している。
NWL CHHは、地域コミュニティにおける家族のニーズに対応する統合サービスの導入に成功している。ノースウエスト・ロンドンの100以上のGP診療所にサービスを提供し、小児科外来の大幅な予約削減を達成し、複雑なニーズを持つ子どもたちの健康状態の改善につながった。
NWL CHHの成功は、統合ケアシステムがいかにして多様な地域社会全体の人々の健康を向上させることができるかを示す、説得力のある例となった。このモデルは、地域住民により良い医療成果をもたらすことを目指し、同様のイニシアチブを実施しようとしている他の地域を鼓舞するものである。
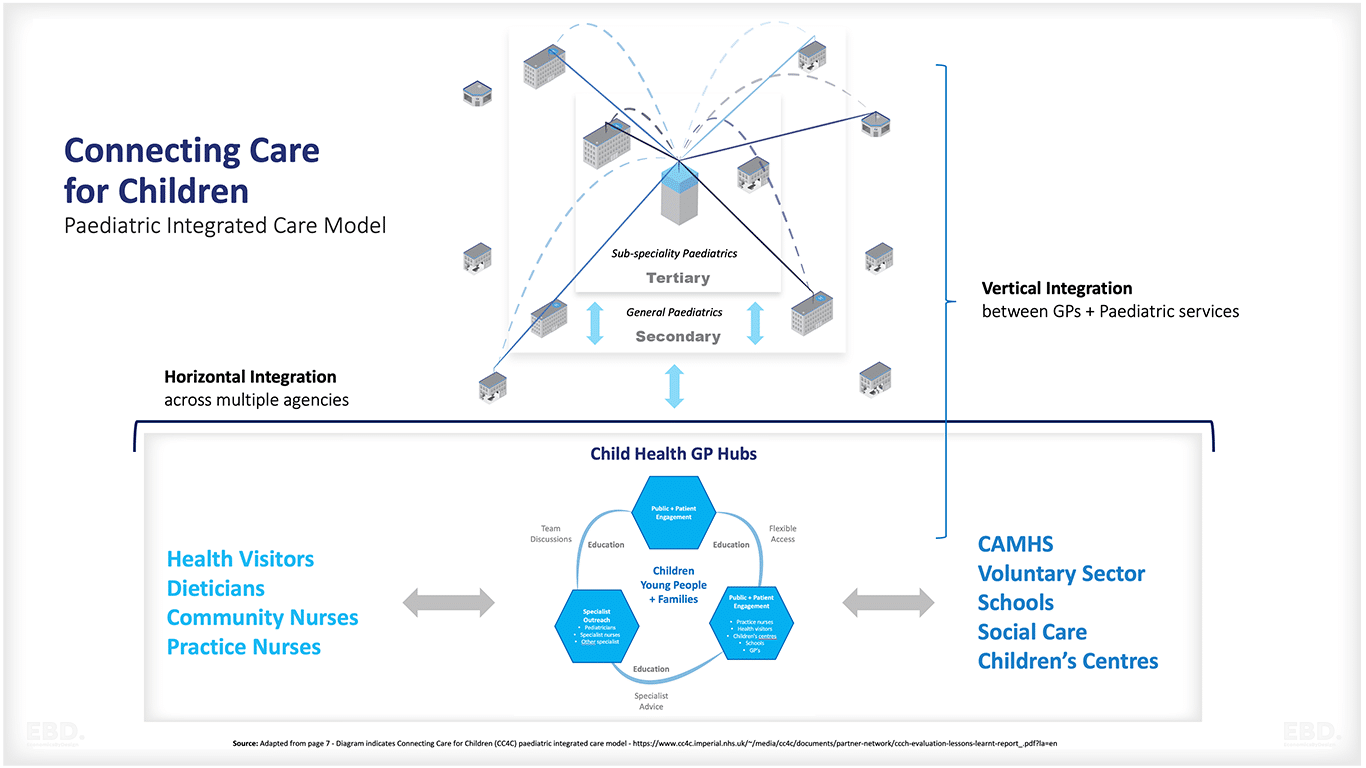
NWLチャイルド・ヘルス・ハブ・モデルの利点のまとめ
- 子どもや若者、そしてその家族にとって、地域の医療サービスへのアクセスが改善された。
- 多職種チームによる合理化されたケアサービスを一箇所で提供し、ケアの質を向上させる。
- 専門医とGP間の効率的なコミュニケーションと連携により、待ち時間が短縮され、健康状態が改善される。
- 市民の参加と教育を強化し、より多くの情報に基づいた意思決定を導く。
- 医療従事者との連携やコミュニケーションが改善されたことにより、患者の満足度が向上。
- 病院への受診、A&Eへの出席、診断テストの削減により、医療システムのコスト削減が可能になる。
- 個々のニーズに合わせたケアプランが改善され、家族と医療従事者間のコミュニケーションがより円滑になる。
- 重複する検査を減らし、部門間のサービスを統合することで、医療資源をより効率的に活用する。
- GPが小児科医と協力して地域サービスを提供する能力を高める。
- プライマリー、コミュニティ、セカンダリー、そして三次医療サービス間の連携を強化し、より統一的な医療提供を目指す。
ロンドン北西部におけるチャイルド・ヘルス・ハブのポジティブな影響
患者さんとご家族のために
ノースウエスト・ロンドンにおけるチャイルド・ヘルス・ハブに関する包括的な報告書で強調されているように、チャイルド・ヘルス・ハブは、患者とその家族にさまざまな説得力のある利益をもたらす。
特筆すべきは、88%もの親が、将来、自分の子供の医療を一般開業医に求める自信が高まったと回答していることである。このような自信の向上には、対象となる予防措置を戦略的に実施することが不可欠である。
このような治療結果の改善の典型的な例は、喘息の子どもたちに提供されるケアに見ることができる。家庭、学校、一般診療所、病院など、さまざまな場面で子どものニーズに合わせた包括的なケアプランによって、こうした若年患者のケアの質は目覚ましく向上した。
さらに、WhatsAppグループのような革新的なプラットフォームは、重要な予防接種情報を共有する上で非常に効果的であることが証明されている。このようなグループ内に情報満載のインフォグラフィックを掲載することで、予防接種率が大幅に向上し、合理化されたコミュニケーションが医療成果に好影響を与えることが浮き彫りになった。
このような顕著な成果に加え、小児医療ハブは、一般的な診察予約に伴う課題を大幅に軽減する、患者中心の一連の利点を提供する。慣れ親しんだ地元の環境でのタイムリーな予約の利便性は、予約に関連する不安を大幅に軽減する。
さらに、このような環境で専門医と相談する機会があれば、移動や駐車場といった現実的な障害を最小限に抑えることができるため、全体的な患者体験が向上する。
患者の経験データは、患者報告経験測定(PREMフォーム)を通じて収集されている。2019年、患者は次のような感想を述べた:79%はGPのセッティングを好み、92%は情報が明確であると感じ、100%は家族が決定に関与していると感じ、100%は臨床医が効果的に協力していると指摘した。
スタッフ向け
小児保健ハブは、スタッフの経験を高め、専門的な能力開発を促進することに重点を置き、スタッフにとって多くのメリットを提供する。これらのハブは、研修生の医療専門家にとって、実地経験を積み、有意義な人間関係を構築する貴重な機会となる。
これらのハブに積極的に参加することで、スタッフは小児科の一般的な問題に対処する新しいスキルを身につけ、最新の臨床知識を応用する自信を高めることができる。さらに、ハブはスタッフが臨床的に興味のある分野を探求する力を与え、仕事の満足度を高めることにもつながっている。
小児医療ハブの重要な利点のひとつは、プライマリーケアとセカンダリーケア間のコミュニケーションを改善できることである。この相乗効果により、スタッフは小児科医や専門医からタイムリーな電子メールによるアドバイスを受けることができ、意思決定が容易になり、再診の必要性が減少する。
さらに、小児保健ハブは、ヘルスビジター、児童・思春期精神保健サービス、ソーシャルサービスなど、医療システム内の同僚との連携を促進する。このような連携は、よりよい道しるべとなり、地域資源の活用を促進し、最終的に子どもたちに提供されるケアの質を向上させる。
システム
チャイルド・ヘルス・ハブは、医療制度にさまざまな大きなメリットをもたらす。特筆すべきは、サービス評価によると、初期バージョンのチャイルド・ヘルス・ハブは、外来受診を39%減少させ、事故・救急を22%減少させ、入院を17%減少させることに成功したことである。
これらの成果は、医療提供と資源配分の最適化における小児保健ハブモデルの有効性を裏付けている。
小児医療ハブにおける強固なケアモデルの開発は、同様の成功を目指す他の診療科にとって模範的な青写真となる。慎重に設計され、洗練されたこれらのモデルは、不必要な紹介を減らすこと、そして患者の病歴と徹底的な検査を通じて既存の紹介の質を向上させること、という2つの目的を達成することを目的としている。
このアプローチの核心は、患者をサービス提供の中心に据えることであり、病院中心のケアから地域に根ざしたソリューションへと焦点を移すことである。これは患者の希望に沿うだけでなく、より持続可能で効率的なヘルスケア・エコシステムを促進する。
チャイルド・ヘルス・ハブの普及と導入に関するビジネスケース
ノースウエスト・ロンドン統合医療委員会(North West London Integrated Care Board)は最近、小児医療ハブ(Child Health Hubs)のシステム全体への普及と導入を支援するための暫定的な資金提供に関するビジネスケースを承認した。このビジネスケースでは、変革のケース、小児医療ハブを開発するためのオプション、オプションの質的・量的コストとベネフィット、経済性、管理およびベネフィットの実現に関する問題が検討された。
ビジネスケースをサポートするために作成された "バリューケース "は、小児保健ハブを採用することによって生じるであろう保健システムの効率化について、(これまでの評価と比較して)控えめな仮定に基づいていた。
具体的には、平均して4%の新規外来患者と7%のフォローアップ外来患者の予約、3%のA&E受診と7%の入院、さらにGPの予約と精神保健の紹介の削減という正味の追加能力を解放することになる。
これらの非常に控えめな仮定でさえ、普及と採用を支援するための過渡的な投資によって達成される大きな純価値があることを示すのに十分であった。
子どもと若者のための統合ケアの他のモデル
イギリス
CHILDSフレームワーク、サウス・ロンドン
Child Health Integrated Learning & Delivery System (CHILDS)は、子どもの医療とケアを強化するために考案された包括的な枠組みである。当初は、 Children and Young People's Health Partnershipイニシアチブを通じて、サザークとランベスで実施された。
このモデルは、入院を予防し、近隣の小児保健チームを通じて地域に密着したケアを提供することを目的としている。これらのチームは、早期介入、健康増進、プライマリケアネットワーク内での統合ケアを提供する。
トリアージ・プロセスにより、小児医療チームは45%の症例で一般開業医に助言と指導を行い、31%の症例で総合小児医療クリニックに、9%の症例で総合長期疾患サービスに紹介し、13%の症例で専門医を紹介している。その結果、救急外来の受診や非選択的入院が大幅に減少した。
集団健康管理は、最もニーズの高い子どもたちに優先順位をつけ、早期介入とケアを提供することで、健康の公平性に取り組む上で重要な役割を果たす。このデータ主導のアプローチは、比例普遍主義の原則に則っている。
CHILDSフレームワークは、喘息、不安/うつ病、精神衛生上の問題、不安定な住居、食糧不足など、健康や生活に困難を抱える子どもたちの支援に成功している。
バタシーPCN、ユース・クリニック・フェローシップ・プロジェクト、南ロンドン
ワンズワースPCNによって設立されたユース・クリニックは、バタシーにあるホリスティックなクリニックで、思春期の人々に適切なヘルスケアと情報提供サービスを提供することに重点を置いている。このクリニックは、既存の成人社会処方サービスをベースにした試験的プロジェクトとして開始された。その主な目的は、ワンズワースの子どもや若者(CYP)とGPとの関係を強化し、GPへの登録を促進することであった。
COVID-19後の状況は、メンタルヘルスとウェルビーイングのサービスに対する需要の増加を浮き彫りにしており、かなりの数の子どもや若者が不安やうつを経験している。2年間にわたって実施された評価では、社会的処方が、法定メンタルヘルス・サービスへのアクセスを待つ間、子どもたちに暫定的な支援を提供する上で重要な役割を果たしたことが明らかになった。
ウェル・センター南ロンドン
思春期の健康の「ワンストップ・ショップ」モデルの導入は、南ロンドンのウェル・センターに代表される。
ユースワークの慈善団体RedthreadとHerne Hill Group Practice(GP)が共同で開発したThe Well Centreは、Streatham Youth and Community Trustの建物でドロップイン・サービスを提供している。GP、メンタルヘルス・ナース、ユースワーカーなどの医療専門家が、ロンドンのランベス区に住む13歳から20歳の若者(YP)のヘルスケア・ニーズに応えるために、統合的なアプローチで協力している。
同センターに通う3分の2の子供と若者の間で、精神衛生上の問題が最も多いことが判明し、次いで感染症・寄生虫症、泌尿生殖器系の病気が続いた。
興味深いことに、出席者の3分の1がGPを持っていないと回答しており、ウェル・センターが恵まれない人々に対するNHSサービスのギャップを埋め、地域の健康格差に対処している可能性を示している。
ヘルススポットロンドン北東部
タワー・ハムレットGPケア・グループとスポットライト・ユース・サービスは、ヘルス・スポット・サービスとして知られる青少年中心の包括的なイニシアチブを構築するために提携した。このサービスでは、11歳から19歳まで(SENDなどの追加的な課題に直面している場合は25歳まで)のすべての人が利用できる総合的な健康クリニックを提供している。
COVID-19の大流行が始まった時期と重なったにもかかわらず、このサービスは無事に運営を開始した。最初の10ヶ月で、ヘルススポット・サービスは51人の若者に対応し、その多くが複数回参加した。
ヘルススポットでの最初の51件の相談の結果、アドバイス、教育、紹介、直接的な医療支援(処方箋の問題など)、フォローアップのオプションなど、さまざまな形のサポートが提供された。ヘルススポットに対する患者のフィードバックは圧倒的に好意的で、100%がこのサービスを友人に勧めたいと回答している。特に、サービスが親切で、フレンドリーで、快適であることが評価されている。
統合小児科サービス、ロンドン北中部
IPSモデルには3つの主要な機能がある。第一に、一般小児科外来の紹介患者をコンサルタント主導でトリアージすることである。次に、小児科医による助言、指導、学習を提供する月1回の多職種チーム会議(MDM)である。この会議では、紹介された症例について、小児科専門医と多職種からなるチームが話し合う。最後に、コンサルタント主導のトリアージによって特定された小児症例については、プライマリケアクリニックを共同で開設している。
現在、NCLの5つの行政区にまたがる22のプライマリ・ケア・ネットワーク(PCN)が、統合診療所またはMDMモデルのいずれかに積極的に参加している。
MDMでは、小児科医、GP、ヘルスビジター、CAMHS、ソーシャル・プリスクライバーなど、14の異なる機関から専門家が参加し、メンタルヘルスをめぐる重要な議論が行われた。MDMの後、39%の子供と若者(CYP)が信頼できる外来患者の予約から変更され、18%が退院した。
今後は、QI(Quality Improvement)手法とPDSA(Plan-Do-Study-Act)サイクルによって、より質の高いデータを得ることに重点を置いて、このモデルの開発を進めていく。これにより、病態を包括的に分析し、このケアモデルを受けるのに最も適した子どもたちを特定することができるようになる。
ハンプシャーとワイト島
この報告書は、ハンプシャー・ワイト島持続可能性と変革のパートナーシップによる、小児医療ハブモデルの導入の成功とそこから得られた教訓について概説したものである。CC4Cチャイルド・ケア・ハブ・モデルの概要を説明している。
本報告書では、GP診療所においてChild Health Hubモデルを導入する際の財政的な考慮点を示している。さらに、チャンドラーズ・フォード・プライマリ・ケア・ネットワーク(PCN)におけるチャイルド・ヘルス・ハブ・モデルの試験的導入から得られた定量的なデータも紹介している。
さらに、試験的ハブに参加した患者や医療従事者からの定性的なフィードバックは、共有学習、双方向の作業、患者中心のケアの利点を浮き彫りにしている。
報告書では、データ収集の問題や、プライマリ・ケア提供者の関与と影響を十分に評価できなかったことなど、プロジェクト中に遭遇した課題を認めている。しかし、将来のチャイルド・ヘルス・ハブをさらに特定し、発展させるための機会も明らかにしており、予防、福祉、メンタルヘルスに焦点を当てることの重要性を強調している。
サザン・ヘルス・アンド・ソーシャル・ケア・トラスト
北アイルランドでは、5つの医療信託のうち2つがCC4C Child Health GP Hubモデルを導入している。臨床医からはMDTとクリニックに関して肯定的なフィードバックが寄せられている。MDT参加者の大半は、MDTが患者との交流に大きな影響を与え、一次医療と二次医療との関係を改善したと表明している。
国際モデル
オーストラリア
チルドレンズ・ヘルス・クイーンズランド・ホスピタル&ヘルス・サービス(CHQ)は、子どもたちとその家族の幸福を高めるために、近代的な医療提供モデルの導入に取り組んでいます。
CHQ戦略プラン2020-2024
CHQ戦略計画2020-2024は、子供や若者に人生を変えるケアを提供することをビジョンとして概説しています。この計画は、4つの主要な戦略目標を中心に据えています。
- 包括性を重視する
- あらゆる面で卓越性を達成する
- イノベーションと知識創出の促進
- 協調的ケアの育成。
戦略の時点で、CHQはすでにいくつかのイニシアチブを実施している:
プロジェクト・エコー
プロジェクトECHOは、子どもや若者を支援する専門家をつなぐ、バーチャルな知識共有モデルである。双方向の会話やケースディスカッションを通じて、ECHOネットワークは共同学習を促進し、前向きな変化を促進するためにギャップを埋める。2016年以降、オーストラリアのプロジェクトECHOは最大のハブとして台頭し、小児緩和ケア、メンタルヘルス、障害などの分野でネットワークを構築している。
総合診療リエゾン・プログラム
一般診療所リエゾンプログラムは、地域と病院の医療部門間のコミュニケーションを改善します。また、チルドレンズ・ヘルス・クイーンズランド(Children's Health Queensland)のスタッフをサポートし、新しいサービスの促進、紹介ガイドラインの作成、GPへの教育を行っています。
GPコネクト
GPコネクトは、医療サービスへのアクセスを向上させ、救急外来への不必要な受診を減らすことを目的としています。GPコネクトは、複雑なケアが必要な子どもの管理におけるGPへのサポートを提供し、GPとチルドレンズ・ヘルス・クイーンズランド(Children's Health Queensland)間の知識交換を促進する。
緊急でないサポートへのアクセスを増やすことで、救急外来への代替経路の利用を促す。GP Connectは、既存の病院サービスを活用し、統合されたケアモデルを提供する。
小児疾患の統合管理(IMCI)戦略
WHOとユニセフが開発したもので、一次医療サービスにおける新生児と子どもへのアクセスとケアの質を改善することを目的としている。このプログラムは、保健ワーカーのスキル向上、保健システムの強化、健康的な家族とコミュニティの実践の促進に重点を置いている。その目的は、新生児期を含む小児期によく見られる病気を予防・管理するとともに、子どもの健全な成長と発達を支援することである。
アンゴラIMCIのケーススタディ:
アンゴラでは、子どもの健康を改善するための取り組みが大き く行われているが、子どもの死亡率は依然として高い。保健省は、世界保健機関(WHO)の支援を受けて、医療サービスの向上と小児・新生児死亡率の削減を目的とした「研修指導者養成プログラム(Training of Trainers Program)」を実施している。
この研修は、保健技術者のスキルを強化し、栄養状態やワクチン接種の遵守状況などの指標を改善することを目的としている。子どもの病気の統合管理(IMCI)アプローチが実施されており、病気の発見と分類、子どもの発達のモニタリングにアルゴリズムとマニュアルが用いられている。
MOCHAプロジェクト(2018年)は、欧州全域で実施されている子どものプライマリー・ヘルスケアのさまざまなモデルを、3年間にわたって徹底的に分析した。この包括的な評価は、EU/EEAの全30カ国を対象としている。
その結果、MOCHAプロジェクトは、これらのモデルに関して6つの重要な結論に達した:
- プライマリ・ケア・システムの有効性は、一般医か小児科医かといったプライマリ・ケア開業医の特定のスタイルよりも、むしろ、アクセスのしやすさ、キャパシティ、人間関係といった要因に左右される。
- 有効性は主に、アクセス、労働力、サービスの調整と継続性、セクター間のガバナンス、社会文化的つながり、資金調達によって決まる。
- 子どもたちに最適なプライマリ・ケアを提供するには、公正で積極的で、専門家、社会的ケア、教育サービスとシームレスに統合された、子ども中心のアプローチが必要である。
- 子どもの健康と発達をめぐる懸念に関しては、公衆衛生、プライマリ・ケア、セクター間の協力に十分な注意が払われていない。
- 欧州における健康データと政策革新において、子どもたちの占める割合が低い。
- 欧州内で省庁横断的な協力体制が強化されれば、エビデンスベースと政策枠組みが強化され、確固とした国内システムの開発が促進される。

結論
チャイルド・ヘルス・ハブ(Child Health Hub)のビジネス・ケースは、あらゆる医療環境で包括的な小児医療を提供するという革新的なアプローチを中心に展開される。このモデルは、一次医療、二次医療、三次医療を含む様々な医療レベルのサービスを統合することに重点を置いており、それによってシームレスな連携とケア成果の向上を実現している。
重要なのは、予防的スタンスと早期介入戦略を採用し、一般的な小児疾患に単に対応するのではなく、積極的に管理することである。このアプローチは、より効果的かつ効率的であるだけでなく、長期的には実際の医療費を削減できる可能性がある。
さらに、ハブは専門家間の協力と知識の共有を促進し、全体的なケア水準を向上させる。ヘルスケアの状況を一変させ、すべての子どもたちが質の高いケアに公平にアクセスできるようにすることで、チャイルド・ヘルス・ハブは、子どもの健康状態を改善するための、財政的にも社会的にも実行可能なモデルとなっている。