Интегрированное здравоохранение для детей: Центр детского здоровья
Идеальную систему детского здравоохранения можно охарактеризовать как систему, учитывающую особые потребности детей, подростков и их семей. Она гарантирует доступ к исключительному педиатрическому опыту и обеспечивает беспрепятственную интеграцию своевременной информации, эффективной коммуникации, точных данных и комплексного ухода.
Центр детского здоровья (CHH) является новаторским примером интегрированного здравоохранения, специально разработанного для детей, подростков и их семей.
В данном экономическом обзоре мы рассматриваем причины важности интегрированного здравоохранения для детей, модель Child Health Hub и ее применение на северо-западе Лондона. Мы также рассматриваем модели интегрированного медицинского обслуживания детей в других странах.
Центр детского здоровья призван преодолеть традиционные проблемы, возникающие в системах здравоохранения, такие как фрагментарное оказание помощи и нескоординированное ведение пациентов. Он также призван создать модель совместной работы педиатров, врачей общей практики, специалистов смежных областей здравоохранения и других государственных служб в местных сообществах пользователей услуг.
Почему важна интегрированная медицинская помощь детям?
Интегрированное медицинское обслуживание детей обеспечивает приоритет их уникальных потребностей путем создания комплексной и взаимосвязанной сети специализированной медицинской помощи. Такой подход повышает преемственность и эффективность благодаря бесперебойному обмену информацией между многочисленными поставщиками услуг.
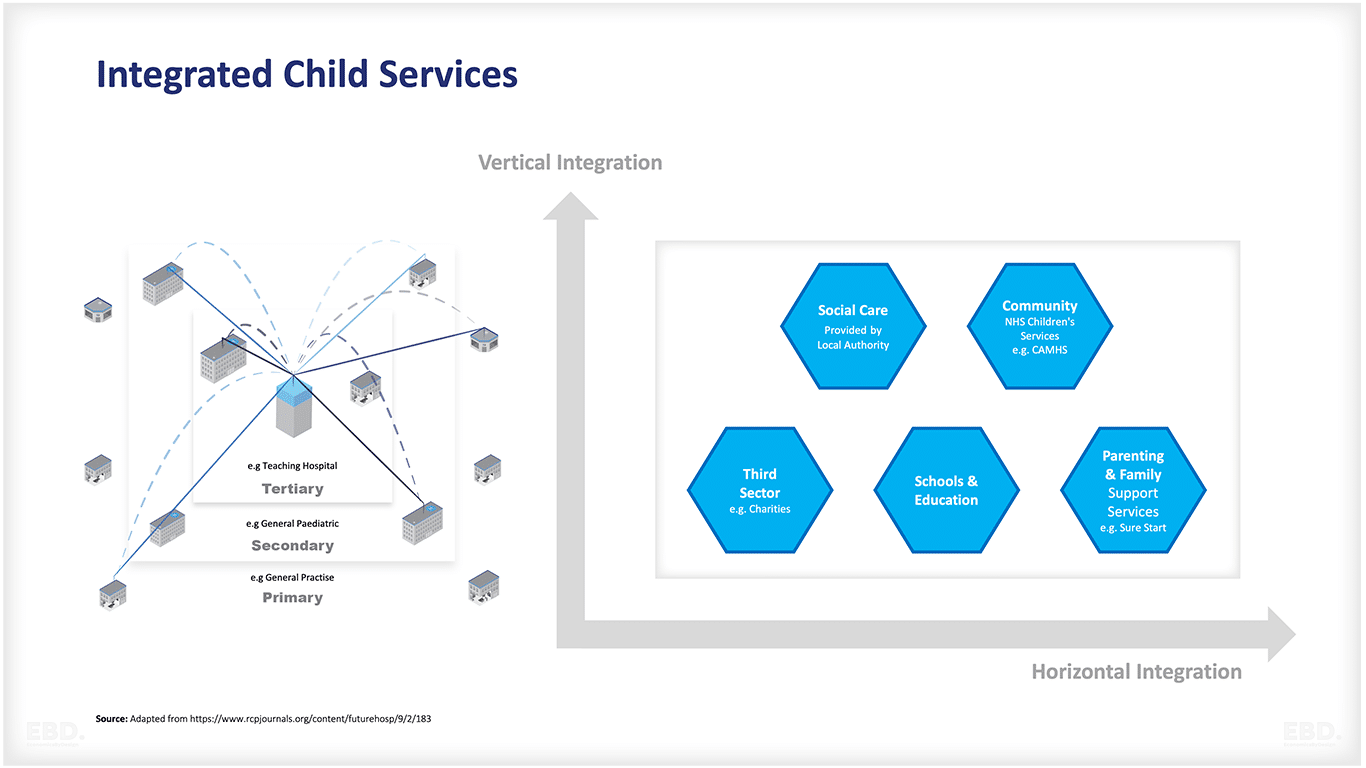
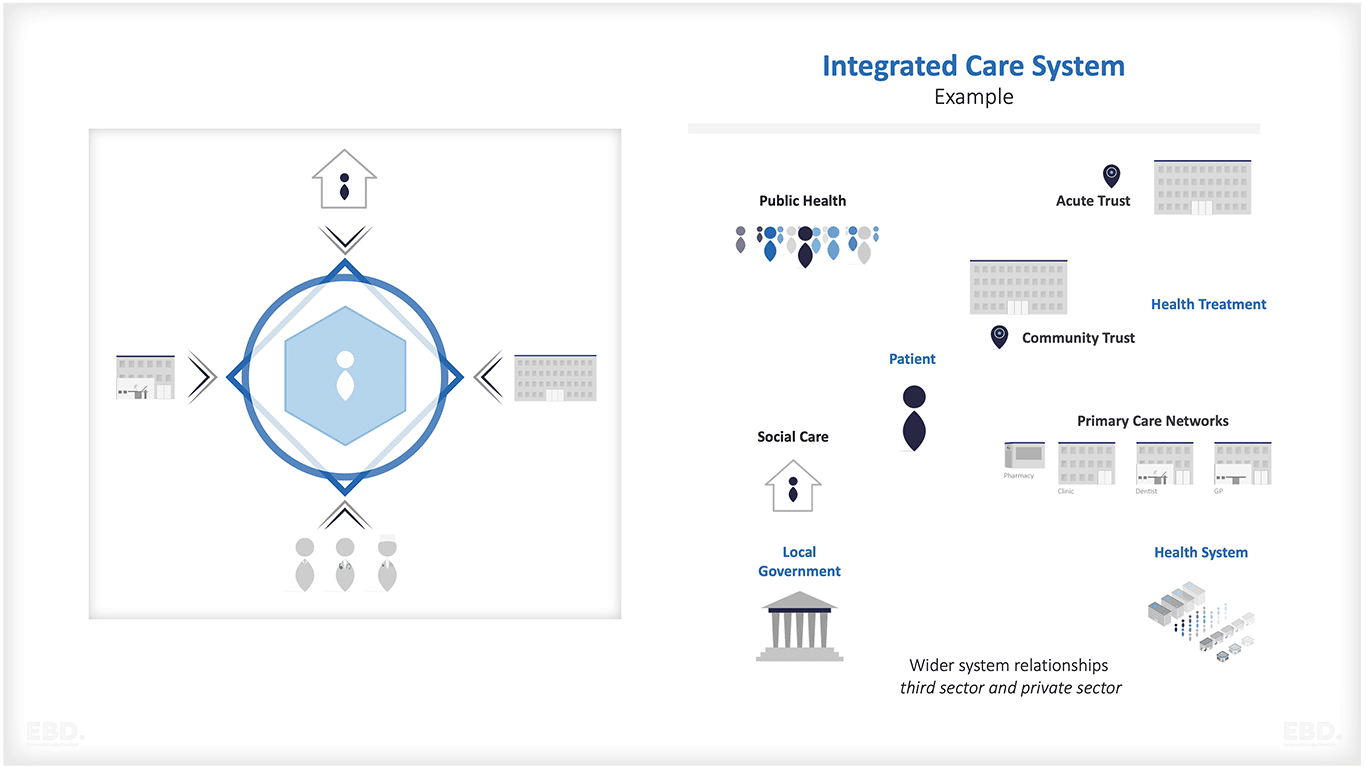
Вертикальная интеграция происходит при взаимодействии поставщиков услуг на разных уровнях, в то время как горизонтальная интеграция предполагает сотрудничество между поставщиками услуг разных секторов на одном и том же уровне. Оба типа интеграции направлены на оказание комплексной помощи.
Современные проблемы в области здравоохранения и медицинского обслуживания детей и молодежи в NHS
В настоящее время существует ряд проблем и вопросов, касающихся службы охраны здоровья детей. Эти проблемы могут иметь значительные последствия для благополучия и развития детей. Например, молодые люди могут испытывать трудности с получением своевременной и необходимой медицинской помощи из-за недостаточной информированности или трудностей с ориентацией в существующей системе здравоохранения. Кроме того, многие дети и подростки не могут получить доступ к интегрированным медицинским услугам, поскольку их состояние не соответствует критериям существующих служб.
Неравенства в состоянии здоровья детей - Продовольственная и топливная бедность:
Существуют значительные различия в показателях здоровья детей, особенно в отношении таких проблем, как продовольственная и топливная бедность. Это неравенство может оказывать глубокое влияние на здоровье и развитие детей.
Изменение бремени заболеваний:
Бремя болезней, поражающих детей, сместилось от преимущественно инфекционных заболеваний к сочетанию острых и хронических состояний. Такое изменение структуры заболеваний требует от систем здравоохранения адаптации и обеспечения надлежащего ухода при этих различных типах заболеваний.
Возможности для совершенствования:
Несмотря на прогресс в области здравоохранения, все еще существуют возможности для улучшения показателей здоровья детей и качества оказываемой помощи. Эти улучшения могут быть сопоставлены с аналогичными показателями других стран.
Качество услуг:
В обзорах постоянно отмечается низкое качество медицинского обслуживания детей и подростков. Это указывает на необходимость системных изменений, направленных на повышение качества медицинской помощи, оказываемой данному контингенту.
Услуги, ориентированные на больницу, и реактивные услуги:
Услуги по охране здоровья детей часто оказываются в больницах и, как правило, носят скорее реактивный, чем профилактический характер. Отсутствует интеграция между различными службами в рамках системы здравоохранения и ограничена связь с немедицинскими службами, которые могут оказать влияние на здоровье ребенка.
Медицинская грамотность и зависимость от системы здравоохранения:
Ограниченная медицинская грамотность местного населения приводит к тому, что оно все больше полагается на систему здравоохранения в плане получения информации и рекомендаций.
Проблемы первичной медицинской помощи:
Первичная медицинская помощь, обычно оказываемая врачами общей практики, служит первоначальной точкой контакта для большинства детей. Однако для эффективного удовлетворения разнообразных потребностей детей первичная медицинская помощь может не располагать необходимыми ресурсами и временем.
Разрыв в возможностях между первичной и вторичной медицинской помощью:
Существует заметное различие в уровне квалификации между первичной и специализированной стационарной помощью. Врачи общей практики могут не иметь доступа к тому же уровню знаний, что и педиатры в стационаре, что может создавать проблемы при ведении сложных случаев.
Планирование рабочей силы и фокус на профилактику:
Педиатры, работающие в больницах, могут быть лучше подготовлены для работы с острыми случаями, однако они могут не получить достаточной подготовки в области профилактики и укрепления здоровья. Это подчеркивает необходимость комплексного подхода к охране здоровья детей, включающего как профилактические, так и лечебные аспекты.
Интегрированное здравоохранение для детей: Решение проблем
Интегрированное медицинское обслуживание детей важно по целому ряду причин. Она помогает обеспечить получение семьями необходимой помощи в нужное время, что позволяет сократить ненужное дублирование или задержки в лечении. Это может привести к улучшению состояния здоровья детей и снижению затрат, связанных с фрагментарным лечением.
Кроме того, интеграция служб здравоохранения и социального обеспечения обеспечивает комплексную и скоординированную поддержку, учитывающую физические, психические, эмоциональные и социальные потребности ребенка. Такой комплексный подход помогает обеспечить детям доступ к необходимой помощи в тот момент, когда они в ней больше всего нуждаются.
Предложение интегрированных услуг направлено на решение вышеуказанных проблем. В рамках этой системы комплекс услуг по уходу координируется и предоставляется через единую точку контакта. Сюда входят первичная помощь, помощь специалистов, услуги по укреплению здоровья и образованию.
Система предназначена для поддержки благополучия детей с многосложными медицинскими потребностями и расширения доступа к скоординированной персонализированной помощи. Кроме того, она предоставляет родителям и опекунам централизованный контакт для решения всех вопросов, связанных с медицинским обслуживанием детей в их местных сообществах. Это уменьшает путаницу и стресс, которые могут возникнуть при обращении в несколько медицинских учреждений.
Что такое центр здоровья ребенка?
Центр детского здоровья - это локализованная служба для детей и их семей, предоставляющая комплексные медицинские услуги в одном месте. Это обеспечивает удобство для семей и повышает качество обслуживания, поскольку позволяет пациентам получать специализированную помощь по месту жительства.
Центр детского здоровья предназначен для улучшения здоровья детей и подростков путем сотрудничества и вовлечения пациентов, родителей, граждан, а также специалистов больниц, общин, первичного и общественного здравоохранения. Он способствует совместной работе педиатрических консультантов и врачей общей практики для оказания комплексной помощи детям в их местных сообществах.
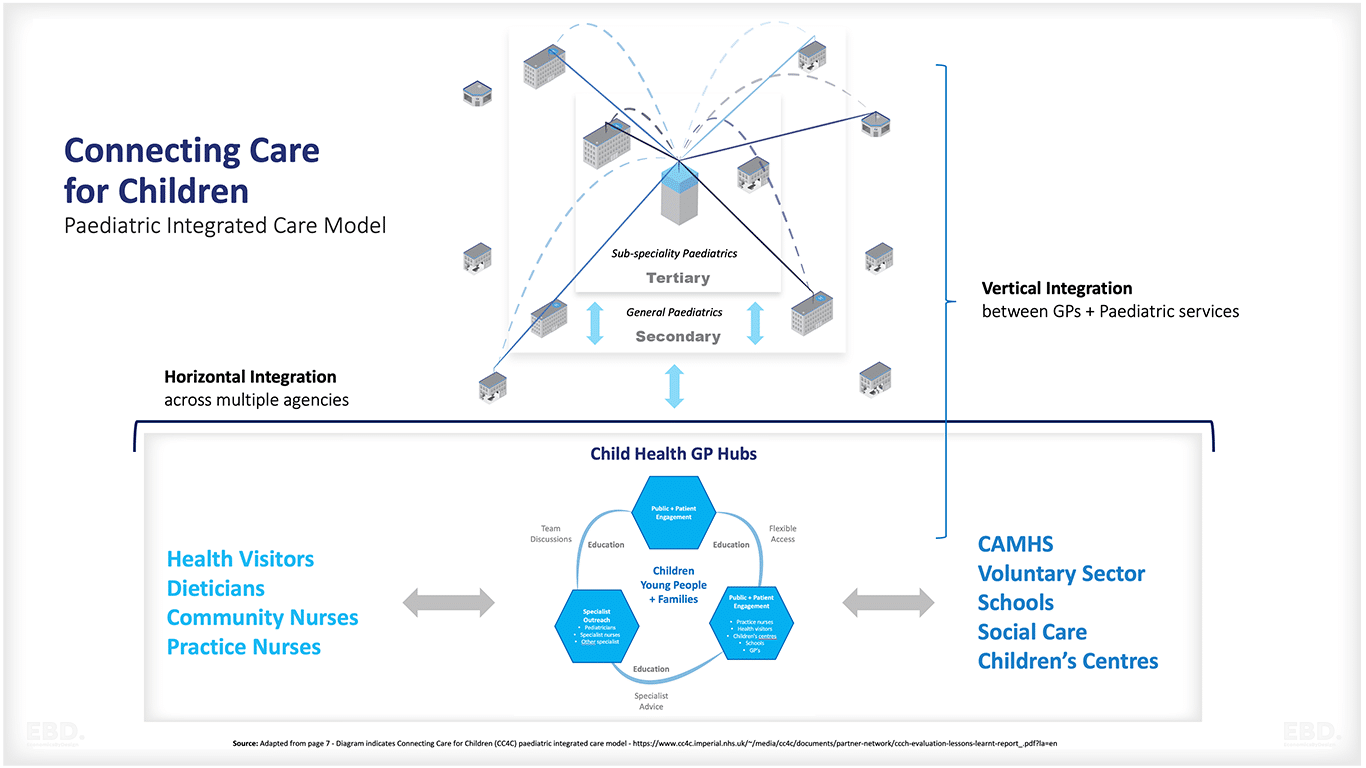
Первоначальная концепция Центра детского здоровья, разработанная на основе модели педиатрической интегрированной помощи Connecting Care for Children (CC4C), была направлена на обеспечение беспрепятственной интеграции служб первичной, участковой, вторичной и третичной медицинской помощи. Кроме того, предполагалось наладить прочные партнерские отношения со специалистами различных секторов, включая школы и социальную сферу, для обеспечения комплексной поддержки благополучия детей.
Модель Child Health GP Hub объединяет близлежащие врачебные практики, педиатрических консультантов и других медицинских специалистов для удовлетворения потребностей местного населения в медицинской помощи. Благодаря рационализации обслуживания и улучшению коммуникации эта модель обеспечивает доступ к специализированным услугам и экспертным знаниям в области детского здоровья. Пациенты выигрывают от меньшего количества посещений, своевременной помощи и комплексного плана лечения.
Проведенный в 2012 г. экономический анализ первых пилотных проектов модели "Детский центр врача общей практики" продемонстрировал потенциальную ценность этой модели с точки зрения системы здравоохранения. При эффективном внедрении эта модель способна сократить количество педиатрических амбулаторных посещений за счет их перенаправления и предотвращения с помощью более интегрированного и эффективного подхода. Она также может помочь сократить количество невыборочных госпитализаций в стационар, посещений A&E и диагностических исследований.
Служба Child Health Hub опередила свое время. Она хорошо согласуется с принципами разработки интегрированных медицинских услуг, ориентированных на человека (IPCHS). Эти принципы включают вовлечение и расширение прав и возможностей отдельных лиц и сообществ, создание надежного управления и подотчетности, переориентацию модели оказания медицинской помощи, координацию услуг внутри и между секторами при поддержке благоприятной системы здравоохранения.
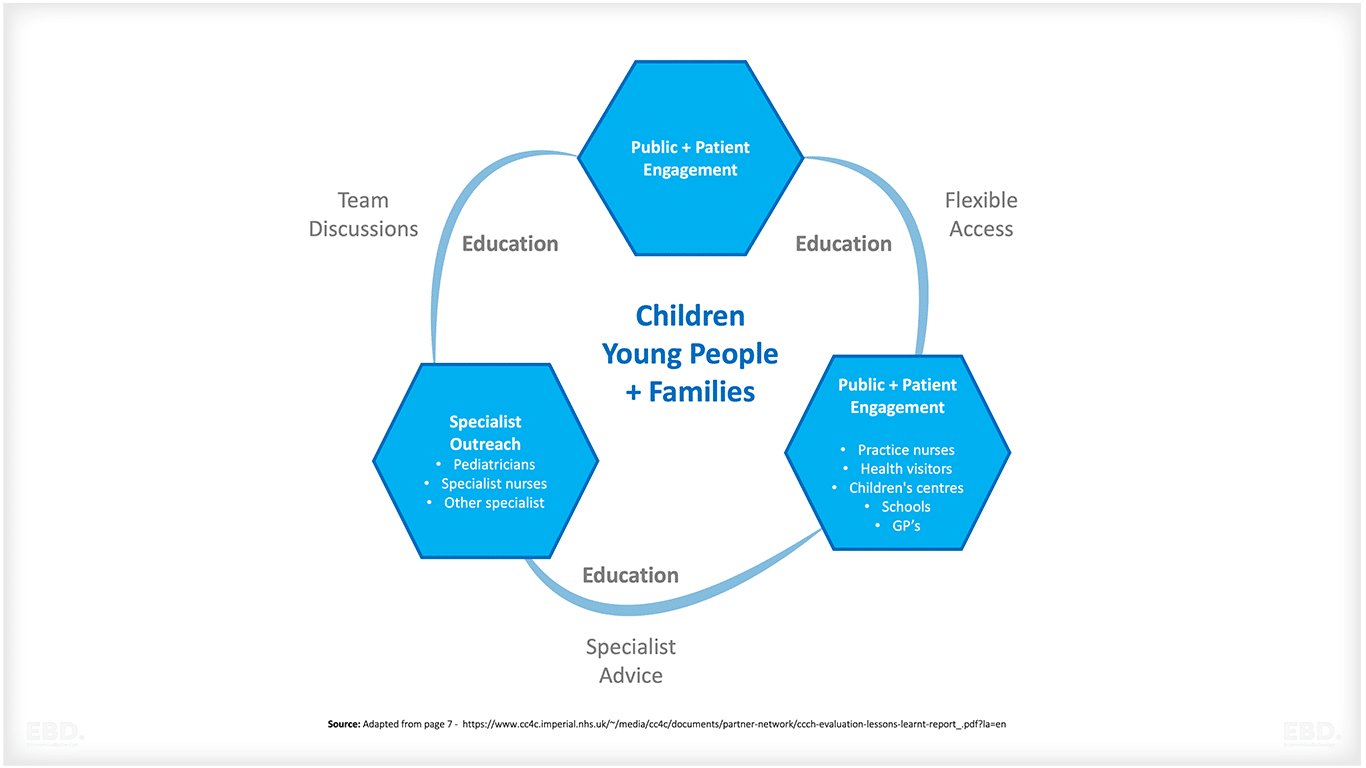
Модель состоит из трех основных элементов:
Вовлечение общественности и пациентов:
Привлечение лидеров практики для обеспечения ориентации на приоритеты местного сообщества и реализация комплексной программы вовлечения населения в процесс обучения здоровью и благополучию. Этот подход направлен на повышение качества коммуникации, понимания и вовлеченности в жизнь общества, способствуя формированию атмосферы сотрудничества и информированности.
Специалист по работе с населением:
Ежемесячно в обеденное время проводятся виртуальные заседания мультидисциплинарной команды под руководством врача-педиатра. Совместно с врачами общей практики, работающими по принципу ротации, педиатры проводят совместные консультации в местной поликлинике. Кроме того, врач общей практики может использовать опыт педиатров для решения любых вопросов, связанных с детским здоровьем.
Открытый доступ:
Подразумевается тесное взаимодействие между специалистами различных профилей по телефону и электронной почте. Постоянно предпринимаются усилия по расширению доступа детей и подростков к врачам общей практики.
Задачи и проблемы, связанные с развитием модели детского медицинского центра в NHS
В период своего создания Центр общей практики по охране здоровья детей функционировал в рамках системы NHS, в которой особое внимание уделялось выбору и конкуренции между поставщиками услуг, структурированной по принципу внутреннего рынка. Однако такой рыночный подход, а также связанные с ним модели оплаты и финансовые потоки не позволяли эффективно распределять преимущества системы между различными партнерами. Это препятствовало необходимому сотрудничеству поставщиков медицинских услуг в различных медицинских учреждениях.
Кроме того, сегментированная структура системы требовала принятия специальных мер по объединению бюджетов, что зачастую не учитывало потребности детей и препятствовало межсекторному сотрудничеству.
При создании Центра охраны здоровья детей возникло несколько других проблем и задач. Сети первичной медицинской помощи различаются по размеру, географическому охвату и культурной зрелости, поэтому их распространение и внедрение требовало тщательного планирования, начиная с тех, которые уже проявили интерес.
Нехватка консультантов и врачей общей практики в сочетании с трудностями перераспределения персонала, связанными с непосредственной нагрузкой на систему, еще больше осложняют разработку новой интегрированной модели работы.
Вспомогательная роль интегрированных систем медицинского обслуживания
Системы комплексного обслуживания были введены в NHS Англии в рамках Закона о здравоохранении и уходе 2022 года. На момент написания статьи существует 42 системы комплексного обслуживания, каждая из которых направлена на достижение четырех целей:
- Улучшение результатов в области здоровья населения и здравоохранения
2. Устранение неравенства в результатах, опыте и доступе
3. Повышение производительности и соотношения цены и качества
4. Помощь НСЗ в поддержке более широкого социального и экономического развития
Многие из описанных выше проблем и барьеров возникли из-за ошибок в проектировании предыдущих систем, которые привели к неправильному распределению стимулов для сотрудничества и интеграции. Интегрированные системы медицинского обслуживания должны обеспечить преодоление этих проблем и барьеров.
В частности, интегрированные системы медицинского обслуживания получат гораздо большую гибкость в определении потоков финансирования , чем это было в условиях внутреннего рынка. По мере того как они будут развиваться и использовать эти гибкие возможности для решения локальных задач, они должны будут обращать внимание на модели оплаты как на позитивные рычаги для достижения своих целей.
Центр детского здоровья на северо-западе Лондона: Модельное исследование
Сайт Центр детского здравоохранения северо-западного Лондона (NWL CHH) внедрил в северо-западной части Лондона модель Центра детского здравоохранения GP Hub как развитие программы проект "Соединяя детей для ухода" (CC4C) проекта.
NWL CHH предлагает своевременную и эффективную помощь детям со сложными потребностями, начиная с беременности и на протяжении всего детства. Местные услуги включают поддержку детей младшего возраста, эмоциональное благополучие, психическое здоровье матери и ребенка, дородовые занятия, родительские программы, координацию просветительской работы и поддержку медицинских работников. Кроме того, здесь оказывается непосредственная клиническая помощь детям с такими заболеваниями, как астма, диабет, послеоперационное наблюдение, стоматологическая помощь, а также раннее вмешательство при особых образовательных потребностях.
NWL CHH успешно внедрила интегрированные услуги, удовлетворяющие потребности семей в их местных сообществах. Она обслуживает более 100 врачей общей практики в Северо-Западном Лондоне и добилась значительного сокращения числа педиатрических амбулаторных посещений, что привело к улучшению состояния здоровья детей со сложными потребностями.
Успех NWL CHH служит убедительным примером того, как интегрированные системы медицинского обслуживания могут улучшить здоровье населения в различных сообществах. Эта модель должна вдохновить другие регионы на реализацию подобных инициатив, направленных на улучшение качества медицинского обслуживания местного населения.
Краткое описание преимуществ модели NWL Child Health Hub
- Улучшение доступа к местным медицинским услугам для детей и молодежи, а также их семей.
- Упорядоченные услуги по уходу, предоставляемые многопрофильными командами в одном месте, что позволяет повысить качество обслуживания.
- Сокращение времени ожидания и улучшение результатов лечения благодаря эффективному взаимодействию и сотрудничеству между специалистами и врачами общей практики.
- Повышение уровня вовлеченности и образованности общественности, что позволяет принимать более взвешенные решения.
- Повышение удовлетворенности пациентов благодаря улучшению координации и коммуникации с медицинскими работниками.
- Экономия средств системы здравоохранения за счет снижения количества посещений больниц, A&E и диагностических исследований.
- Усовершенствованные планы ухода, составленные с учетом индивидуальных потребностей, обеспечивающие более эффективное взаимодействие между семьями и медицинскими работниками.
- Более эффективное использование медицинских ресурсов за счет уменьшения количества дублирующих друг друга тестов и более интегрированных услуг в различных секторах.
- Расширение возможностей врачей общей практики по предоставлению услуг на местах для сотрудничества с педиатрическими консультантами.
- Более тесная связь между первичными, муниципальными, вторичными и третичными медицинскими службами для обеспечения более единого подхода к оказанию медицинской помощи.
Положительное влияние центров детского здоровья на северо-западе Лондона
Для пациентов и их семей
Детские медицинские центры обеспечивают целый ряд неоспоримых преимуществ для пациентов и их семей, о чем говорится в обширном отчете о детских медицинских центрах в Северо-Западном Лондоне.
Примечательно, что 88% родителей выразили уверенность в том, что в будущем они будут обращаться за медицинской помощью для своих детей к врачам общей практики, что свидетельствует о положительном влиянии этих центров. Неотъемлемым фактором, способствующим повышению уверенности, является стратегическая реализация целевых профилактических мероприятий, которые привели к существенному улучшению показателей здоровья населения.
Ярким примером улучшения результатов может служить оказание помощи детям, страдающим астмой. Комплексные планы лечения, разработанные с учетом потребностей ребенка в различных условиях - дома, в школе, в общей практике и в больнице, - привели к значительному повышению качества обслуживания этих маленьких пациентов.
Кроме того, инновационное использование таких платформ, как группы WhatsApp, оказалось весьма эффективным для распространения важной информации о вакцинации. Включение в эти группы информативной инфографики значительно повысило уровень иммунизации, что свидетельствует о положительном влиянии упорядоченной коммуникации на результаты медицинского обслуживания.
Помимо этих значительных достижений, детские медицинские центры обладают рядом преимуществ, ориентированных на пациента, которые значительно облегчают проблемы, обычно связанные с посещением врача. Удобство своевременной записи на прием к врачу в привычной и знакомой обстановке существенно снижает уровень тревожности, связанной с приемом.
Кроме того, возможность проконсультироваться со специалистами в такой обстановке сводит к минимуму такие практические препятствия, как проезд и парковка, что повышает общий уровень обслуживания пациентов.
Данные о впечатлениях пациентов собираются с помощью форм Patient Reported Experience Measures (PREM). В 2019 году пациенты выразили следующие мнения: 79% предпочитают работу с врачом общей практики; 92% считают информацию понятной; 100% считают, что семьи участвуют в принятии решений; 100% отмечают эффективное взаимодействие врачей.
Для персонала
Центры охраны здоровья детей предоставляют сотрудникам многочисленные преимущества, направленные на повышение их квалификации и профессионального роста. Такие центры предоставляют стажерам-медикам ценные возможности для приобретения практического опыта и налаживания полноценных отношений.
Активное участие в работе таких центров позволяет сотрудникам приобретать новые навыки в решении распространенных педиатрических проблем, повышая их уверенность в применении современных клинических знаний. Кроме того, такие центры позволяют сотрудникам расширить сферу своих клинических интересов, что приводит к повышению удовлетворенности работой.
Одним из важнейших преимуществ центров детского здоровья является их способность улучшать связь между первичным и вторичным звеном медицинской помощи. Благодаря такому взаимодействию сотрудники могут получать своевременные консультации педиатров и специалистов по электронной почте, что облегчает принятие решений и снижает потребность в повторных визитах к врачу.
Кроме того, центры детского здоровья способствуют сотрудничеству с коллегами в системе здравоохранения, включая медицинских работников, службы психического здоровья детей и подростков, а также социальные службы. Такое взаимодействие позволяет повысить эффективность поиска и использования местных ресурсов, что, в конечном счете, способствует повышению качества медицинской помощи, оказываемой детям.
Для системы
Центры детского здоровья обеспечивают целый ряд существенных преимуществ для системы здравоохранения. В частности, по результатам проведенной оценки, ранние версии центров детского здоровья позволили сократить количество амбулаторных посещений на 39%, уменьшить количество несчастных случаев и случаев неотложной помощи на 22% и снизить количество госпитализаций на 17%.
Эти результаты подтверждают эффективность модели детского медицинского центра в оптимизации оказания медицинской помощи и распределения ресурсов.
Разработка надежных моделей оказания медицинской помощи в рамках центров детского здоровья служит образцом для других медицинских специальностей, стремящихся к подобному успеху. Эти тщательно разработанные и усовершенствованные модели направлены на достижение двух целей: сокращение числа ненужных направлений и повышение качества существующих направлений за счет расширения истории болезни и тщательного обследования.
В основе этого подхода лежит постановка пациента в центр оказания услуг, смещение акцента с больничного обслуживания на решения, ориентированные на местное население. Это не только соответствует предпочтениям пациентов, но и способствует созданию более устойчивой и эффективной экосистемы здравоохранения.
Бизнес-обоснование для распространения и внедрения центра детского здоровья
Совет по интегрированному медицинскому обслуживанию Северо-Западного Лондона недавно одобрил экономическое обоснование для выделения переходного финансирования для поддержки распространения и внедрения центров детского здоровья в рамках всей системы. В экономическом обосновании рассматривались обоснование необходимости изменений, варианты развития центров детского здоровья, качественные и количественные затраты и преимущества вариантов, доступность, а также вопросы управления и реализации преимуществ.
В основу "стоимостного обоснования", подготовленного для поддержки бизнес-проекта, были положены скромные (по сравнению с предыдущими оценками) предположения о повышении эффективности системы здравоохранения в результате внедрения Центра охраны здоровья детей.
В частности, в среднем они позволят высвободить дополнительные мощности на 4% новых амбулаторных пациентов и 7% повторных амбулаторных приемов, 3% посещений A&E и 7% госпитализаций, а также сократить количество посещений врачей общей практики и обращений к психиатрам.
Даже этих весьма скромных предположений оказалось достаточно, чтобы продемонстрировать значительную чистую стоимость инвестиций в переходный период для поддержки распространения и внедрения.
Другие модели интегрированной помощи детям и подросткам
Великобритания
Рамочная программа CHILDS, Южный Лондон
Интегрированная система обучения и обеспечения здоровья детей (Child Health Integrated Learning & Delivery System, CHILDS) - это комплексная система, предназначенная для улучшения здоровья и ухода за детьми. Первоначально она была внедрена в Саутварке и Ламбете в рамках инициативы "Партнерство по охране здоровья детей и молодежи".
Эта модель направлена на предотвращение госпитализации и оказание помощи на местах с помощью районных бригад по охране здоровья детей. Эти бригады обеспечивают раннее вмешательство, укрепление здоровья и комплексное обслуживание в рамках сетей первичной медицинской помощи.
Процесс сортировки позволяет детским медицинским бригадам в 45% случаев предлагать советы и рекомендации врачам общей практики, в 31% случаев направлять детей в интегрированные детские клиники, в 9% случаев - в интегрированные службы по лечению длительных заболеваний, а в 13% случаев - к специалистам. В результате значительно сократилось число посещений отделений неотложной помощи и невыборочных госпитализаций.
Управление здоровьем населения играет важнейшую роль в решении проблемы справедливости в области здравоохранения, поскольку позволяет выделить детей с наибольшими потребностями и обеспечить раннее вмешательство и уход. Этот подход, основанный на данных, следует принципу пропорционального универсализма.
Система CHILDS успешно поддерживает детей с такими сложными состояниями здоровья и жизненными обстоятельствами, как астма, тревога/депрессия, психические расстройства, нестабильность жилищных условий и отсутствие продовольственной безопасности.
Battersea PCN, проект "Стипендия в молодежной клинике", Южный Лондон
Молодежная клиника, созданная Wandsworth PCN, - это комплексная клиника, расположенная в Бэттерси и занимающаяся оказанием соответствующих медицинских и консультативных услуг подросткам. Эта клиника была создана в качестве пилотного проекта на базе существующей службы социальных рецептов для взрослых. Ее основной целью было наладить более тесные взаимоотношения между детьми и подростками Вандсворта и их врачами общей практики, а также облегчить их регистрацию у врача общей практики.
В условиях, сложившихся после реализации программы COVID-19, отмечается повышенный спрос на услуги в области психического здоровья и благополучия, а также значительное число детей и подростков, испытывающих тревогу и депрессию. Оценка, проводившаяся в течение двух лет, показала, что социальное назначение сыграло решающую роль в оказании временной поддержки детям и подросткам в ожидании доступа к официальным услугам по охране психического здоровья.
Well Centre, Южный Лондон
Примером реализации модели "единого окна" по охране здоровья подростков является центр The Well Centre в Южном Лондоне.
Центр The Well, разработанный совместно благотворительной организацией Redthread, специализирующейся на работе с молодежью, и группой врачей общей практики Herne Hill Group Practice (GPs), предлагает услуги по приему в здании Streatham Youth and Community Trust. Он предоставляет доступ к таким специалистам в области здравоохранения, как терапевты, медсестры по охране психического здоровья и специалисты по работе с молодежью, которые работают в рамках комплексного подхода к удовлетворению потребностей молодых людей (МП) в возрасте 13-20 лет в лондонском районе Ламбет.
Среди двух третей детей и подростков, посещающих центр, наиболее распространенной проблемой оказались проблемы психического здоровья, за которыми следуют инфекционные и паразитарные заболевания, а также болезни мочеполовой системы.
Интересно, что треть слушателей сообщили, что не имеют врача общей практики, что свидетельствует о том, что центр Well может восполнить пробел в услугах NHS для малообеспеченных людей и решить проблему неравенства в области здравоохранения в этом районе.
Здоровый участокСеверо-Восточный Лондон
Группа врачей общей практики Тауэр Хэмлетс и молодежная служба Spotlight объединили усилия для создания комплексной инициативы, ориентированной на молодежь, известной как служба Health Spot. Эта служба предлагает целостную клинику здоровья, доступную для всех людей в возрасте от 11 до 19 лет (или до 25 лет для тех, кто сталкивается с дополнительными проблемами, такими как SEND).
Несмотря на то, что работа службы совпала с началом пандемии COVID-19, она успешно начала свою деятельность. За первые 10 месяцев работы служба Health Spot обслужила 51 молодого человека, причем многие из них посещали ее неоднократно.
Результаты первых 51 консультаций в Health Spot включали в себя различные формы поддержки, такие как консультации, обучение, направление к специалистам, непосредственная медицинская помощь (например, по вопросам выписки рецептов), а также варианты последующего наблюдения. Отзывы пациентов о Health Spot были исключительно положительными: 100% из них заявили, что порекомендовали бы эту службу своим друзьям. В частности, отмечается, что сервис отличается доброжелательностью, дружелюбием и удобством.
Интегрированная педиатрическая служба, Северный Центральный Лондон
Модель IPS включает в себя три основные функции. Во-первых, она включает в себя сортировку общих педиатрических амбулаторных направлений под руководством консультантов. Во-вторых, она способствует проведению ежемесячных совещаний мультидисциплинарных бригад (МДБ), на которых даются педиатрические советы, рекомендации и обучение. На этих встречах педиатры-консультанты и группа специалистов обсуждают случаи, связанные с направлением на лечение. Наконец, для отдельных педиатрических случаев, выявленных в ходе сортировки под руководством консультантов, создаются совместные клиники первичной медицинской помощи.
В настоящее время 22 сети первичной медицинской помощи (PCN) в 5 районах NCL активно участвуют в работе либо интегрированной клиники, либо в модели MDM.
Примечательно, что на МДМ проводились значительные дискуссии по вопросам психического здоровья, в которых принимали участие специалисты из 14 различных учреждений, включая педиатров, врачей общей практики, медицинских сестер, специалистов CAMHS и социальных специалистов, назначающих лечение. После проведения МДМ 39% детей и подростков (CYP) были перенаправлены на амбулаторный прием к врачу, а 18% были выписаны.
В дальнейшем развитие модели будет направлено на получение более качественных данных с помощью методологии улучшения качества (QI) и циклов "план-дела-исследование-действие" (PDSA). Это позволит провести всесторонний анализ состояния и выявить наиболее подходящих детей для оказания помощи по данной модели.
Гемпшир и остров Уайт
В отчете описываются успешная реализация и уроки, извлеченные из внедрения модели концентратора детского здравоохранения в рамках Партнерства по устойчивому развитию и трансформации Гемпшира и острова Уайт. В нем представлен обзор модели CC4C Child Care Hub.
В отчете представлены финансовые соображения по внедрению модели Child Health Hub в практику GP. Кроме того, в нем представлены количественные данные, полученные в ходе пилотного внедрения модели Child Health Hub в сети первичной медицинской помощи (PCN) Chandlers Ford, которые свидетельствуют о сокращении числа посещений врачами общей практики детей и подростков (CYP) на 13% в течение года, а также о сокращении числа внеочередных госпитализаций на 6,96% и посещений A&E на 3,11%.
Кроме того, качественные отзывы пациентов и медицинских работников, участвовавших в пилотных центрах, подчеркивают преимущества совместного обучения, интерактивной работы и ухода, ориентированного на пациента.
В отчете признаются трудности, возникшие в ходе проекта, в том числе проблемы со сбором данных и невозможность в полной мере оценить влияние и вовлеченность поставщиков первичной медицинской помощи. Однако в нем также определены возможности для дальнейшего выявления и развития будущих центров детского здоровья, подчеркивается важность концентрации внимания на профилактике, благополучии и психическом здоровье.
Южный траст здравоохранения и социального обеспечения
В Северной Ирландии два из пяти трастов здравоохранения внедрили модель CC4C Child Health GP Hub. Клиницисты дали положительные отзывы о MDT и клиниках. Большинство участников MDT отметили, что они оказали значительное влияние на взаимодействие с пациентами и улучшили их отношения с первичными и вторичными медицинскими учреждениями.
Международные модели
Австралия
Детская больница и служба здравоохранения Квинсленда (CHQ) занимается внедрением современных моделей оказания медицинской помощи для повышения благосостояния детей и их семей.
Стратегический план CHQ на 2020-2024 гг.
В Стратегическом плане CHQ на 2020-2024 гг. изложено видение, заключающееся в том, чтобы оказывать детям и подросткам помощь, меняющую жизнь. План сосредоточен вокруг четырех ключевых стратегических целей.
- Ценность инклюзивности
- Достижение совершенства во всех аспектах
- Содействие инновациям и генерации знаний
- Укрепление совместного ухода.
В рамках стратегии CHQ уже реализовала несколько инициатив:
Проект ECHO
Проект ECHO - это виртуальная модель обмена знаниями, объединяющая профессионалов для оказания поддержки детям и подросткам. Благодаря интерактивным беседам и обсуждению конкретных случаев сети ECHO способствуют совместному обучению и устраняют пробелы, способствуя позитивным изменениям. С 2016 года проект ECHO в Австралии стал крупнейшим центром, создав сети в таких областях, как педиатрическая паллиативная помощь, психическое здоровье, инвалидность и др.
Программа взаимодействия с врачами общей практики
Программа взаимодействия с врачами общей практики улучшает связь между общественным и больничным секторами здравоохранения. Кроме того, она оказывает поддержку сотрудникам Children's Health Queensland в продвижении новых услуг, разработке рекомендаций по направлению к специалистам и обучении врачей общей практики.
GP Connect
Программа GP Connect направлена на расширение доступа к медицинским услугам и сокращение числа ненужных посещений отделения неотложной помощи. Она оказывает поддержку врачам общей практики в ведении детей с комплексными потребностями в уходе и способствует обмену знаниями между врачами общей практики и Детским медицинским центром Квинсленда.
Предлагая расширенный доступ к несрочной помощи, он стимулирует использование альтернативных путей обращения в отделение неотложной помощи. GP Connect использует существующие больничные услуги для создания интегрированной модели обслуживания.
Стратегия интегрированного управления детскими болезнями (IMCI)
Разработанный ВОЗ и ЮНИСЕФ, он направлен на повышение доступности и качества медицинской помощи новорожденным и детям в первичном звене здравоохранения. Основное внимание уделяется повышению квалификации медицинских работников, укреплению системы здравоохранения и пропаганде здоровой практики в семье и обществе. Цель - профилактика и лечение распространенных детских заболеваний, в том числе в период новорожденности, а также поддержка здорового роста и развития детей.
Ангола: Case Study of IMCI:
Усилия по улучшению здоровья детей в Анголе были значительными, однако уровень детской смертности остается высоким. Министерство здравоохранения при поддержке Всемирной организации здравоохранения реализует программу подготовки инструкторов, направленную на повышение качества медицинских услуг и снижение детской и неонатальной смертности.
Обучение направлено на повышение квалификации медицинского персонала и улучшение таких показателей, как состояние питания и соблюдение режима вакцинации. Внедряется подход "Интегрированное лечение детских болезней" (IMCI), использующий алгоритмы и руководства для выявления и классификации болезней и мониторинга развития детей.
В рамках проекта MOCHA (2018) был проведен тщательный анализ различных моделей первичной медико-санитарной помощи детям, реализованных в Европе в течение трех лет. Эта комплексная оценка охватила все 30 стран ЕС/ЕЭЗ.
Таким образом, в рамках проекта MOCHA было сделано шесть основных выводов относительно этих моделей:
- Эффективность системы первичной медицинской помощи зависит от таких факторов, как доступность, возможности и взаимоотношения, а не от конкретного стиля работы врача первичного звена, будь то врач общей практики или педиатр.
- Эффективность определяется, прежде всего, доступом, рабочей силой, координацией и непрерывностью услуг, межсекторальным управлением, социально-культурными связями и финансированием.
- Обеспечение оптимальной первичной медицинской помощи детям предполагает ориентированный на ребенка подход, справедливый, проактивный и органично интегрированный с услугами специалистов, социальной помощи и образования.
- Недостаточно внимания уделяется общественному здравоохранению, первичной помощи и межсекторальному взаимодействию, когда речь идет о проблемах, связанных со здоровьем и развитием детей.
- Дети недостаточно представлены в данных о здоровье и инновационной политике в Европе.
- Расширение межведомственного и межведомственного сотрудничества в Европе позволит укрепить доказательную базу и политическую основу, способствуя развитию надежных национальных систем.

Выводы
Бизнес-обоснование для создания Центра детского здоровья основывается на инновационном подходе к оказанию комплексной педиатрической помощи во всех медицинских учреждениях. Эта модель направлена на интеграцию услуг на различных уровнях здравоохранения, включая первичную, вторичную и третичную помощь, что обеспечивает бесперебойную координацию и улучшение результатов лечения.
Очень важно, что при этом используется профилактическая позиция и стратегии раннего вмешательства, позволяющие не просто реагировать на распространенные детские заболевания, а активно управлять ими. Такой подход не только более эффективен и результативен, но и в долгосрочной перспективе может привести к снижению фактических затрат на здравоохранение.
Кроме того, центр способствует сотрудничеству и обмену знаниями между специалистами, повышая общий стандарт оказания медицинской помощи. Преобразуя ситуацию в здравоохранении и обеспечивая равный доступ к качественной медицинской помощи для всех детей, Центр детского здоровья является финансово и социально жизнеспособной моделью улучшения состояния здоровья детей.