Cuidados de saúde integrados para crianças: O Centro de Saúde Infantil
Um sistema de saúde infantil "ideal" pode ser descrito como aquele que reconhece as necessidades específicas de crianças, jovens e suas famílias. Ele garante o acesso a um conhecimento excepcional em pediatria e permite a integração harmoniosa de informações oportunas, comunicação eficaz, dados precisos e atendimento abrangente.
O Núcleo de Saúde Infantil (CHH) é um exemplo pioneiro de cuidados de saúde integrados especificamente concebidos para crianças, jovens e suas famílias.
Nesta lente econômica, exploramos por que a assistência médica integrada é importante para as crianças, o modelo do Child Health Hub e como ele foi aplicado no noroeste de Londres. Também examinamos modelos de saúde integrada para crianças de outros países.
O Child Health Hub foi projetado para superar os desafios tradicionais que podem surgir nos sistemas de saúde, como a prestação fragmentada de cuidados e o gerenciamento descoordenado de pacientes. Ele também tem como objetivo oferecer um modelo de saúde colaborativo entre pediatras, clínicos gerais, profissionais de saúde aliados e outros serviços públicos nas comunidades locais dos usuários do serviço.
Por que o sistema de saúde integrado para crianças é importante?
O atendimento de saúde integrado para crianças prioriza suas necessidades exclusivas, estabelecendo uma rede abrangente e interconectada de atendimento médico personalizado. Essa abordagem aprimora a continuidade e a eficácia por meio do compartilhamento contínuo de informações entre vários provedores.
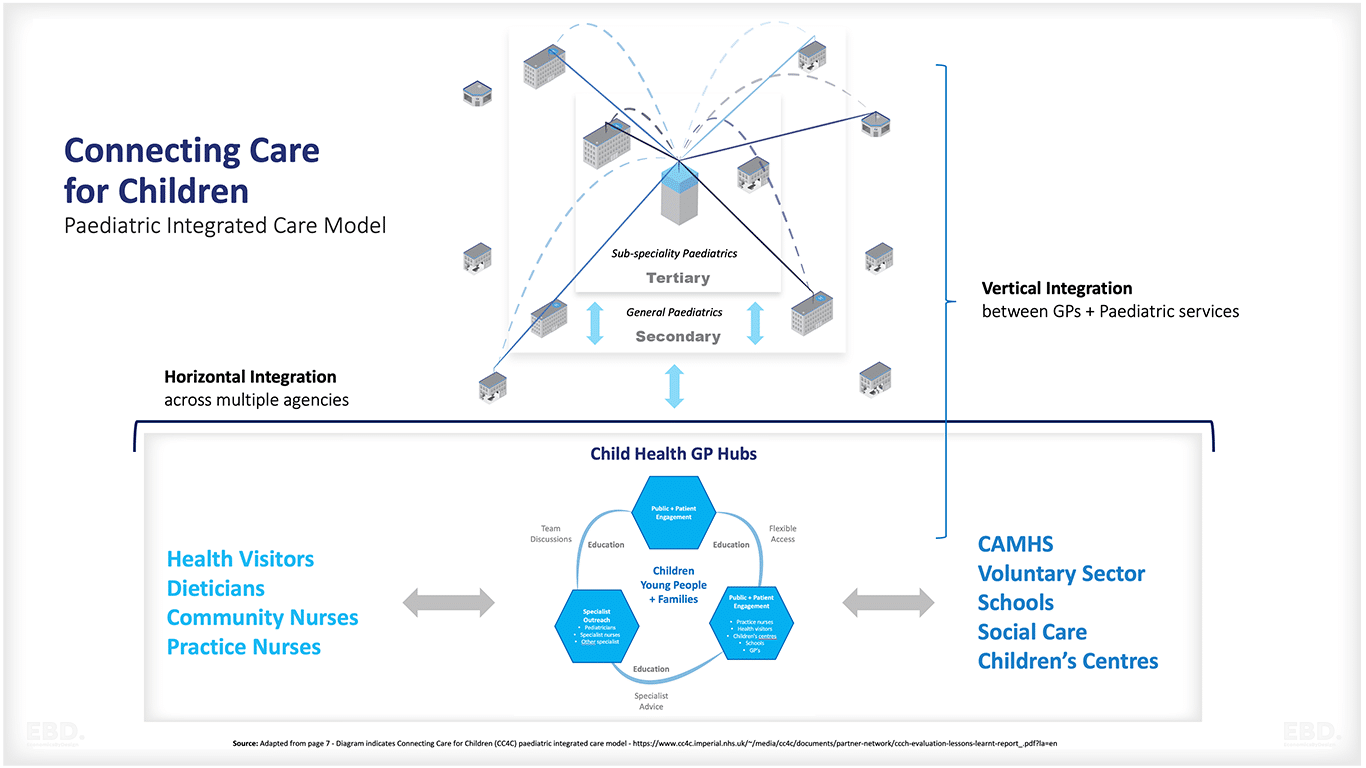
A integração vertical ocorre quando os provedores colaboram em diferentes níveis, enquanto a integração horizontal envolve a colaboração entre provedores de diferentes setores no mesmo nível. Ambos os tipos de integração têm como objetivo oferecer atendimento holístico.
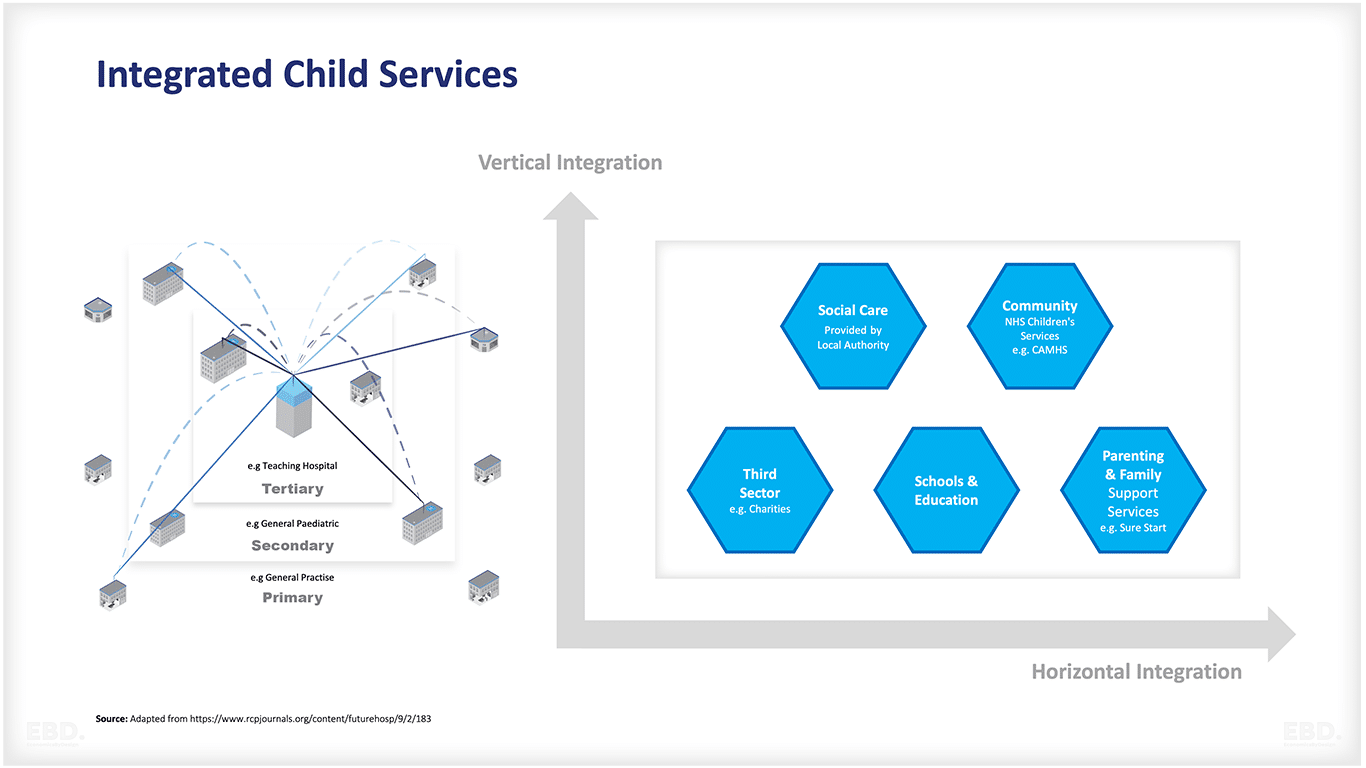
Desafios atuais nos serviços de saúde e atendimento do NHS para crianças e jovens
Atualmente, existem vários desafios e problemas relacionados ao serviço de saúde infantil. Esses problemas podem ter implicações significativas para o bem-estar e o desenvolvimento das crianças. Por exemplo, os jovens podem ter dificuldades para acessar o atendimento oportuno e adequado devido à falta de conhecimento ou à dificuldade de navegar pelo sistema de saúde existente. Além disso, muitas crianças e jovens não conseguem acessar serviços de saúde integrados porque suas condições não atendem aos critérios dos serviços existentes.
Desigualdades na saúde infantil - Pobreza alimentar e de combustível:
Há disparidades significativas nos resultados da saúde infantil, principalmente em relação a questões como a pobreza alimentar e de combustível. Essas desigualdades podem ter um impacto profundo na saúde e no desenvolvimento das crianças.
Mudança no ônus da doença:
O ônus das doenças que afetam as crianças mudou de doenças predominantemente infecciosas para uma combinação de condições agudas e crônicas. Essa mudança nos padrões de doenças exige que os sistemas de saúde se adaptem e forneçam cuidados adequados para esses diferentes tipos de condições.
Espaço para melhorias:
Apesar dos avanços na área da saúde, ainda há espaço para melhorias nos resultados da saúde infantil e na qualidade do atendimento prestado. Essas melhorias podem ser comparadas a outros países semelhantes.
Qualidade dos serviços:
As análises destacam consistentemente a qualidade inferior dos serviços de saúde para crianças e jovens. Isso indica a necessidade de mudanças sistêmicas para melhorar o atendimento prestado a essa população.
Serviços reativos e com foco no hospital:
Os serviços de saúde infantil geralmente giram em torno de hospitais e tendem a ser mais reativos do que preventivos. Há uma falta de integração entre os vários serviços dos sistemas de saúde e uma conexão limitada com serviços não relacionados à saúde que poderiam ter um impacto sobre a saúde infantil.
Alfabetização em saúde e confiança no sistema de saúde:
O conhecimento limitado sobre saúde entre as populações locais resulta em uma maior dependência do sistema de saúde para obter informações e orientações.
Desafios da atenção primária:
A atenção primária, normalmente prestada por clínicos gerais, serve como ponto de contato inicial para a maioria das crianças. No entanto, a atenção primária pode não ter os recursos e o tempo necessários para atender com eficácia às diversas necessidades das crianças.
Lacuna de capacidade entre a atenção primária e secundária:
Há uma disparidade notável na especialização entre o atendimento primário e o atendimento hospitalar especializado. Os clínicos gerais podem não ter acesso ao mesmo nível de especialização que os pediatras hospitalares, o que pode representar desafios no gerenciamento de casos complexos.
Planejamento da força de trabalho e foco na prevenção:
Os pediatras que trabalham em hospitais podem estar mais bem equipados para lidar com casos agudos, mas talvez não recebam tanto treinamento em prevenção e promoção da saúde. Isso destaca a necessidade de uma abordagem abrangente da saúde infantil que inclua aspectos preventivos e curativos.
Cuidados de saúde integrados para crianças: Uma solução para os desafios
O atendimento de saúde integrado para crianças é importante por vários motivos. Ele ajuda a garantir que as famílias recebam o atendimento certo no momento certo, o que pode reduzir a duplicação desnecessária ou atrasos no tratamento. Isso pode levar a melhores resultados de saúde para as crianças e reduzir os custos associados ao tratamento fragmentado.
Além disso, a integração dos serviços de saúde e assistência social oferece suporte abrangente e coordenado que leva em conta as necessidades físicas, mentais, emocionais e sociais da criança. Essa abordagem holística ajuda a garantir que as crianças tenham acesso aos cuidados de que precisam quando mais precisam.
A oferta de uma abordagem de serviços integrados busca resolver os problemas descritos acima. Por meio desse sistema, uma série de serviços de atendimento é coordenada e fornecida por meio de um único ponto de contato. Isso inclui serviços de atendimento primário, atendimento especializado, promoção da saúde e educação.
O sistema foi projetado para apoiar o bem-estar de crianças com necessidades de saúde multicomplexas e para aumentar o acesso ao atendimento personalizado coordenado. Além disso, ele oferece aos pais e responsáveis um contato centralizado para todas as suas necessidades de saúde em suas comunidades locais. Isso reduz a confusão e o estresse que podem surgir ao lidar com vários provedores do NHS.
O que é um Centro de Saúde Infantil?
Um Centro de Saúde Infantil é um serviço localizado para crianças e suas famílias, que oferece serviços de saúde integrados em um único local. Isso proporciona conveniência às famílias e melhora a qualidade do atendimento, pois permite que os pacientes tenham acesso a atendimento especializado em suas comunidades locais.
O Child Health Hub foi projetado para melhorar a saúde de crianças e jovens por meio da colaboração e do envolvimento de pacientes, pais, cidadãos e profissionais de saúde hospitalar, comunitária, primária e pública. Ele facilita o trabalho colaborativo entre consultores de pediatria e clínicos gerais para oferecer atendimento abrangente às crianças em suas comunidades locais.
A visão inicial do Child Health Hub, orientada pelo modelo de atendimento integrado pediátrico Connecting Care for Children (CC4C), visava promover a integração perfeita entre os serviços de saúde primários, comunitários, secundários e terciários. Além disso, buscava formar parcerias sólidas com profissionais de vários setores, inclusive escolas e assistência social, para garantir um suporte abrangente ao bem-estar das crianças.
O modelo Child Health GP Hub reúne consultórios de GP próximos, consultores pediátricos e outros profissionais de saúde para atender às necessidades de saúde da comunidade local. Com atendimento simplificado e melhor comunicação, esse modelo garante acesso acessível a serviços especializados e conhecimento em saúde infantil. Os pacientes se beneficiam de menos consultas, atendimento oportuno e um plano de gerenciamento abrangente.
Uma análise econômica inicial dos pilotos iniciais do Child Health GP Hub Model em 2012 demonstrou o valor potencial desse modelo do ponto de vista do sistema de saúde. Se implementado de forma eficaz, esse modelo teria o potencial de reduzir as consultas ambulatoriais pediátricas, desviando-as e prevenindo-as por meio de uma abordagem mais integrada e eficiente. Ele também poderia ajudar a reduzir as internações hospitalares não eletivas, os atendimentos em pronto-socorro e os testes de diagnóstico.
O serviço do Child Health Hub estava à frente de seu tempo. Ele se alinha bem com os princípios de design dos Serviços Integrados de Saúde Centrados nas Pessoas (IPCHS). Esses princípios incluem o envolvimento e o empoderamento de indivíduos e comunidades, o estabelecimento de governança e responsabilidade sólidas, a reorientação do modelo de atendimento, a coordenação de serviços dentro e entre setores, tudo com o apoio de um sistema de saúde favorável.
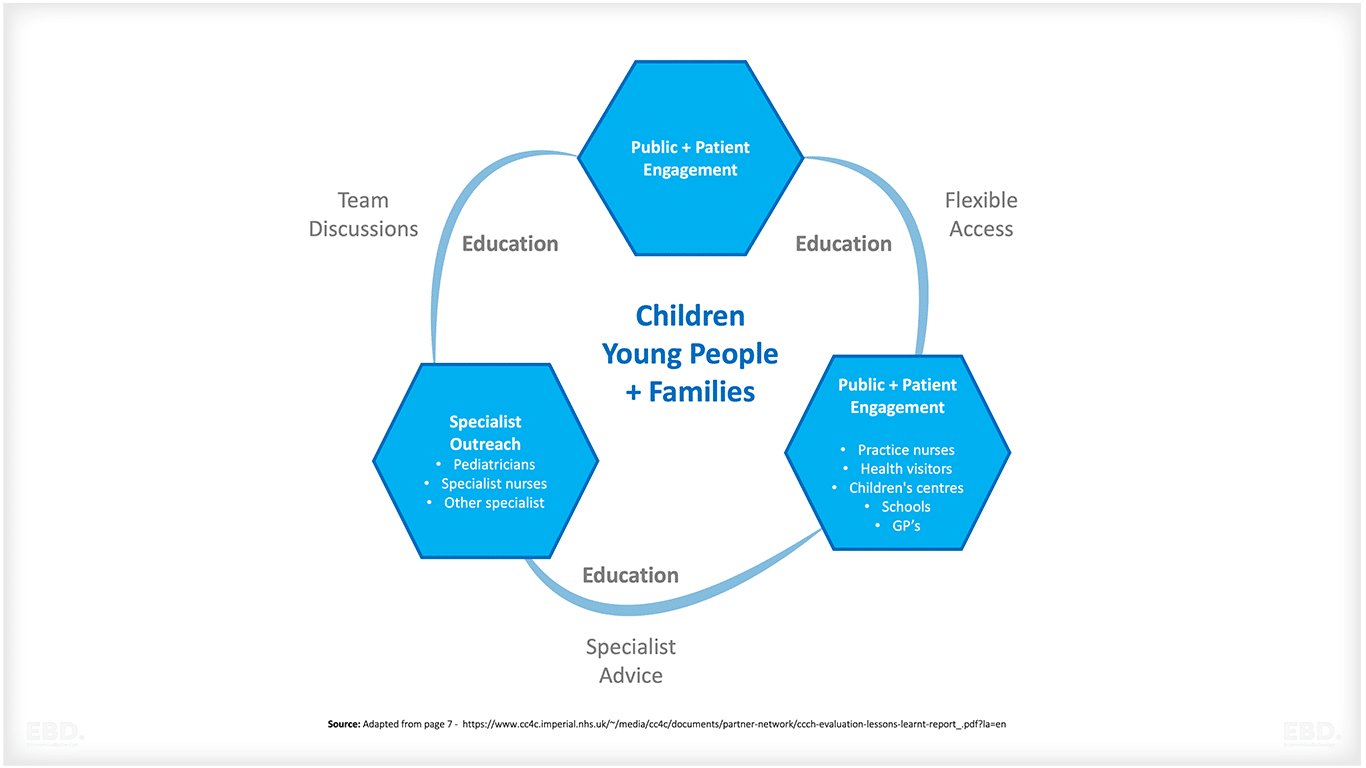
O modelo é composto por três elementos principais:
Envolvimento do público e dos pacientes:
Envolvendo o recrutamento de campeões de prática para garantir o foco nas prioridades da comunidade local e a implementação de um programa abrangente de envolvimento público para a educação em saúde e bem-estar. Essa abordagem visa melhorar a qualidade da comunicação, da compreensão e do envolvimento com a comunidade, promovendo um ambiente colaborativo e informado.
Divulgação especializada:
Inclui reuniões mensais da equipe multidisciplinar virtual na hora do almoço, supervisionadas por um pediatra. Em colaboração com os GPs rotativos, os pediatras realizam clínicas conjuntas no consultório local. Além disso, o consultório do clínico geral pode aproveitar a experiência dos pediatras para qualquer assunto relacionado à saúde infantil.
Acesso aberto:
Refere-se à interação próxima entre profissionais de várias disciplinas por meio de telefone e e-mail. Esforços estão sendo feitos continuamente para expandir o acesso de crianças e jovens aos consultórios de seus GPs.
Os desafios e problemas associados ao desenvolvimento do modelo de centro de saúde infantil no NHS
Durante sua criação, o Child Health GP Hub operou em um sistema do NHS que enfatizava a escolha e a concorrência entre os provedores, estruturado em um mercado interno. No entanto, essa abordagem voltada para o mercado, juntamente com seus modelos de pagamento e fluxos financeiros associados, não conseguiu distribuir de forma eficaz os benefícios de eficiência do sistema entre os diferentes parceiros. Isso prejudicou a colaboração necessária dos provedores de saúde em todos os ambientes de atendimento.
Além disso, o projeto segregado do sistema exigia medidas especiais para reunir orçamentos, muitas vezes ignorando as necessidades das crianças e obstruindo a colaboração multissetorial.
O desenvolvimento do Centro de Saúde da Criança enfrentou vários outros desafios e problemas. As redes de atenção primária variam em tamanho, cobertura geográfica e maturidade cultural, portanto, a disseminação e a adoção exigiram um planejamento cuidadoso, começando por aquelas que já haviam manifestado interesse.
A escassez de consultores e clínicos gerais, juntamente com a dificuldade de realocar a equipe devido às pressões imediatas no sistema, complica ainda mais o desenvolvimento de um novo modelo de trabalho integrado.
A função facilitadora dos sistemas de cuidados integrados
Os sistemas de atendimento integrado foram introduzidos no NHS da Inglaterra como parte da Lei de Saúde e Atendimento de 2022. No momento em que este artigo foi escrito, havia 42 sistemas de atendimento integrado, cada um deles existente para atingir quatro objetivos:
- Melhorar os resultados na saúde da população e na assistência médica
2. Combater as desigualdades em termos de resultados, experiência e acesso
3. Aumentar a produtividade e a relação custo-benefício
4. Ajudar o NHS a apoiar o desenvolvimento social e econômico mais amplo
Muitos dos desafios e barreiras descritos acima existem devido a falhas no projeto do sistema anterior que resultaram em incentivos desalinhados para a colaboração e a integração. Os sistemas de atendimento integrado devem permitir que esses desafios e barreiras sejam superados.
Em particular, os sistemas de atendimento integrado terão muito mais flexibilidade para determinar como o financiamento flui do que existia no mercado interno. À medida que amadurecerem e usarem essas flexibilidades para resolver o problema local enfrentado, eles precisarão ser capazes de prestar atenção aos modelos de pagamento como alavancas positivas para atingir suas metas.
Centro de saúde infantil do noroeste de Londres: Um estudo de caso modelo
O Centro de Saúde Infantil do Noroeste de Londres (NWL CHH) implementou o modelo Child Health GP Hub no noroeste de Londres como um desenvolvimento do projeto conectando crianças para atendimento (CC4C) (CC4C).
O NWL CHH oferece atendimento oportuno e eficaz para crianças com necessidades complexas, desde a gravidez e durante toda a infância. Os serviços locais incluem suporte para os primeiros anos de vida, bem-estar emocional, saúde mental da mãe e do bebê, aulas pré-natais, programas para pais, coordenação de educação e apoio a visitantes de saúde. Além disso, oferece atendimento clínico direto para crianças com doenças como asma, diabetes, acompanhamento pós-cirúrgico, atendimento odontológico e intervenção precoce para necessidades educacionais especiais.
O NWL CHH implementou com sucesso serviços integrados que atendem às necessidades das famílias em suas comunidades locais. Ele atende a mais de 100 consultórios de GP no noroeste de Londres e conseguiu uma redução significativa nas consultas ambulatoriais pediátricas, levando a melhores resultados de saúde para crianças com necessidades complexas.
O sucesso do NWL CHH serve como um exemplo convincente de como os sistemas de atendimento integrado podem melhorar a saúde da população em diversas comunidades. Esse modelo deve inspirar outras regiões que buscam implementar iniciativas semelhantes, com o objetivo de oferecer melhores resultados de saúde para a população local.
Um resumo dos benefícios do modelo de centro de saúde infantil da NWL
- Melhoria do acesso aos serviços de saúde locais para crianças e jovens, bem como para suas famílias.
- Serviços de atendimento simplificado fornecidos por equipes multidisciplinares em um único local, resultando em melhor qualidade de atendimento.
- Redução dos tempos de espera e melhores resultados de saúde devido à comunicação e colaboração eficientes entre especialistas e GPs.
- Aumento do envolvimento e da educação do público, levando a decisões mais informadas.
- Aumento da satisfação dos pacientes devido à melhor coordenação e comunicação com os profissionais de saúde.
- Economia de custos para o sistema de saúde como resultado da redução de visitas a hospitais, atendimentos em pronto-socorro e exames de diagnóstico.
- Planos de cuidados aprimorados que são adaptados às necessidades individuais, criando uma melhor comunicação entre as famílias e os profissionais de saúde.
- Uso mais eficiente dos recursos médicos com menos testes duplicados e serviços mais integrados entre os setores.
- Aumento da capacidade dos GPs de fornecer serviços locais para colaboração com consultores pediátricos.
- Maior conexão entre os serviços de saúde primários, comunitários, secundários e terciários para uma abordagem mais unificada da prestação de serviços de saúde.
O impacto positivo dos centros de saúde infantil no noroeste de Londres
Para pacientes e familiares
Os centros de saúde infantil oferecem uma série de benefícios atraentes para os pacientes e suas famílias, conforme destacado em um relatório abrangente sobre os centros de saúde infantil no noroeste de Londres.
Notavelmente, surpreendentes 88% dos pais expressam maior confiança em buscar atendimento médico para seus filhos com clínicos gerais no futuro, refletindo o impacto positivo desses centros. Um fator integral que contribui para esse aumento de confiança é a implementação estratégica de medidas preventivas direcionadas, que resultaram em melhorias substanciais nos resultados de saúde da população.
Um excelente exemplo desses melhores resultados pode ser visto no atendimento prestado a crianças com asma. Planos de atendimento abrangentes, adaptados para atender às necessidades da criança em vários contextos, inclusive em casa, na escola, na clínica geral e nos hospitais, levaram a uma melhoria notável na qualidade do atendimento a esses jovens pacientes.
Além disso, o uso inovador de plataformas como os grupos do WhatsApp provou ser altamente eficaz no compartilhamento de informações vitais sobre imunização. A inclusão de infográficos informativos nesses grupos aumentou significativamente as taxas de imunização, destacando a influência positiva da comunicação simplificada nos resultados de saúde.
Além dessas conquistas notáveis, os centros de saúde infantil oferecem uma série de vantagens centradas no paciente que aliviam bastante os desafios normalmente associados às consultas médicas. A conveniência de consultas pontuais em um ambiente familiar e local reduz substancialmente a ansiedade relacionada à consulta.
Além disso, a oportunidade de consultar especialistas em um ambiente como esse minimiza obstáculos práticos, como deslocamento e estacionamento, melhorando assim a experiência geral do paciente.
Os dados sobre a experiência do paciente foram coletados por meio das medidas de experiência relatada pelo paciente (formulários PREM). Em 2019, os pacientes expressaram os seguintes sentimentos: 79% preferiram o ambiente do GP; 92% consideraram as informações claras; 100% sentiram que as famílias foram envolvidas nas decisões; e 100% observaram que os médicos colaboraram de forma eficaz.
Para a equipe
Os centros de saúde infantil oferecem inúmeros benefícios para a equipe, concentrando-se em aprimorar sua experiência e promover o desenvolvimento profissional. Esses centros oferecem oportunidades valiosas para que os profissionais de saúde em treinamento adquiram experiência prática e construam relacionamentos significativos.
A participação ativa nesses centros permite que os membros da equipe adquiram novas habilidades no gerenciamento de problemas pediátricos comuns, aumentando sua confiança na aplicação de conhecimentos clínicos atualizados. Além disso, os hubs capacitam a equipe a explorar suas áreas de interesse clínico, levando a uma maior satisfação no trabalho.
Uma vantagem fundamental dos centros de saúde infantil é sua capacidade de melhorar a comunicação entre a atenção primária e a secundária. Essa sinergia permite que a equipe tenha acesso a orientações oportunas por e-mail de pediatras e especialistas, facilitando a tomada de decisões e reduzindo a necessidade de consultas repetidas.
Além disso, os centros de saúde infantil promovem a colaboração com colegas do sistema de saúde, incluindo visitantes de saúde, Serviços de Saúde Mental para Crianças e Adolescentes e serviços sociais. Essa colaboração melhora a sinalização e aprimora a utilização dos recursos locais, beneficiando, em última análise, a qualidade do atendimento prestado às crianças.
Para o sistema
Os centros de saúde infantil oferecem uma ampla gama de benefícios significativos para o sistema de saúde. Em especial, uma avaliação de serviço sugere que as primeiras versões dos centros de saúde infantil reduziram com sucesso as consultas ambulatoriais em impressionantes 39%, resultaram em um declínio de 22% nos casos de acidentes e emergências e em uma diminuição de 17% nas internações.
Esses resultados ressaltam a eficácia do modelo de centro de saúde infantil para otimizar a prestação de serviços de saúde e a alocação de recursos.
O desenvolvimento de modelos robustos de atendimento em centros de saúde infantil serve como um modelo exemplar para outras especialidades médicas que buscam sucesso semelhante. Esses modelos cuidadosamente projetados e refinados visam atingir dois objetivos: reduzir os encaminhamentos desnecessários e melhorar a qualidade dos encaminhamentos existentes por meio de um histórico aprimorado do paciente e de um exame completo.
No centro dessa abordagem está a colocação do paciente no centro da prestação de serviços, mudando o foco do atendimento centrado no hospital para soluções baseadas na comunidade. Isso não apenas se alinha às preferências dos pacientes, mas também promove um ecossistema de saúde mais sustentável e eficiente.
O caso de negócios para a disseminação e adoção do Centro de Saúde da Criança
O Conselho de Cuidados Integrados do Noroeste de Londres aprovou recentemente um caso de negócios para financiamento de transição para apoiar a disseminação e a adoção de Centros de Saúde Infantil em todo o sistema. O caso de negócios analisou o caso de mudança, as opções para o desenvolvimento de centros de saúde infantil, os custos e benefícios qualitativos e quantitativos das opções, a viabilidade econômica e as questões de gerenciamento e realização de benefícios.
O "caso de valor" preparado para apoiar o caso de negócios baseou-se em suposições modestas (em comparação com avaliações anteriores) sobre os ganhos de eficiência do sistema de saúde que seriam gerados pela adoção do Child Health Hub.
Especificamente, em média, eles liberariam uma capacidade adicional líquida de 4% de novos pacientes externos e 7% de consultas de acompanhamento de pacientes externos, 3% de atendimentos de A&E e 7% de internações, bem como reduções em consultas de GP e encaminhamentos de saúde mental.
Mesmo essas premissas muito modestas foram suficientes para demonstrar que havia um valor líquido significativo a ser obtido com o investimento de transição para apoiar a disseminação e a adoção.
Outros modelos de atendimento integrado para crianças e jovens
Reino Unido
Estrutura do CHILDS, sul de Londres
O Child Health Integrated Learning & Delivery System (CHILDS) é uma estrutura abrangente projetada para aprimorar a saúde e os cuidados com as crianças. Inicialmente implementado em Southwark e Lambeth, por meio da iniciativa Children and Young People's Health Partnership.
Esse modelo tem como objetivo evitar a hospitalização e oferecer atendimento localizado por meio de equipes de saúde infantil nos bairros. Essas equipes oferecem intervenção precoce, promoção da saúde e atendimento integrado nas redes de atenção primária.
O processo de triagem permite que as equipes de saúde infantil ofereçam aconselhamento e orientação aos clínicos gerais em 45% dos casos, encaminhem 31% para clínicas integradas de saúde infantil, 9% para serviços integrados de condições de longo prazo e façam encaminhamentos especializados em 13% dos casos. Como resultado, houve reduções significativas nas visitas ao departamento de emergência e nas internações não eletivas.
O gerenciamento da saúde da população desempenha um papel fundamental na abordagem da equidade em saúde, priorizando as crianças com as maiores necessidades e oferecendo intervenção e cuidados precoces. Essa abordagem orientada por dados segue o princípio do universalismo proporcional.
A estrutura CHILDS tem apoiado com sucesso crianças com condições desafiadoras de saúde e vida, como asma, ansiedade/depressão, problemas de saúde mental, instabilidade de moradia e insegurança alimentar.
Battersea PCN, Projeto de Bolsa de Estudos da Clínica da Juventude, sul de Londres
A Youth Clinic, criada pelo Wandsworth PCN, é uma clínica holística localizada em Battersea que se concentra em fornecer serviços de saúde e de sinalização adequados para a população adolescente. Essa clínica foi iniciada como um projeto piloto baseado em um serviço de prescrição social para adultos já existente. Seu principal objetivo era promover um relacionamento mais forte entre crianças e jovens (CYP) em Wandsworth e seus clínicos gerais, além de facilitar o registro deles em um clínico geral.
O cenário pós-COVID-19 destacou o aumento da demanda por serviços de saúde mental e bem-estar, com um número significativo de crianças e jovens com ansiedade e depressão. Uma avaliação, conduzida em um período de dois anos, revelou que a prescrição social desempenhou um papel crucial no fornecimento de suporte provisório para o CYP enquanto eles aguardavam o acesso aos serviços legais de saúde mental.
Centro de Bem-Estar, sul de Londres
A implementação de um modelo "one-stop-shop" de saúde para adolescentes é exemplificada pelo The Well Centre no sul de Londres.
Desenvolvido em conjunto pela Redthread, uma instituição beneficente de trabalho com jovens, e pelo Herne Hill Group Practice (GPs), o The Well Centre oferece um serviço de atendimento no prédio do Streatham Youth and Community Trust. Ele oferece acesso a profissionais da área de saúde, como clínicos gerais, enfermeiros de saúde mental e assistentes de jovens, todos trabalhando juntos em uma abordagem integrada para atender às necessidades de saúde de jovens de 13 a 20 anos no bairro londrino de Lambeth.
Os problemas de saúde mental foram considerados o problema mais comum entre os dois terços das crianças e jovens que frequentam o centro, seguidos por doenças infecciosas e parasitárias e doenças do sistema geniturinário.
É interessante notar que um terço dos participantes relatou não ter um clínico geral, o que indica que o Well Centre pode estar preenchendo a lacuna nos serviços do NHS para indivíduos desfavorecidos e abordando as desigualdades de saúde na área.
Local de saúde, Nordeste de Londres
O Tower Hamlets GP Care Group e o serviço para jovens Spotlight fizeram uma parceria para criar uma iniciativa abrangente centrada nos jovens, conhecida como o serviço Health Spot. Esse serviço oferece uma clínica de saúde holística acessível a todos os indivíduos entre 11 e 19 anos de idade (ou até 25 anos para aqueles que enfrentam desafios adicionais, como o SEND).
Apesar de coincidir com o início da pandemia de COVID-19, o serviço iniciou suas operações com sucesso. Em seus primeiros 10 meses, o serviço Health Spot atendeu 51 jovens, sendo que muitos compareceram várias vezes.
Os resultados das primeiras 51 consultas no Health Spot incluíram várias formas de suporte, como aconselhamento, educação, encaminhamentos, assistência médica direta (por exemplo, questões de prescrição) e opções de acompanhamento. O feedback dos pacientes sobre o Health Spot foi extremamente positivo, com 100% afirmando que recomendariam o serviço a um amigo. Em especial, o serviço foi elogiado por ser útil, amigável e confortável.
Serviço Pediátrico Integrado, Centro-Norte de Londres
O modelo IPS engloba três funções principais. Em primeiro lugar, envolve a triagem liderada por consultores de encaminhamentos ambulatoriais pediátricos gerais. Em segundo lugar, ele facilita as reuniões mensais da equipe multidisciplinar (MDMs), que fornecem aconselhamento, orientação e aprendizado pediátricos. Durante essas reuniões, os encaminhamentos de casos são discutidos por um pediatra consultor e uma equipe de profissionais multidisciplinares. Por fim, são estabelecidas clínicas conjuntas de atendimento primário para casos pediátricos selecionados identificados por meio de triagem liderada por consultores.
Atualmente, 22 Primary Care Networks (PCNs) em 5 bairros da NCL participam ativamente de um modelo de clínica integrada ou MDM.
Notavelmente, as MDMs têm registrado discussões significativas sobre saúde mental, com a participação de profissionais de 14 agências diferentes, incluindo pediatras, clínicos gerais, visitantes de saúde, CAMHS e prescritores sociais. Após as MDMs, 39% das crianças e jovens (CYP) foram redirecionados das consultas ambulatoriais do trust e 18% receberam alta.
No futuro, o desenvolvimento do modelo se concentrará na obtenção de dados de melhor qualidade por meio da metodologia de Melhoria da Qualidade (QI) e dos ciclos Planejar-Fazer-Estudar-Agir (PDSA). Isso permitirá uma análise abrangente das condições e a identificação das crianças mais adequadas para serem submetidas a esse modelo de atendimento.
Hampshire e a Ilha de Wight
Um relatório descreve a implementação bem-sucedida e as lições aprendidas com a introdução do Modelo de Centro de Saúde Infantil pela Parceria de Sustentabilidade e Transformação de Hampshire e Ilha de Wight. Ele apresenta uma visão geral do modelo CC4C Child Care Hub.
O relatório apresenta considerações financeiras para a implementação do modelo Child Health Hub em clínicas de GP. Além disso, compartilha dados quantitativos da implementação piloto do modelo Child Health Hub na Chandlers Ford Primary Care Network (PCN), indicando uma redução de 13% nas consultas de GP para crianças e jovens (CYP) ao longo de um ano, juntamente com uma redução de 6,96% nas internações não eletivas e uma redução de 3,11% nos atendimentos de A&E.
Além disso, o feedback qualitativo de pacientes e profissionais de saúde envolvidos nos centros-piloto destaca os benefícios do aprendizado compartilhado, do trabalho interativo e do atendimento centrado no paciente.
O relatório reconhece os desafios encontrados durante o projeto, incluindo problemas com a coleta de dados e a incapacidade de avaliar totalmente o impacto e o envolvimento dos prestadores de cuidados primários. No entanto, ele também identifica oportunidades para identificar e desenvolver futuros Centros de Saúde Infantil, enfatizando a importância de se concentrar na prevenção, no bem-estar e na saúde mental.
Fundo de Saúde e Assistência Social do Sul
Na Irlanda do Norte, dois dos cinco fundos de saúde implementaram o modelo CC4C Child Health GP Hub. Os médicos forneceram feedback positivo sobre a MDT e as clínicas. A maioria dos participantes das MDTs expressou que elas tiveram um impacto significativo em suas interações com os pacientes e melhoraram seus relacionamentos com a atenção primária e secundária.
Modelos internacionais
Austrália
O Children's Health Queensland Hospital and Health Service (CHQ) dedica-se a implementar modelos modernos de prestação de serviços de saúde para melhorar o bem-estar das crianças e de suas famílias.
O Plano Estratégico da CHQ 2020-2024
O Plano Estratégico CHQ 2020-2024 descreve a visão de oferecer cuidados que mudam a vida de crianças e jovens. O plano está centrado em torno de quatro objetivos estratégicos principais.
- Valorização da inclusão
- Atingir a excelência em todos os aspectos
- Promover a inovação e a geração de conhecimento
- Promoção do atendimento colaborativo.
A partir da estratégia, o CHQ já implementou várias iniciativas:
Projeto ECHO
O Projeto ECHO é um modelo virtual de compartilhamento de conhecimento que conecta profissionais para oferecer apoio a crianças e jovens. Por meio de conversas interativas e discussões de casos, as redes ECHO facilitam o aprendizado colaborativo e preenchem lacunas para promover mudanças positivas. Desde 2016, o Projeto ECHO na Austrália surgiu como o maior centro, estabelecendo redes em áreas como cuidados paliativos pediátricos, saúde mental, deficiência e muito mais.
Programa de ligação com a clínica geral
O General Practice Liaison Program melhora a comunicação entre a comunidade e os setores de saúde hospitalar. Ele também dá suporte à equipe do Children's Health Queensland na promoção de novos serviços, no desenvolvimento de diretrizes de encaminhamento e no fornecimento de informações aos GPs.
Conexão GP
O GP Connect tem como objetivo melhorar o acesso aos serviços de saúde e reduzir as visitas desnecessárias ao departamento de emergência. Ele oferece suporte aos GPs no gerenciamento de crianças com necessidades de cuidados complexos e promove a troca de conhecimentos entre os GPs e o Children's Health Queensland.
Ao oferecer maior acesso a suporte não urgente, ele incentiva o uso de caminhos alternativos ao departamento de emergência. O GP Connect aproveita os serviços hospitalares existentes para oferecer um modelo integrado de atendimento.
A estratégia de Gerenciamento Integrado de Doenças da Infância (IMCI)
Desenvolvido pela OMS e pelo UNICEF, tem como objetivo melhorar o acesso e a qualidade do atendimento a recém-nascidos e crianças em serviços de saúde primários. Ele se concentra no aprimoramento das habilidades dos profissionais de saúde, no fortalecimento do sistema de saúde e na promoção de práticas familiares e comunitárias saudáveis. O objetivo é prevenir e controlar as doenças comuns da infância, inclusive as do período neonatal, e apoiar o crescimento e o desenvolvimento saudáveis das crianças.
Angola: Case Study of IMCI:
Os esforços para melhorar a saúde infantil em Angola têm sido significativos, mas as taxas de mortalidade infantil continuam altas. O Ministério da Saúde, com o apoio da Organização Mundial da Saúde, está implementando um programa de treinamento de instrutores para melhorar os serviços de saúde e reduzir a mortalidade infantil e neonatal.
O objetivo do treinamento é fortalecer as habilidades dos técnicos de saúde e melhorar indicadores como o status nutricional e a adesão à vacinação. A abordagem do Gerenciamento Integrado de Doenças da Infância (IMCI) está sendo implementada, usando algoritmos e manuais para detectar e classificar doenças e monitorar o desenvolvimento infantil.
O projeto MOCHA (2018) realizou uma análise minuciosa dos vários modelos de atenção primária à saúde infantil implementados em toda a Europa em um período de três anos. Essa avaliação abrangente cobriu todos os 30 países da UE/EEE.
Consequentemente, o projeto MOCHA chegou a seis conclusões importantes com relação a esses modelos:
- A eficácia de um sistema de atenção primária depende de fatores como acessibilidade, capacidade e relacionamentos, e não do estilo específico do profissional de atenção primária, seja ele clínico geral ou pediatra.
- A eficácia é determinada principalmente pelo acesso, força de trabalho, coordenação e continuidade dos serviços, governança intersetorial, vínculo sociocultural e financiamento.
- O fornecimento de um atendimento primário ideal para crianças envolve uma abordagem centrada na criança, que seja justa, proativa e perfeitamente integrada com serviços especializados, de assistência social e de educação.
- Não se dá atenção suficiente à saúde pública, à atenção primária e à colaboração intersetorial quando se trata das preocupações relacionadas à saúde e ao desenvolvimento infantil.
- As crianças estão sub-representadas nos dados de saúde e na inovação de políticas na Europa.
- O aumento da colaboração entre diretorias e agências na Europa melhoraria a base de evidências e a estrutura de políticas, facilitando o desenvolvimento de sistemas nacionais robustos.

Conclusões
O caso de negócios do Child Health Hub gira em torno de sua abordagem inovadora para oferecer atendimento pediátrico abrangente em todos os ambientes de atendimento. Esse modelo se concentra na integração de serviços em vários níveis de atendimento de saúde, incluindo atendimento primário, secundário e terciário, garantindo assim uma coordenação perfeita e melhores resultados de atendimento.
Crucialmente, ele adota uma postura preventiva e estratégias de intervenção precoce, gerenciando proativamente as doenças comuns da infância em vez de apenas responder a elas. Essa abordagem não é apenas mais eficaz e eficiente, mas também pode reduzir os custos reais de saúde a longo prazo.
Além disso, o centro promove a colaboração e o compartilhamento de conhecimento entre os profissionais, aprimorando o padrão geral de atendimento. Ao transformar o cenário do setor de saúde e garantir o acesso equitativo a um atendimento de qualidade para todas as crianças, o Child Health Hub se destaca como um modelo financeira e socialmente viável para melhorar os resultados da saúde infantil.























