統合ケアシステムはじめに
世界中で、統合ケアと人間中心のケアは、医療システムの価値に大きな改善をもたらす可能性があるというコンセンサスが高まっています。
イングランドのNHSは現在、42の統合ケアシステムの開発に多額の投資を行っています。(統合ケアシステムとファイナンシャル・フロー)
しかし、それを裏付ける根拠は何なのでしょうか?
人を中心とした統合的な医療サービス
その前に、統合ケアシステムとはどういうものか考えてみましょう。
Integrated People Centred Health ServicesFrameworkは、2016年の第69回世界保健総会で採択され、高・中・低所得国を問わず影響力を増しています。
定義統合医療サービス
Integrated People Centred Health Servicesのフレームワークの定義は、以下の通りです:
"保健セクター内外のさまざまなレベルやケアの場で調整され、ライフコースを通じて、人々がそのニーズに応じて、健康増進、疾病予防、診断、治療、疾病管理、リハビリテーション、緩和ケアの一連のサービスを受けられるように管理・提供される保健サービス "とある。
統合ケアシステムのための戦略
5つのIntegrated People Centred Health Services戦略があります:
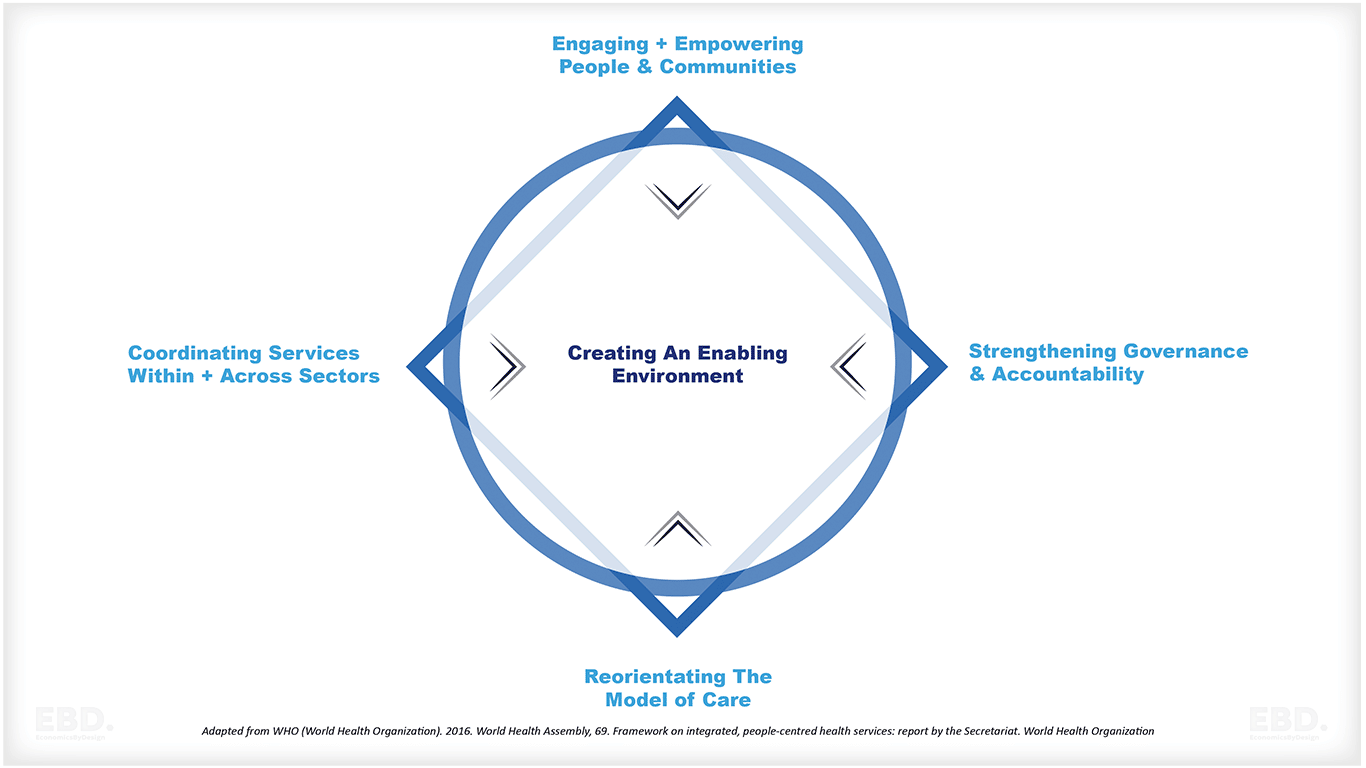
統合ケアシステム・アプローチの特徴
実施アプローチは、その国や地域の状況に合わせて開発する必要があります。実施に成功するための主な特徴は、次のとおりです:
- 国主導で
- エクイティフォーカス
- 参加型
- システム強化
- エビデンスに基づく実践
- 結果重視の姿勢
- 倫理に基づく
- サステイナブル
Integrated People Centred Health Services Frameworkには、ガイドライン、グッドプラクティス、ケーススタディなどの素晴らしいリポジトリがあり、見てみる価値があります。
国際統合医療財団(IFIC)
また、国際統合ケア財団は、ジャーナルを含むエビデンスのリポジトリが素晴らしいです。
IFICの9つの柱「統合ケア」。
IFICの「統合ケアの9つの柱」(Lewis and Ehrenberg 2020 )は、2万人を超えるIFIC会員のグローバルネットワークで同化した知識に基づいて開発され、COVID-19後の医療・介護システムの回復・再構築に合わせて統合ケアの採用を加速するために準拠している。
などがあるそうです:
- 共有された価値観とビジョンでは、人口健康とサービスの統合をシステム全体の責任としてとらえ、すべての関係者が共有されたビジョンのために協力することを約束する必要性を強調しています。
- 人口保健と地域の状況 地域のニーズ、地域の資産、マルチセクターのアプローチに基づき設計された、場所に根ざしたイニシアティブの開発を促進します。
- People as Partners in Careは 、ポピュレーションヘルスの開発において、患者、家族、介護者に力を与えるというコンセプトから生まれたものです。
- レジリエント・コミュニティと新たな提携 効果的な地域密着型統合ケアの推進力として、地域資産と社会・コミュニティ資本の重要性を指摘した。
- ワークフォース・キャパシティとケイパビリティでは 、患者擁護、コミュニケーション、学際的な作業、人を中心としたケア、継続的な学習に焦点を当てたコアコンピテンシーと統合的な作業方法の必要性を強調しました。
- システムワイド・ガバナンスとリーダーシップ 医療システムの複雑性と相互依存性を考慮したネットワークガバナンスモデルを推進し、競争ではなく協力を促進する。
- デジタルソリューションは 、インフラから共有ケア記録、デジタルヘルス技術に至るまで、統合の構成要素をつなぎ合わせる「セメント」として、ケアの監視、管理、提供を改善するものです。
- 整合性のある決済システム 必要なところに必要な資金が流れるようにするためのツールとして決済システムを利用し、阻害要因や逆インセンティブを与えるのではなく、統合として推進することです。
- 進捗、結果、影響の透明性 すべてのシステムに適合する統合ケアの単一モデルは存在しない。良い実践には、継続的な学習を促進するために、透明で正直な方法で結果を共有する必要がある。
9つの柱に基づくナレッジツリーには、統合ケアシステムのエビデンスベースに関連する論文や出版物へのリンクがあらかじめキュレーションされています。エビデンスを探すなら、ここから始めるとよいでしょう。
エビデンスベースの充実度は?
しかし、悲しいことに、多くの論文や記事があるにもかかわらず、エビデンスをナビゲートしたり要約したりすることは容易ではありません。エビデンスの状況は複雑で、研究の質と同様に、研究されている統合モデルの質にも左右されます。
優れた実践例はたくさんありますが、よく研究されているところでも、それぞれ全く異なり、文化、地理、地域の医療・介護システムの特徴によって結果は異なります。
単刀直入に言えば、普及や採用のためにコピーできる統合のシンプルな モデル は存在しないのです。
統合ケアの価値に関する世界的なエビデンスをまとめた3つのシステマティックレビューと、それぞれの結論を覗いてみましょう。
統合ケアの新しいモデル:エビデンスベース
国立保健医療科学院の助成を受けた最近の研究からの最初のレビューは、先進国における統合ケアの新しいモデルのエビデンスについて調べたものである:バクスターS、ジョンソンM、チェンバースD、サットンA、ゴイダーE、ブースA. 先進国における統合ケアの新しいモデルの理解:システマティックレビュー。Health Serv Deliv Res 2018;6(29).
バクスターチームは、さまざまなタイプの統合ケア介入について、どのように機能し、どのような成果を上げ、どのような影響を与えたかを調べるために、発表された国際文献の系統的レビューを実施しました。
統合医療介入の種類
統合ケアの傘下に入る介入は実に多様であり、Baxter et al(2018)の研究では、以下のようなコアタイプが確認されている:
- きょうどうぶんせき
- 統合ケアパスウェイ
- 共有/合意された紹介基準
- ケア・コーディネート
- ジョイントレビュー/ディスチャージ
- 統合情報技術・患者記録
- 新サービス
- 学際的チーム
- スタッフロールの再配置・再利用
- 共同事業
- 金融統合
- 組織統合
その中で、最も多く挙げられたのが、統合ケアパスと多職種チームの活用でした。
インパクトのある証拠
複雑な介入を行う場合によくあることだが、これらの介入が患者の転帰、スタッフの経験、業務効率に与える影響に関するエビデンスは、解釈や一般化が困難であった。しかし、このレビューでは、新しい統合ケアモデルは以下のような可能性があると結論付けている:
- 患者さんの満足度を高める
- ケアの質を向上させる
- サービスへのアクセスを向上させる。
1次2次インターフェースでの統合
医療における最大の問題の1つは、プライマリケアと専門医の臨床サービスとの間のインターフェースです。プライマリーケアからセカンダリーケアへの移行(紹介)、そしてまた戻る(管理、退院)際に問題を抱えた経験は誰にでもあるはずです。統合の重要な側面は、これら2組の医療専門家、そしてしばしば2つのケア設定間のケアコーディネーションを改善することです。
しかし、エビデンスはどうなっているのでしょうか。
2015年、Australian Journal Of Primary Healthにある研究結果が掲載されました:Geoffrey K. Mitchell, Letitia Burridge, Jianzhen Zhang, Maria Donald, Ian A. Scott, Jared Dart, Claire L. Jackson: "Systematic reviewof integrated models of health care delivered at the primary-secondary interface: How effective is it and what determines effectiveness?".
チームは国際的な文献のシステマティックレビューを行い、特に個々の患者さんの慢性/複雑な疾患の管理のための垂直統合について調べました。
どのような機能が改善を促したのか?
このチームは、プライマリーセカンダリーデバイドを横断する統合ケアモデルの改善を促進すると思われる6つの要素を特定しました:
- 学際的チーム
- 通信・情報交換
- 共有ケアガイドラインとパスウェイ
- きょういく
- アクセスおよびアクセシビリティ
- 実現可能な資金調達モデル
成果物のエビデンス
このレビューでは、経済的な結果について調べました。しかし、これらはコストに限定され、いくつかの研究しかカバーしていなかった。結果はさまざまで、全体的なコストの減少を示す研究もあれば、コストの増加を示す研究もあった。多くの経済評価と同様に、結果は出発点、変化の範囲、地域の地理的・医療制度的な背景によって異なるものであった。しかし、臨床的なアウトカムは緩やかに増加し、プロセスのアウトカムは大幅に改善されたことが示された。
統合医療:コストと効果
前回ご紹介した研究は、統合ケアのコストと効果に関するシステマティックレビューで、European Journal of Health Economicsに掲載されました(2020年)。Stephen Rocks, Daniela Berntson, Alejandro Gil-Salmeron, Mudathira Kadu3, Nieves Ehrenberg, Viktoria Stein, Apostolos Tsiachristas "Cost and effects of integrated care: asystematic literature reviewand meta-analysis" (2020).
統合ケアの費用対効果のみに焦点を当てた国際文献のシステマティックレビューである。
インパクトのある証拠
この研究では、すべての地域(北米、欧州、オーストラリア、アジア、アフリカ)において、統合ケアシステムによるコストの削減とアウトカムの向上が示されました。その結果、コストとアウトカムへの影響は、合理的な期間(少なくとも1年以上)にわたって研究を追跡調査した場合に一般的に観察されることがわかりました。そのため、効果が現れるまでには時間がかかる。
本当に興味深かったのは、統合医療への介入の種類によって結果が異なるという彼らの発見でした:
- 疾病管理プログラムによるコスト削減とアウトカムの増加
- 統合ケアチームによるコスト削減
- ケア・コーディネートによるコスト増
- 統合ケアマネジメントによるアウトカムの改善
- 統合されたケアパスウェイは、コストや効果に変化がみられた!
その証拠に、私たちは何をすべきなのでしょうか?
まず第一に、コンセプトに対するエビデンスのシステマティックレビューを行うことがいかに難しいか、ということです。
統合医療は、定義や適用範囲が非常に広いテーマです。これは、食べ物が健康に与える影響についてシステマティックレビューを行うようなもので、あまりに多くのバリエーションがあるため、結果は無意味なものになってしまいます。
証拠から何を結論づけるべきか?
比較できるエビデンスが少ないということは、概念としての統合がやる価値がないということではなく、むしろ一般化できる単一のモデルがないということです。
さらに、すべての問題があるにもかかわらず、3つのシステマティックレビューは、人を中心とし統合された医療システムやサービスを設計・実施することが、集団の健康、患者のアウトカム、医療システムの効率の改善に寄与することを示す証拠があることを示唆しています。
人を中心とした統合的な医療サービスは、理論的な観点からも明らかに良いことです。そして、より広い人口と経済的な健康の重要な要素でもあります。
何が気に入らないのか?
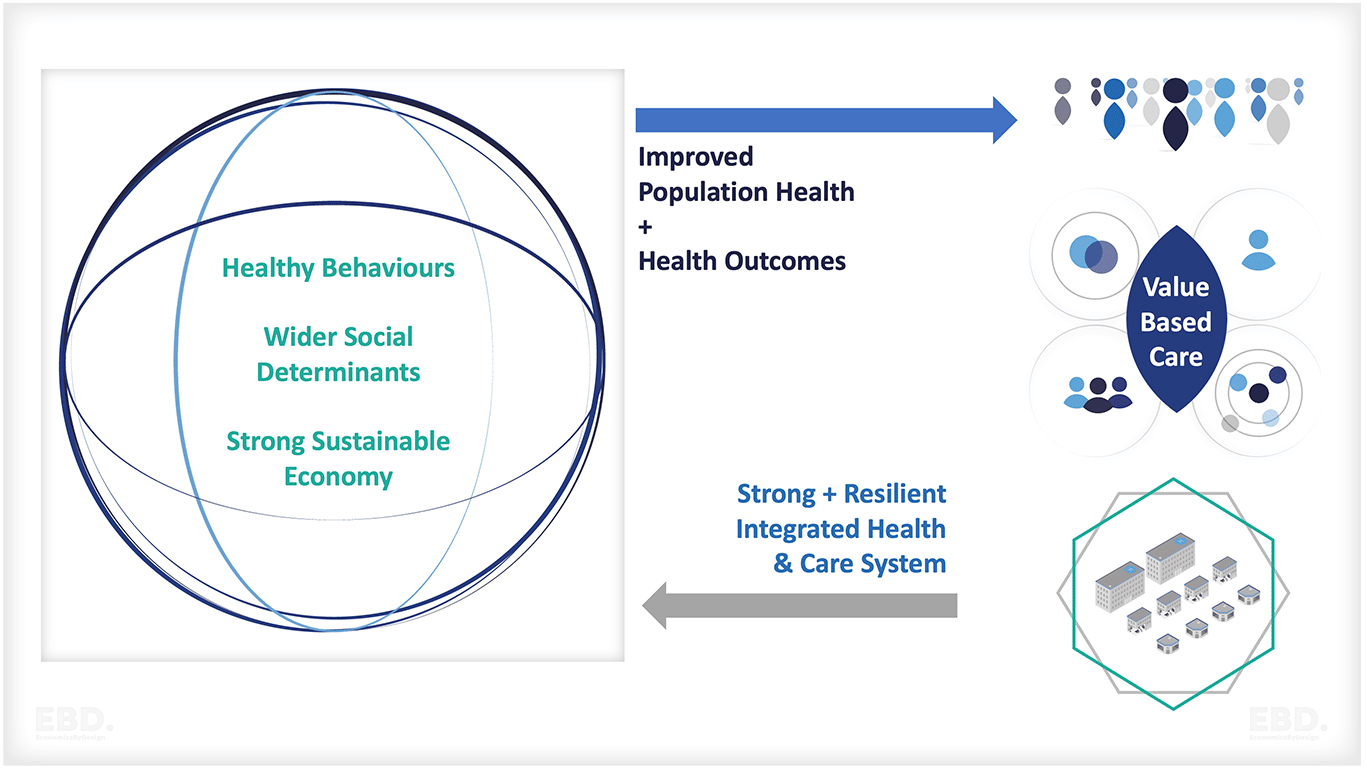
どうすればいいのか?
実際には、統合を改善することで医療・介護システムに付加価値を与えたいのであれば、現在何が行われているのか、どのように改善できるのか、それにはどんな費用がかかるのか、どんなメリットがあるのか、その余裕があるのか、などを検討する必要があるのです。
文献を参考にすることはできます。しかし、世界のどこかで成功したモデルをそのままコピーすることは難しい。どこかの国でインパクトがあったからといって、それがあなたの地域の事情に合っているとは限りません。
これは、最初から価値をデザインして、その後に評価で成果を測るということです。結局のところ、エビデンスベースの情報も役に立つでしょう!






















