Integrierte Versorgungssysteme für Kinder
Integrierte Betreuungssysteme für Kinder können für Kinder und ihre Familien sowie für diejenigen, die mit Kindern arbeiten, im gesamten Spektrum der Gesundheits-, Sozial-, Bildungs- und sonstigen Dienste erhebliche Vorteile bringen.
Sie ermöglichen es, den Gesundheitsbedürfnissen der Kinder Vorrang einzuräumen, die Kontinuität und Wirksamkeit der Gesundheitsmaßnahmen zu gewährleisten und starke Verbindungen zu anderen Partnern in den größeren Gemeinschaften aufzubauen, in denen die Kinder leben, zur Schule gehen und soziale Kontakte pflegen.
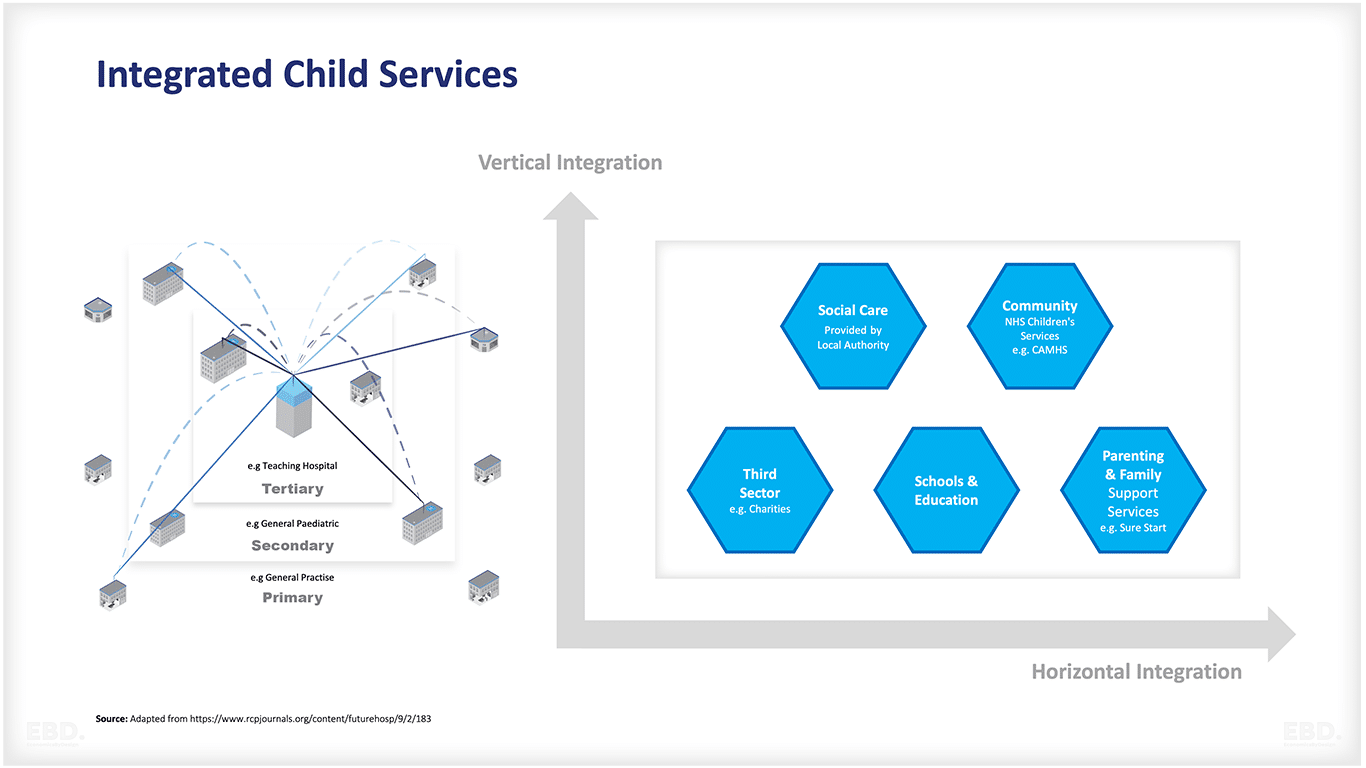
In dieser ökonomischen Betrachtung werfen wir einen Blick auf den wirtschaftlichen Wert eines gut veröffentlichten Beispiels für ein integriertes Versorgungssystem für Kinder, nämlich das North-West London Child Health Hub, das aus dem Projekt connecting children for care (CC4C) hervorgegangen ist.
Das Modell des North West London Child Health Hub bietet eine umfassende Versorgung für Kinder mit unterschiedlichen Bedürfnissen, von der Schwangerschaft bis zur Kindheit.
Ihre integrierten Dienste, einschließlich der frühkindlichen Förderung, der psychiatrischen Dienste und der klinischen Versorgung, haben zu besseren Gesundheitsergebnissen und zu Systemvorteilen geführt, die sich aus der effizienteren Nutzung der Gesundheitsdienste ergeben.
Dieses erfolgreiche Modell könnte ähnliche Initiativen in anderen Regionen inspirieren, die eine bessere Gesundheitsversorgung für ihre Bevölkerung anstreben.
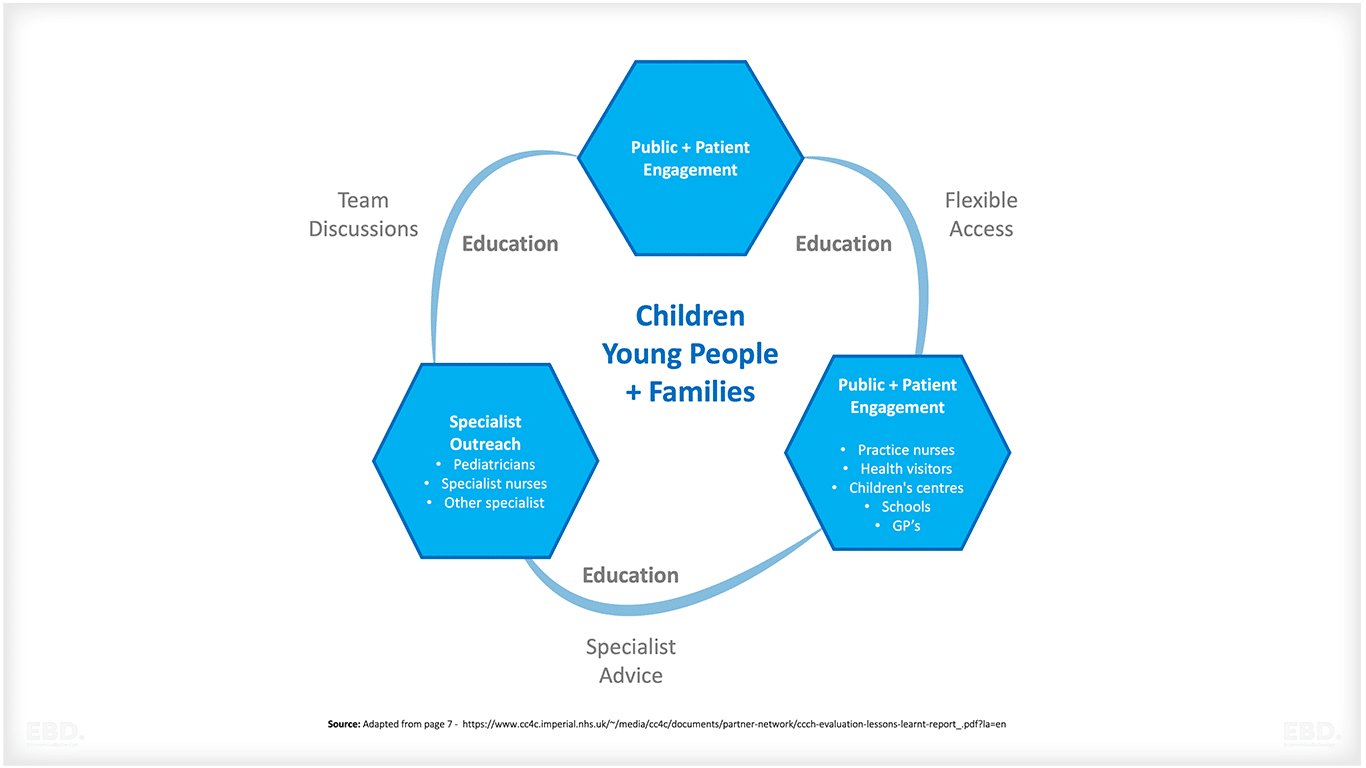
Child Health Hubs sind für neue und bestehende Patienten gedacht und können sofort für die Zusammenarbeit bei Patienten mit bestimmten Problembereichen genutzt werden, z. B. bei Wiedereinweisungen, häufigen Besuchen in der Notaufnahme oder komplexen Bedürfnissen.
Das Modell für die Bereitstellung eines Kindergesundheitszentrums besteht aus zwei Teilen:
1. Teil A: Gemeinsame Betreuung von Allgemeinmedizinern und Kinderärzten:
-
- Sicherstellung, dass die fachärztliche Versorgung näher am Wohnort erfolgen kann
- Aufbau einer gemeinsamen Zusammenarbeit zwischen Primär- und Sekundärversorgung. Die Kliniken werden in der Regel monatlich durchgeführt.
2. Teil B: Fallbesprechungen im multidisziplinären Team (MDT) im hausärztlichen Zentrum;
-
- Zusammenführung von (klinischen und nicht-klinischen) Fachleuten aus dem Bereich Kinder und Jugendliche (CYP), um Lösungen für Patientenfälle zu erörtern und zu vereinbaren.
- MDT-Fallbesprechungen werden monatlich stattfinden, und häufiger, wenn die Partner dies vereinbaren
- jedes MDT wird versuchen, zwischen neun und 12 Fälle zu besprechen
Im Jahr 2022 wurde Economics By Design (EbD) vom North West London Integrated Care Board mit der Durchführung einer wirtschaftlichen Analyse beauftragt, um die Entwicklung eines Business Case für die Verbreitung und Einführung des Child Health Hub-Modells in allen North West London Primary Care Networks zu unterstützen.
Es wurde ein technischer Bericht mit einer detaillierten Analyse vorgelegt. Wir geben hier eine Zusammenfassung dieser Analyse.
Eine Zusammenfassung der Vorteile integrierter Versorgungssysteme für Kinder
Studien haben gezeigt, dass integrierte Versorgungssysteme für Kinder die folgenden Vorteile bieten.
- Verbesserung der Zugänglichkeit zu lokalen Gesundheitsdiensten für Kinder, Jugendliche und ihre Familien.
- Straffung der Pflegedienste durch multidisziplinäre Teams an einem einzigen Ort, was zu einer verbesserten Pflegequalität führt.
- Verkürzung der Wartezeiten und Verbesserung der Gesundheitsergebnisse durch Förderung einer effizienten Kommunikation und Zusammenarbeit zwischen Fachärzten und Allgemeinmedizinern.
- Förderung des Engagements und der Bildung der Öffentlichkeit, um eine fundiertere Entscheidungsfindung zu ermöglichen.
- Steigerung der Patientenzufriedenheit durch bessere Koordination und Kommunikation mit den Angehörigen der Gesundheitsberufe.
- Einsparungen für das Gesundheitssystem durch die Reduzierung von Krankenhausbesuchen, Notaufnahmen und diagnostischen Tests.
- Entwicklung besserer, auf die individuellen Bedürfnisse zugeschnittener Pflegepläne, Förderung einer besseren Kommunikation zwischen Familien und Angehörigen der Gesundheitsberufe.
- Optimierung des Einsatzes medizinischer Ressourcen durch Minimierung redundanter Tests und sektorübergreifende Integration von Dienstleistungen.
- Ausbau der Kapazitäten der Allgemeinmediziner zur Erbringung lokaler Dienstleistungen durch Zusammenarbeit mit pädiatrischen Beratern.
- Schaffung stärkerer Verbindungen zwischen primären, kommunalen, sekundären und tertiären Gesundheitsdiensten, um einen einheitlicheren Ansatz für die Gesundheitsversorgung zu erreichen.
Der Schwerpunkt liegt hier auf den Vorteilen des Child Health Hub für die Effizienz des Gesundheitssystems.
Entwicklung des Child Health Hub
Das GP-Hub-Modell
Das Child Health Hub, das ursprünglich als GP Hub Model bekannt war, wurde erstmals 2012 eingerichtet. Erste Pilotprojekte zeigten den potenziellen Wert des Modells aus Sicht des Gesundheitssystems.
Wenn sich das Modell als wirksam erweist, könnte es pädiatrische Ambulanzbesuche umleiten und durch einen integrierteren und effizienteren Ansatz solche Besuche, nicht-elektive stationäre Aufnahmen, Besuche in der Notaufnahme und diagnostische Tests verhindern.
Die ursprüngliche Vision des Child Health Hub bestand darin, die nahtlose Integration von primären, kommunalen, sekundären und tertiären Gesundheitsdiensten zu erleichtern. Darüber hinaus sollten enge Verbindungen zu Fachleuten in verschiedenen Bereichen wie Bildung und Sozialfürsorge hergestellt werden.
Es wurde ein umfassender Ansatz gewählt, der die gesamte Lebensspanne der Bevölkerung berücksichtigt, um eine wirksame Segmentierung der Dienstleistungen zu gewährleisten. Das Kernprinzip der Patientenzentrierung wurde tief verankert, wobei der Schwerpunkt auf der Förderung der Zusammenarbeit und Koproduktion mit Kindern, Eltern und Betreuern lag.
Verbreitung und Akzeptanz
Als die Drehscheibe für Kindergesundheit gegründet wurde, arbeitete sie im Rahmen eines NHS-Systems, das sich um einen internen Markt drehte.
Dieser Binnenmarkt basierte auf den Grundsätzen der Wahlfreiheit und des Wettbewerbs zwischen den Leistungserbringern, mit komplementären Zahlungsmodellen und Finanzströmen. Beim Child Health Hub und vielen anderen Integrationsinitiativen wurden die Vorteile der Systemeffizienz jedoch nicht gleichmäßig auf die verschiedenen verantwortlichen Partner verteilt.
Die bestehenden Vergütungsmodelle führten auch zu einer Kürzung der Mittel für den Akutsektor, obwohl die im Krankenhaus beschäftigten Ärzte den Dienst in der Primärversorgung weiter unterstützten.
Diese kontraproduktiven Anreize behinderten eine wirksame Zusammenarbeit zwischen den verschiedenen Versorgungsbereichen des Gesundheitssystems. Darüber hinaus erforderte der siloartige Aufbau des Systems besondere Maßnahmen zur Bündelung von Budgets für die sektorübergreifende Zusammenarbeit, die nur selten auf die Bedürfnisse von Kindern ausgerichtet waren.
Trotzdem entwickelten sich diese integrierten Versorgungssysteme organisch, und bis 2022 nutzten 17 der 45 Primärversorgungsnetze im Nordwesten Londons Child Health Hubs.
Seit 2021 hat sich die Politik des NHS in England deutlich hin zu einer Systemgestaltung entwickelt, die sich an den von der Weltgesundheitsorganisation empfohlenen personenzentrierten integrierten Gesundheitsdiensten (IPCHS ) orientiert.
Dieser Wandel wurde ursprünglich im langfristigen NHS-Plan skizziert und durch die Einrichtung von 42 integrierten Versorgungssystemen umgesetzt . Das neue NHS-Gesundheits- und Pflegegesetz 2022 verankert die neuen Regelungen für integrierte Versorgungssysteme gesetzlich. Für die Zukunft gibt es zahlreiche Möglichkeiten, das neue Systemdesign rasch zu verankern.
Modellentwicklung
Seit seiner Einführung im Jahr 2012 gab es viele weitere Initiativen, die das aktuelle Design des Modells beeinflusst haben. Dazu gehören:
- die mögliche Entwicklung von integrierten Nachbarschaftsteams,
- die Konzentration auf den Kern20Plus5 für Kinder und Jugendliche,
- die Entwicklung von Population Health Management (PHM) und
- die Entwicklung von Family Hubs.
Diese haben Möglichkeiten eröffnet, das Modell der Kindergesundheitszentren weiterzuentwickeln, um sich auf die Kinder und Familien zu konzentrieren, die am stärksten von schlechten gesundheitlichen Ergebnissen bedroht sind, und sich mit Kollegen der lokalen Behörden und Initiativen zur Einbeziehung von Patienten und der Öffentlichkeit im Allgemeinen zu engagieren.
Wirksamkeitsnachweis
Es ist eine komplexe und schwierige Aufgabe, die Auswirkungen von Dienstleistungsentwicklungen auf die Effizienz von Gesundheitsdiensten nachzuweisen. Einfache Vergleiche zwischen Praxen mit und ohne Zugang zu einem Child Health Hub werden durch zahlreiche andere Faktoren erschwert, die gleichzeitig bestehen.
In den letzten Jahren wurden die Dienste durch die COVID-19-Pandemie erheblich beeinträchtigt, was zu einem besorgniserregenden Anstieg der Wartezeiten für Termine in der Primärversorgung und im Krankenhaus führte.
Darüber hinaus werden die Probleme durch die wachsende Nachfrage aufgrund von Nahrungsmittel- und Energiearmut, die durch den derzeitigen wirtschaftlichen Druck im Vereinigten Königreich noch verstärkt wird, sowie durch den Mangel an Arbeitskräften im gesamten Gesundheits- und Pflegesystem noch verschärft.
Es wurden jedoch Studien durchgeführt, und die Belege für die Effizienz des Gesundheitssystems sind in der beigefügten Tabelle zusammengefasst. Der Schwerpunkt lag auf der Rolle des Child Health Hub bei der Vermeidung neuer ambulanter Krankenhausaufenthalte.
Darüber hinaus hat sich das Modell als wirksam erwiesen, da es zu weniger Notaufnahmen, Krankenhauseinweisungen und Arztbesuchen geführt hat. Darüber hinaus gibt es vereinzelte Berichte über einen Rückgang der unangemessenen Überweisungen an die Kinder- und Jugendpsychiatrie (CAMHS).
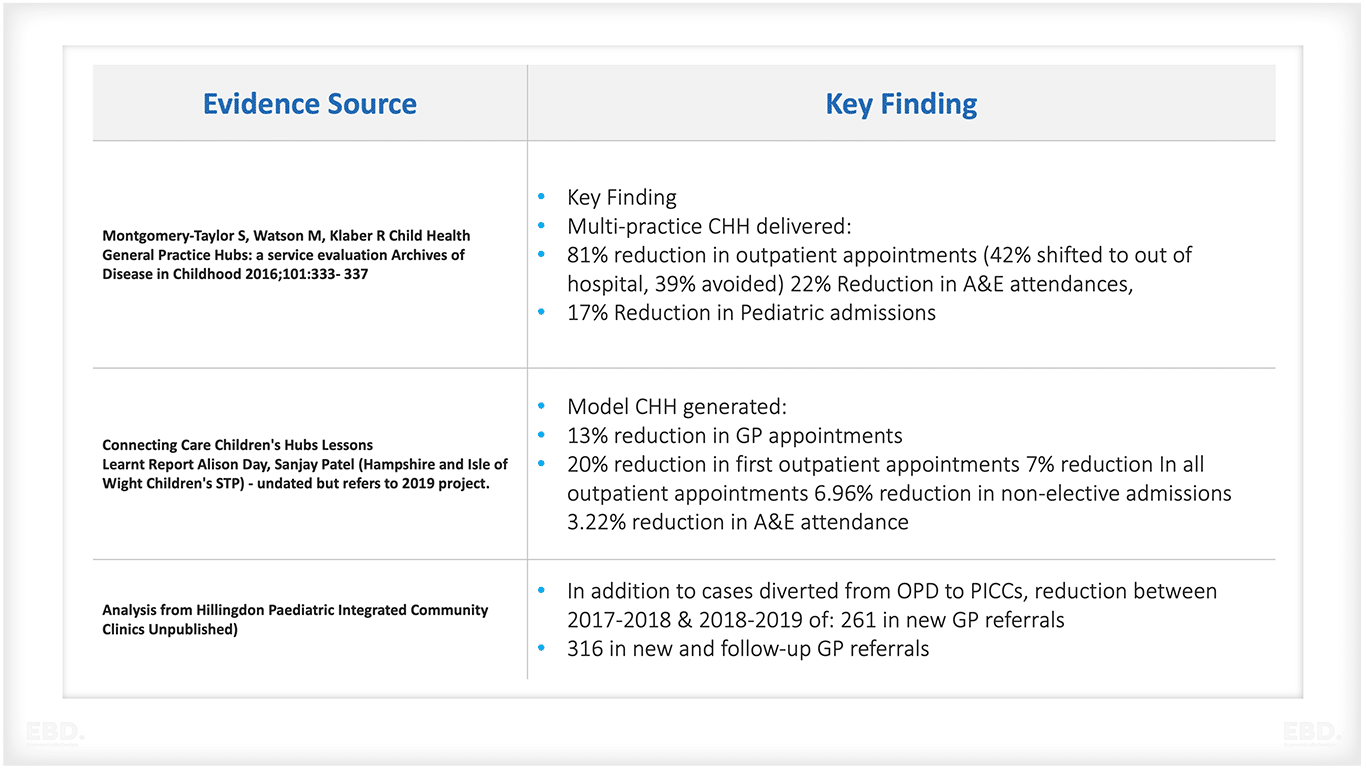
Es wird wichtig sein, die Evaluierung in die weitere Entwicklung der Child Health Hubs einzubauen, um die Wirkung und den Wert für Patienten, Familien und das System weiterhin zu demonstrieren.
In die wirtschaftliche Analyse einbezogene Optionen
In der wirtschaftlichen Analyse wurden vier Optionen modelliert:
Status Quo
Zum Zeitpunkt der Arbeit gab es 17 Child Health Hubs in ganz Nordwest-London, und es wurde davon ausgegangen, dass diese im Rahmen dieser Option in ihrer jetzigen Form fortbestehen würden, um eine Ausgangsbasis für den Vergleich der Optionen für Veränderungen zu schaffen.
Der Niedergang des Child Health Hub
Wenn nicht in das Programm investiert wird, kann dies dazu führen, dass die bestehenden Kindergesundheitszentren aufgelöst werden und zu traditionellen Praktiken zurückkehren. Das derzeitige Modell stützt sich in hohem Maße auf das Engagement und die Leidenschaft des Personals, das die Zentren leitet.
Ohne eine positive Bestätigung durch die Auftraggeber würden der Enthusiasmus und der Schwung deutlich nachlassen. Diese Option würde dazu führen, dass alle 17 Child Health Hubs innerhalb der nächsten 12 Monate aufgelöst werden.
Ermöglichung eines weiteren organischen Wachstums der CHH
Im Jahr 2021 bekundeten neun Primärversorgungsnetze (PCN) ihr Interesse am Child Health Hub, wobei davon ausgegangen wurde, dass ihre Integration schrittweise über die nächsten drei Jahre erfolgen würde. Dieser Ansatz barg jedoch ein erhebliches Risiko für ein Scheitern der Umsetzung.
Außerdem wurde davon ausgegangen, dass dies die bestehenden Ungleichheiten verschärfen würde, da Familien und Kinder, die bei nicht angeschlossenen Praxen registriert sind, benachteiligt würden.
Unterstützung der Einführung von Kindergesundheitszentren im integrierten Versorgungssystem von Nordwest-London
Dies würde bedeuten, dass ein erweitertes CHH entwickelt wird, das aus zugewiesenen Nachbarschaftsteammitgliedern (MDT), einem finanzierten Koordinator (die bestehenden Koordinatorenfunktionen erhielten keine zusätzlichen Mittel) und finanzierter technischer Unterstützung durch Public Health Management (PHM) besteht.
Das Child Health Hub würde Teilnehmer aus dem Family Hub aufnehmen. Um einen reibungslosen Übergang zu ermöglichen, würden neue Childe Health Hubs für einen Zeitraum von sechs Monaten mit Berater- und Hausarztstunden aufgefüllt. Ziel ist es, innerhalb von 3 Jahren Child Health Hubs in jedem Primary Care Network (PCN) einzurichten.
Beschleunigte und unterstützte Einführung der Child Health Hubs im gesamten integrierten Versorgungssystem von Nordwest-London
Bei dieser Option würde die Einführung beschleunigt und alle 45 Child Health Hubs würden innerhalb eines Jahres eingerichtet.
Zusammenfassung des Wirtschaftsmodells
Es wurde ein einfaches ökonomisches Modell entwickelt, um die potenziellen Auswirkungen der Umsetzung jeder dieser Optionen auf die Schlüsselkennzahlen der Effizienz des Gesundheitssystems zu bewerten. Darüber hinaus wurden die zur Finanzierung der Entwicklung der unterstützten Einführungsoptionen erforderlichen Ressourcen geschätzt und einbezogen.
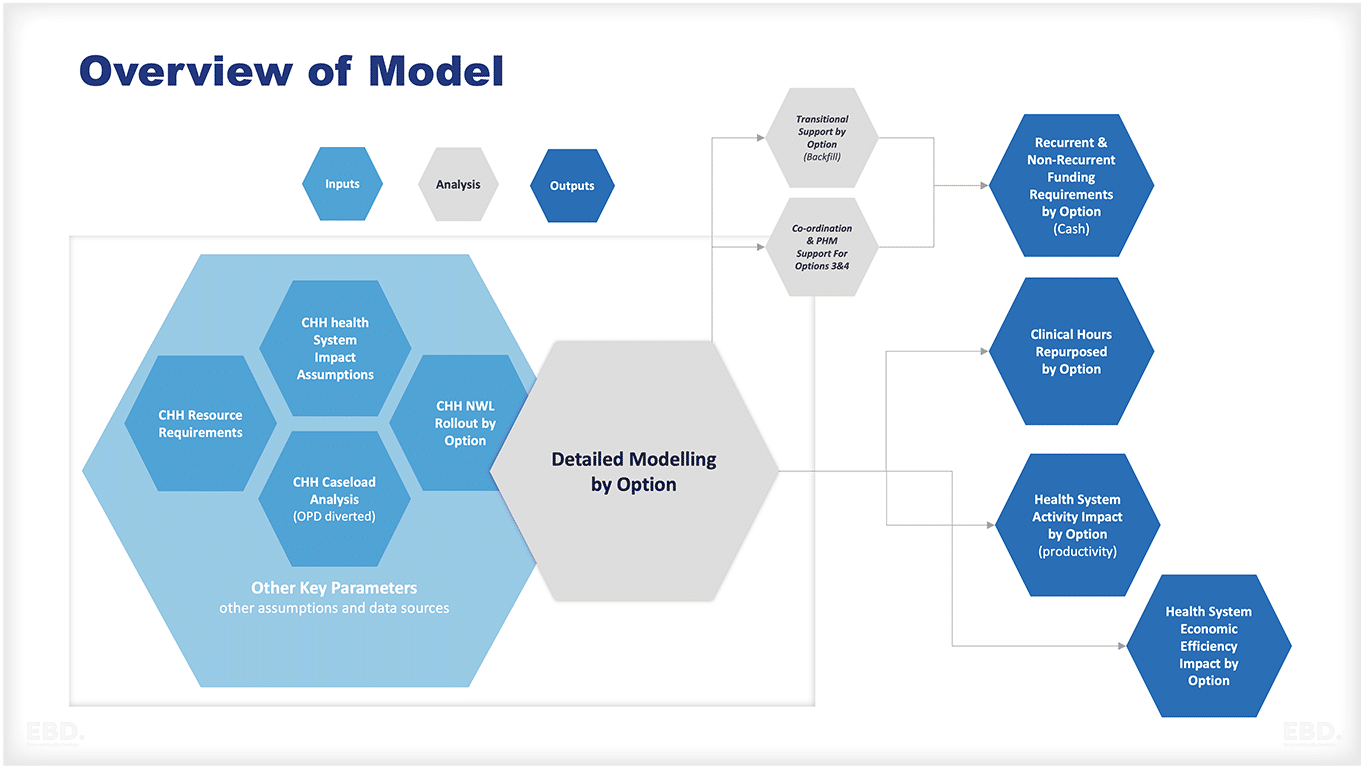
Das Modell berücksichtigte:
- der zusätzliche Nettoressourcenbedarf für das Child Health Hub und die damit verbundene Unterstützung (im Rahmen der unterstützten Einführungsoptionen)
- die Auswirkungen auf die ambulanten Patienten (die Verlagerung von Fällen aus dem Akutbereich in die Klinik des Child Health Hub und das MDT) und die indirekten Auswirkungen der frei werdenden Kapazitäten (einige Fälle müssen immer noch in den Akutbereich, auch wenn sie im CHH gesehen wurden) sowie die Produktivitätsunterschiede zwischen dem Child Health Hub und der normalen Ambulanz
- die Auswirkungen auf das Gesundheitssystem im weiteren Sinne, einschließlich verhinderter ambulanter Überweisungen (zusätzlich zu den Fällen, die im Child Health Hub behandelt werden), verhinderter Besuche in der Notaufnahme, verhinderter Einweisungen, verhinderter Arztbesuche und möglicherweise verhinderter CAMHS-Überweisungen
- die Anzahl der Child Health Hubs im Laufe der Zeit bei jeder Option.
- die Möglichkeit, dass die unterstützten Einführungsoptionen im Hinblick auf die Effizienz des Gesundheitssystems effektiver sind als andere Kindergesundheitszentren, da sie über zugewiesene Nachbarschaftsteams und PHM-Unterstützung verfügen
Die Analyse wurde auf einer Preisbasis von 2022 durchgeführt, und für alle Optionen wurde eine 10-Jahres-Perspektive verwendet. Die Informationen zu den Stückkosten wurden den PSSRU Unit Costs of Health and Social Care 2021 entnommen (Jones, K. & Burns, A. (2021) Unit Costs of Health and Social Care 2021, Personal Social Services Research Unit, University of Kent, Canterbury. DOI: 10.22024/UniKent/01.02.92342) und NHS November 2022 NHS Tariffs.
CHH-Ressourcen
Für die wirtschaftliche Modellierung wurde davon ausgegangen, dass die Ressourcen des Child Health Hub für ein PCN reichen, das eine Gesamtbevölkerung von etwa 45 000 Personen abdeckt:
- Ein Facharzt für Kinderheilkunde, der 6 Stunden pro Monat für Klinikbesuche zur Verfügung steht (einschließlich Reisekosten und Verwaltungsaufwand), eine weitere Stunde pro Monat für die MDT-Sitzung und durchschnittlich 4 Stunden pro Monat für den direkten Zugang zu Fragen und Ratschlägen im Zusammenhang mit der Betreuung von Patienten und Familien.
- Ein Allgemeinmediziner, der 4 Stunden pro Monat für die Klinik und weitere 1 Stunde pro Monat für die Teilnahme am MDT (online) zur Verfügung stehen würde.
- Zusätzliche MDT-Mitglieder, die sich aus Gesundheitsberatern, Gemeindeschwestern, Ernährungsberatern, Psychiatern, Schulkrankenschwestern usw. zusammensetzen. Im Durchschnitt würden 5 zusätzliche MDT-Mitglieder an der monatlichen einstündigen MDT-Sitzung teilnehmen. Darüber hinaus würden im Rahmen der unterstützten Roll-out-Optionen zwei weitere Vertreter der lokalen Behörden teilnehmen, die vom Family Hub benannt werden, sobald diese sich entwickeln.
- Die bestehenden Child Health Hubs werden von einem Koordinator unterstützt. Diese würde weiterhin etwa 8 Stunden pro Monat betragen. Bei den unterstützten Einführungsoptionen würden zusätzlich 4 Stunden pro Monat von einem PHM-Koordinator zur Verfügung gestellt, um die Konzentration auf Core20Plus5 zu ermöglichen.
Annahmen über die Auswirkungen auf das Gesundheitssystem
Gemeinsam mit den lokalen klinischen Teams wurden konservative Annahmen entwickelt und für die Modellierung der potenziellen Auswirkungen auf die Effizienz des Gesundheitssystems übernommen (viel niedriger als die Evidenz vermuten lässt). Diese wurden auf die Aktivitätsdaten von North West London für 2021-22 angewandt und sind in der folgenden Tabelle zusammengefasst
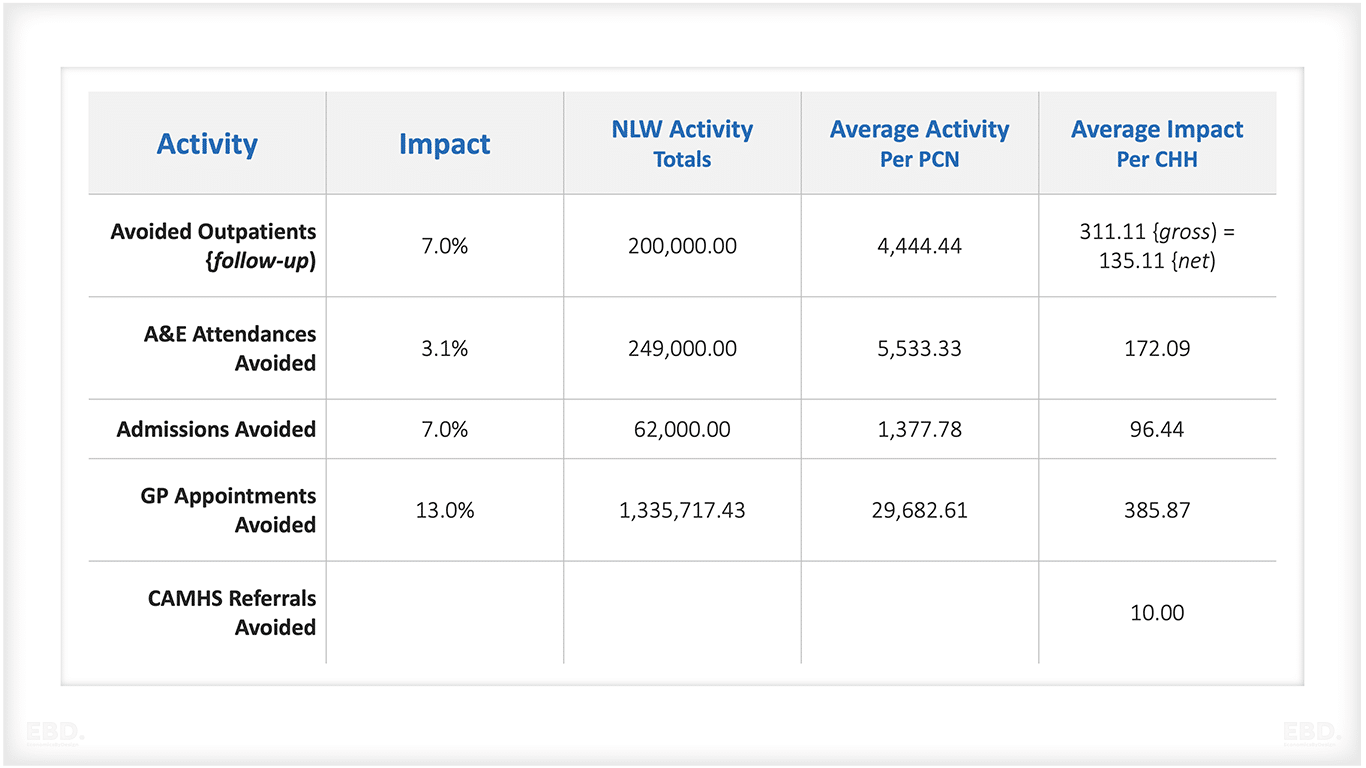
Die obige Tabelle zeigt, dass im Durchschnitt etwa 176 ambulante Behandlungen von stationären Kliniken zu jedem Child Health Hub umgeleitet werden (311-135). Es wird jedoch davon ausgegangen, dass durch das neue Dienstleistungsmodell eine weitere Reduzierung von 135 Behandlungen pro Hub erfolgt.
Da es sich bei den Fällen des Child Health Hub um neue Termine handelt, wurde davon ausgegangen, dass es sich bei den vermiedenen ambulanten Patienten wahrscheinlich zu einem unverhältnismäßig hohen Anteil um Wiederholungs- oder Folgebehandlungen handelt. Dies ist eine konservative Annahme, da Folgebehandlungen kürzere Termine haben und relativ weniger Ressourcen verbrauchen als neue Termine.
Für die vermiedenen Arzttermine wurde die Schätzung der Auswirkungen von 13 % weiter auf 10 % ihres Wertes (d. h. 1,3 %) herabgesetzt. Dies ist eine willkürliche Anpassung, spiegelt aber das Fehlen von bestätigenden Beweisen für diese Auswirkungen aus anderen Quellen wider.
Für die CAMHS-Überweisungen gibt es außer anekdotischen Berichten über eine Verringerung unangemessener Überweisungen keine Belege für Auswirkungen. Für den Business Case wurde daher eine einfache illustrative Annahme von 10 vermiedenen Fällen pro Jahr und Child Health Hub getroffen.
Um etwaige optimistische Einschätzungen abzuschwächen, wurde angenommen, dass für das derzeitige Modell des Child Health Hub nur 50 % der Auswirkungen erreicht werden und für das Modell, das durch einen PHM-Ansatz unterstützt wird, nur 80 % der Auswirkungen erreicht werden würden.
Ergebnisse des Wirtschaftsmodells
Der geschätzte Geldwert der durch den Child Health Hub erzielten Effizienzgewinne im Gesundheitssystem für jede der Optionen ist in der nachstehenden Tabelle aufgeführt.
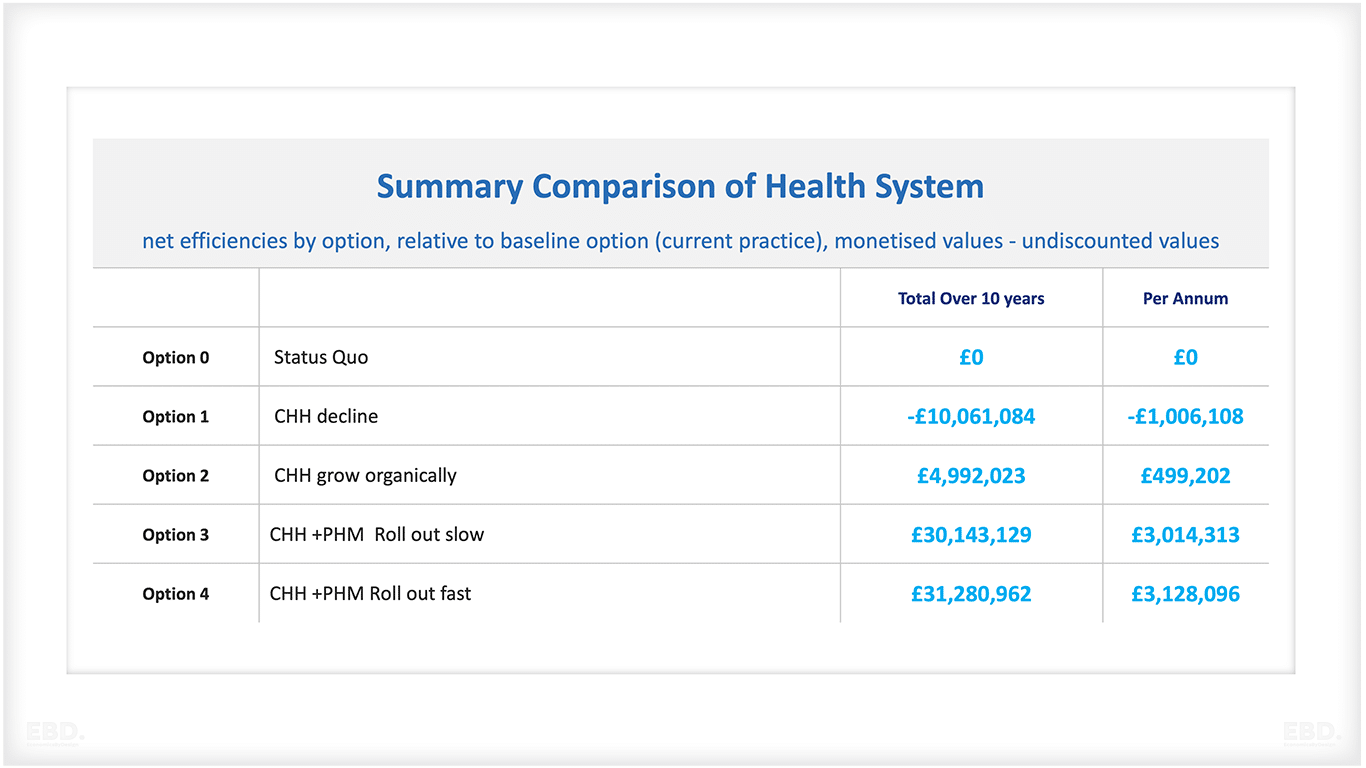
Diese Schätzungen zeigen, dass die Einstellung des bestehenden Child Health Hub für Nordwest-London einen potenziellen Verlust an Netto-Effizienz des Gesundheitssystems über 10 Jahre bedeuten würde. In Geldwerten ausgedrückt entspricht dies 10 Mio. £, was nach Abzinsung, um den wirtschaftlichen Wert der Effizienz jetzt gegenüber später widerzuspiegeln, einem Gegenwartswert von 8,3 Mio. £ entspricht.
Die Fortführung des organischen Wachstums des Child Health Hub würde, falls durchführbar, zusätzliche Netto-Effizienzgewinne für das Gesundheitssystem mit einem Geldwert von 5 Mio. £ bringen, mit einem Gegenwartswert von 4 Mio. £. Die Optionen 3 und 4 bieten wesentlich größere Effizienzgewinne für das Gesundheitssystem, wobei Option 4 angesichts der beschleunigten Umsetzung höhere Werte aufweist.
Option 3 weist eine monetär bewertete Netto-Effizienz von 30,1 Mio. £ (24,6 Mio. £ Gegenwartswert) und Option 4 einen Netto-Effizienzwert von 31,3 Mio. £ (25,7 Mio. £ Gegenwartswert) auf. Option 4 ist die bevorzugte Option im Hinblick auf die Effizienz des Gesundheitssystems. Es wurden Sensitivitätstests durchgeführt, und die Präferenzrangfolge der Optionen blieb davon unberührt.
Wenn die Option, die Anzahl der Child Health Hubs zu reduzieren, gewählt wird, kann dies zu einem erheblichen Anstieg des Drucks auf die ambulanten Dienste führen. Zusätzlich zu den Fällen, die von den Child Health Hubs zurückverlagert würden, wären zusätzliche Kapazitäten erforderlich, um 114 neue laufende Fälle und potenziell 1148 Folgefälle zu behandeln.
Dies würde zu einem jährlichen Anstieg von 1463 Fällen in der Notaufnahme, 820 zusätzlichen stationären Aufnahmen und einem weiteren Anstieg des Drucks auf die Hausarztpraxen führen, da schätzungsweise 3280 zusätzliche Termine erforderlich wären. Die Erkenntnisse deuten auch auf eine wahrscheinliche stärkere Belastung der CAMHS hin. Um den Effizienzverlust aufzufangen, würde das System zwei zusätzliche Kinderärzte und mehr hausärztliche Zeit erfordern.
Im Falle eines organischen Wachstums bleiben die Vorteile des derzeitigen Modells bestehen und werden durch die Einbeziehung von neun zusätzlichen Child Health Hubs noch verstärkt. Dennoch wären die Nettovorteile im Vergleich zu den Optionen 3 und 4 über einen Zeitraum von 10 Jahren eher bescheiden und würden zu einem ungleichen Zugang innerhalb des Systems in Nordwest-London führen.
Die unterstützten Einführungsoptionen führen zu den größten Effizienzgewinnen, wenn der Child Health Hub von 45 Primärversorgungsnetzen vollständig übernommen wird. Unter den Optionen bietet die beschleunigte Einführung über einen Zeitraum von 10 Jahren einen etwas größeren Nutzen, da sie früher eingeführt wird und somit einen schnelleren Zugang zu den Vorteilen des Child Health Hub ermöglicht.
Die Effizienzgewinne, die durch die unterstützten Einführungsoptionen erzielt werden, entsprechen den Auswirkungen der Ernennung von 5,2 neuen Kinderärzten im Vergleich zur herkömmlichen Praxis sowie von 1,44 zusätzlichen Allgemeinärzten.
Abschließende Bemerkungen
Die wirtschaftliche Analyse hat gezeigt, dass durch die flächendeckende Einführung des integrierten Versorgungssystems Child Health Hub im Nordwesten Londons erhebliche Effizienzgewinne im Gesundheitssystem erzielt werden können. Dieses Modell, das durch einen Ansatz des Population Health Management (PHM) unterstützt wird, hat das Potenzial, Effizienzgewinne zu erzielen, die den Auswirkungen der Beschäftigung zusätzlicher Kinderärzte und Allgemeinmediziner entsprechen.
Diese Modelle sind nicht darauf ausgerichtet, sofortige finanzielle Einsparungen zu erzielen, sondern bieten vielmehr einen kosteneffizienten Rahmen für die Verbesserung der Gesundheit der Bevölkerung. Darüber hinaus helfen sie Integrierten Versorgungssystemen dabei, den zugrunde liegenden Anstieg der Nachfrage, den Kostendruck im System und den Personalmangel zu bewältigen.
Im Jahr 2023 hat das NWL ICB beschlossen, die weitere Einführung von Child Health Hubs zu unterstützen. Es wurden Mittel für den Übergang bereitgestellt, damit Kliniker Zeit für die Einführung dieses Arbeitsmodells in den Primärversorgungsnetzen im Nordwesten Londons freisetzen können. Darüber hinaus wurden Mittel für die Koordination und das Population Health Management für neue und bestehende Hubs bereitgestellt.
Das ICB Children and Young People's Clinical Network hat eine aktive Arbeitsgruppe, die darauf abzielt, das Child Health Hub-Modell weiterzuentwickeln, um eine Verlagerung hin zu einem proaktiven Betreuungsmodell zu ermöglichen, das sicherstellt, dass die Bedürfnisse von Kindern und Familien zum frühestmöglichen Zeitpunkt erfüllt werden können, und um auf den Effizienzgewinnen bei der Inanspruchnahme des Gesundheitswesens aufzubauen, die sich aus diesem Modell ergeben.























