Unverzichtbare Gesundheitsleistungen: Eine Einführung
Regierungen und Krankenversicherungen verwenden gemeinsame Mittel, um wesentliche Gesundheitsleistungen für ihre Bürger oder Versicherten zu erwerben. Pakete mit Gesundheitsleistungen sind die Gesamtheit der Gesundheitsvorsorge-, Behandlungs-, Pflege- und Rehabilitationsleistungen, die für diese Bevölkerungsgruppen erbracht werden. Ihr Umfang variiert von System zu System und von Land zu Land. Die Definitionen dessen, was eingeschlossen oder ausgeschlossen ist, können entweder sehr locker oder sehr detailliert sein.
Die Nachfrage und der Bedarf an Gesundheit steigen ständig, aber die Ressourcen für die Gesundheit sind begrenzt. Daher steht die Gewährleistung eines optimalen Nutzens für jeden für die Gesundheit ausgegebenen Dollar ganz oben auf der Agenda der Regierungen.
Wirtschaftliche Überlegungen spielen bei der Planung, Verwaltung und Bewertung von Gesundheitssystemen eine immer größere Rolle (Chisholm & Evans, 2007; Turner et al., 2021). Der Einsatz gesundheitsökonomischer Analysen kann dazu beitragen, das Preis-Leistungs-Verhältnis zu bewerten und die Entscheidungsträger bei der Zuweisung knapper Ressourcen zu unterstützen.
Das grundsätzliche Problem ist jedoch, dass es keinen allgemein anerkannten Rahmen für die Analyse der Kostenwirksamkeit gibt. In einigen Studien beschränkt sich die Kostenwirksamkeit auf eine Untersuchung der Kosten und des Nutzens für den Patienten und das Gesundheitssystem. In anderen Studien wird die Kostenwirksamkeitsanalyse auch die Auswirkungen auf die Gesellschaft im weiteren Sinne berücksichtigen.
In dieser ökonomischen Betrachtung untersuche ich den potenziellen Wert der Einbeziehung der Produktivität der Arbeitskräfte als Messgröße in die Gesundheitsökonomie, um die Priorisierung von Leistungspaketen im Gesundheitswesen zu unterstützen. Wie in der folgenden Abbildung gezeigt wird Abbildung untenDas Wohlergehen der Bevölkerung eines Landes hat erheblichen Einfluss auf sein Wirtschaftswachstum und seine Entwicklung.
Ein schlechter Gesundheitszustand kann die wirtschaftliche Produktivität beeinträchtigen, während Investitionen in die Gesundheitsversorgung die Gesundheit der Bevölkerung insgesamt verbessern und zum Wirtschaftswachstum beitragen können. Die Berücksichtigung der Auswirkungen von Maßnahmen im Gesundheitswesen auf die Produktivität der Arbeitskräfte ist nicht nur für einzelne Arbeitgeber von Bedeutung, sondern auch für den wirtschaftlichen Fortschritt einer Nation insgesamt.
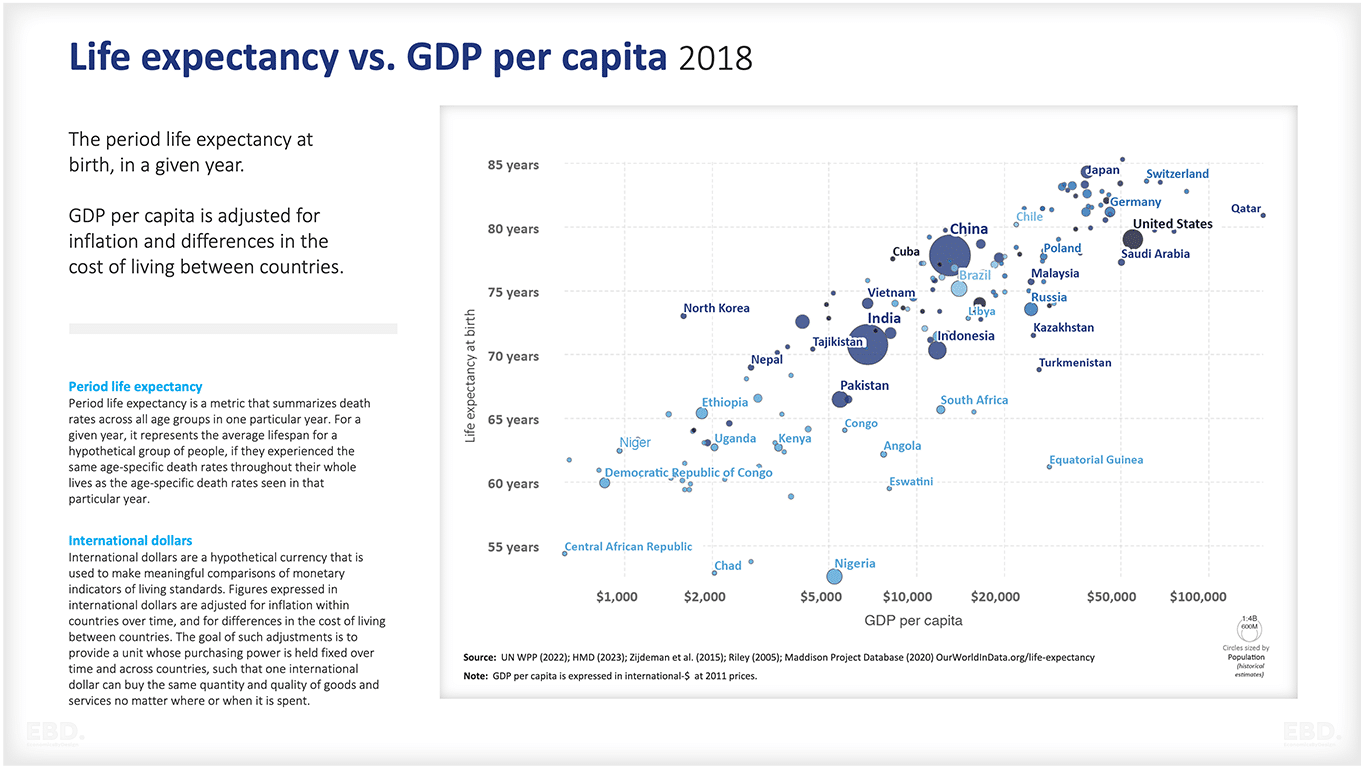
Einige argumentieren, dass das primäre Ziel des Gesundheitssystems die Gesundheit ist. In diesem Artikel vertrete ich jedoch die Auffassung, dass der Geltungsbereich des Gesundheitssystems über die Gesundheit allein hinausgehen und auch die Senkung der mit Krankheit verbundenen wirtschaftlichen Kosten umfassen sollte. Folglich sollten die Ziele des Gesundheitssystems zwei Ziele umfassen: die Verbesserung der Gesundheit der Gesellschaft und die Stärkung der Wirtschaft der Gesellschaft (Brock, 2003).
Was ist eine Kostenwirksamkeitsanalyse im Gesundheitswesen?
Gesundheitssysteme sind nicht wie normale Märkte. Es ist schwierig, den Wert zu messen, wenn es keinen Marktpreis gibt, und aus diesen Gründen sind Konzepte wie Wertorientierte Pflege entwickelt, die umfassendere Wertmaßstäbe einbeziehen. Gesundheitsökonomen haben daraufhin Methoden zur Messung der Kosteneffizienz von Gesundheitsmaßnahmen entwickelt, um Entscheidungen über Investitionen und Prioritäten bei den Gesundheitsausgaben zu unterstützen.
Nützlichkeitsmaße für den Wert wie das Qualitätsbereinigtes Lebensjahr (QALY) oder das Behinderungsbereinigtes Lebensjahr (DALY) werden verwendet, um die Ergebnisse von Interventionen zu messen. Die Kosten von Interventionen werden auf der Grundlage ihrer Kosten pro QALY oder DALY verglichen. Die Kosteneffektivität wird durch den Vergleich mit keiner Behandlung oder der üblichen Behandlung bestimmt und häufig als Inkrementelle Kosten-Effektivitäts-Verhältnisse (ICER).

Die Kosten der verschiedenen Behandlungsmaßnahmen sind von Land zu Land unterschiedlich. Lokale Lohnsätze, Infrastrukturkosten, Versorgungsketten und wirtschaftliche Umstände tragen dazu bei, dass importierte Arzneimittel und Medizinprodukte erschwinglich sind, was zu einem unterschiedlichen Investitionsumfeld führt.
Darüber hinaus legen die Länder oft eine lokale Kostenwirksamkeitsschwelle" fest, um den Wert einer Intervention im Vergleich zu konkurrierenden Finanzierungsprioritäten zu bestimmen. Folglich verlassen sich viele Länder auf Gesundheitsökonomen, um Entscheidungen über Prioritäten für den Gesundheitsnutzen zu treffen, anstatt sich auf Analysen aus anderen Ländern zu verlassen.
Der Umfang der Kosten-Wirksamkeits-Analyse variiert von Land zu Land. Wie von Lindholm et al. (2008) hervorgehoben, dreht sich eine der laufenden methodologischen Debatten in der Literatur um die Wahl der Perspektive - ob es sich um eine gesundheitliche oder eine gesellschaftliche Perspektive handeln sollte.
Einige argumentieren, dass Entscheidungsträger der Maximierung der Gesundheit der Bevölkerung innerhalb des Gesundheitsbudgets Vorrang einräumen und sich ausschließlich auf die Kosten konzentrieren sollten, die dem Gesundheitssystem entstehen. Auf der anderen Seite behaupten andere, dass Entscheidungsträger, die sich von ökonomischen Bewertungen leiten lassen, eine Maximierung der sozialen Wohlfahrt anstreben sollten, wobei sie die Kosten außerhalb des Gesundheitsbudgets als ebenso wichtig betrachten (Drummond et al., 2005; Gold et al., 1996; Krol & Brouwer, 2014).
Kosten-Wirksamkeits-Analyse in Ländern mit niedrigem oder mittlerem Einkommen
In Ländern mit niedrigem oder mittlerem Einkommen (LMIC) hat die Erstellung und Nutzung wirtschaftlicher Bewertungen für die Festlegung von Prioritäten in den letzten zwei Jahrzehnten deutlich zugenommen (Pitt et al., 2016). Die folgende Abbildung zeigt den unverhältnismäßig hohen Anteil der Krankheitslast in Ländern mit niedrigem oder mittlerem Einkommen.
Die Ermittlung der kosteneffizientesten Maßnahmen zur Verringerung der Krankheitslast in LMICs ist daher sowohl für die Gesundheit als auch für ein nachhaltiges Wirtschaftswachstum von entscheidender Bedeutung.
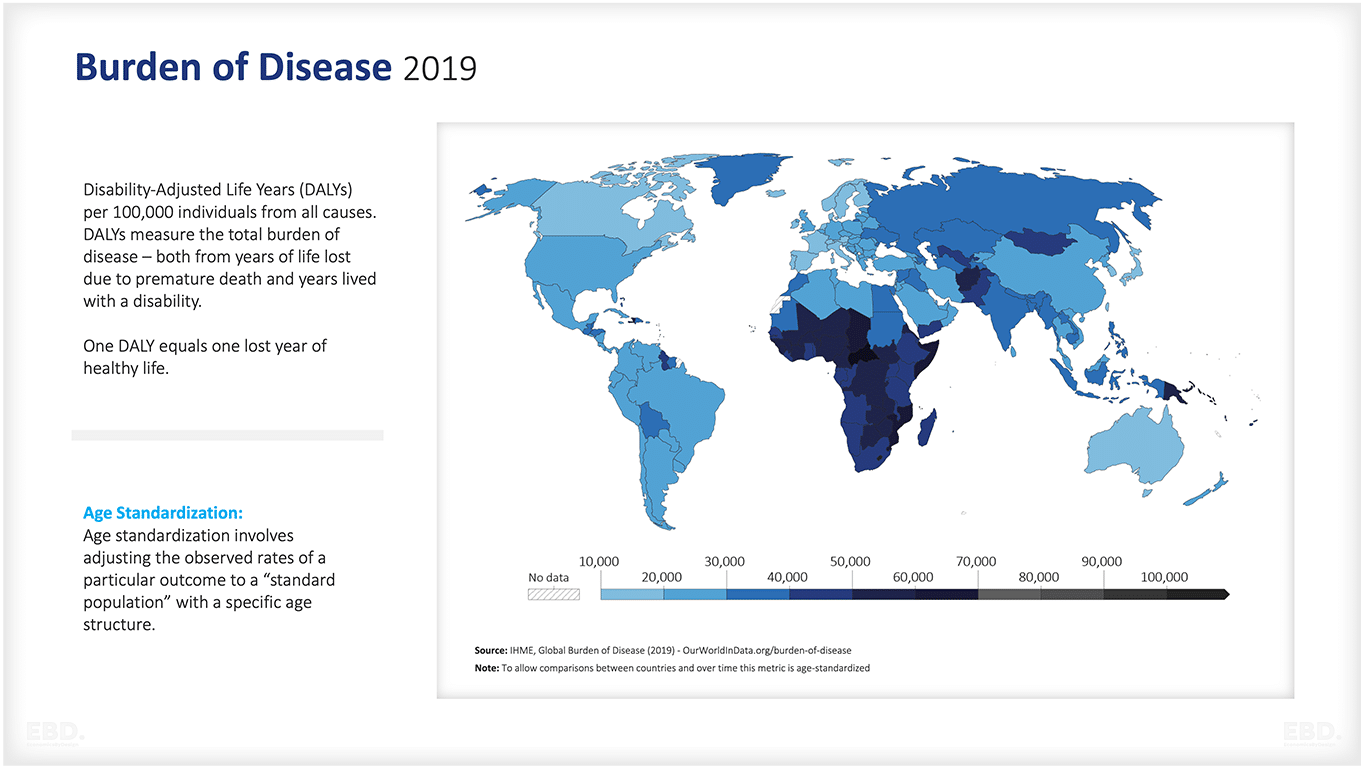
Die Durchführung solcher Bewertungen kann jedoch für LMICs aufgrund der mangelnden Verfügbarkeit von Daten schwierig und kostspielig sein. In solchen Fällen wird oft empfohlen, sich auf internationale Datenbanken zu stützen, die Informationen zur Kostenwirksamkeit verschiedener Gesundheitsmaßnahmen enthalten. Dieser Ansatz trägt dazu bei, die Verwendung objektiver und zuverlässiger Daten in Entscheidungsprozessen zu gewährleisten.
Eine solche Datenbank ist das Tufts Global Health CEA Registry eine Datenbank, die sich auf die Kostenwirksamkeit von Maßnahmen zur Verringerung der Krankheitslast konzentriert. Das Register umfasst Studien zu einer Vielzahl von Themen, darunter HIV/AIDS, Tuberkulose, Gesundheit von Müttern und Kindern, nicht übertragbare Krankheiten und die Stärkung von Gesundheitssystemen, die Informationen über die Kosten von Gesundheitsmaßnahmen liefern.
Ein weiteres Beispiel ist das Kompendium der Weltgesundheitsorganisation Universal Health Coverage Kosten-Wirksamkeits-Daten. Das Portal enthält Daten über die Kosteneffizienz von Maßnahmen für eine Reihe von Gesundheitszielen, wie Krebs, psychische Gesundheit und übertragbare Krankheiten. Diese Ressourcen können LMICs dabei helfen, fundierte Entscheidungen darüber zu treffen, welche Gesundheitsmaßnahmen je nach ihrem spezifischen Kontext und ihren Bedürfnissen Vorrang haben sollten.
Eine Einschränkung bei der Nutzung dieser Studien ist jedoch das Fehlen eines Konsenses über Standardrichtlinien sowohl für die Methodik als auch für die Berichterstattung in LMICs. In der Praxis sind die Studien nur begrenzt vergleichbar, selbst innerhalb desselben Kontexts, was eine Herausforderung für ihre Berücksichtigung bei der Entscheidungsfindung darstellt (Griffiths et al., 2016; Luz et al., 2018).
Warum ist es wichtig, die Produktivität bei der Festlegung von Gesundheitsprioritäten in LMICs zu berücksichtigen?
Nur sehr wenige Studien über die gesundheitsökonomischen Auswirkungen einer Intervention berücksichtigen auch die wirtschaftlichen Auswirkungen auf die Produktivität der Arbeitskräfte.
Bei der Priorisierung von Gesundheit in LMICs ist es wichtig, eine gesellschaftliche Perspektive zu berücksichtigen, die sowohl die Gesundheitsversorgung als auch die Produktivität einschließt. Dies bedeutet nicht, dass man nur den "jungen" Menschen Priorität einräumt, sondern dass man den Wert der Gesundheit für die Gesamtwirtschaft als einen von vielen zu berücksichtigenden Faktoren anerkennt.
Die Entscheidungsträger sollten objektiv und professionell vorgehen und dabei die ursprüngliche Bedeutung des Arguments beibehalten.
Durch die Berücksichtigung der Produktivität bei Entscheidungen über die Ressourcenzuteilung erkennen die politischen Entscheidungsträger an, dass bestimmte Maßnahmen einen inhärenten Wert haben, da sie einen größeren Beitrag zur Produktivität leisten und dadurch zusätzliches Wirtschaftswachstum und andere nicht gesundheitsbezogene Vorteile fördern.
Folglich können diese Faktoren den gesellschaftlichen Wohlstand durch Mechanismen wie das Steuersystem oder andere Transfermechanismen erhöhen (Murray, 1996; Murray & Acharya, 1997; Neumann et al., 2021; Yuasa et al., 2021).
Die Gründe für die Einbeziehung der Produktivität als Faktor liegen in der utilitaristischen Philosophie begründet, die davon ausgeht, dass das Ziel der Gesellschaft die Maximierung des Nutzens ist. Daher ist ein Staat mit einer höheren Summe an Nutzen immer einem Staat mit einer niedrigeren Summe vorzuziehen.
Wie von Brock (2003) dargelegt, wurde bei dem früheren Ansatz zur DALY-Schätzung mehr Gewicht auf die produktiven mittleren Lebensjahre gelegt und den Lebensjahren in diesem Zeitraum mehr Bedeutung beigemessen als der Kindheit oder dem höheren Lebensalter. Dies beruhte auf der Überlegung, dass Kinder und ältere Menschen in den produktiven mittleren Lebensjahren häufig auf wirtschaftliche, soziale und psychologische Unterstützung angewiesen sind. Folglich begünstigte der frühere Ansatz indirekt die "Jungen", indem er die nicht gesundheitsbedingten Belastungen durch Krankheiten berücksichtigte, auch wenn die DALY-Entwickler behaupteten, dass die Differenzierung ausschließlich auf Alter und Geschlecht basierte (Murray, 1996).
Das Argument für die Einbeziehung der Produktivität wird am deutlichsten in Szenarien, in denen gesundheitliche Maßnahmen einen bedeutenden indirekten, nicht gesundheitsbezogenen Nutzen haben, der manchmal sogar ihren direkten gesundheitlichen Nutzen überschattet. Wie Brock (2003) veranschaulicht, sind Interventionen bei Drogenmissbrauch ein passendes Beispiel.
Programme zur Behandlung von Drogenmissbrauch bieten Vorteile, die über die Verbesserung der Lebensqualität und -dauer von Personen, die mit Drogenmissbrauch zu kämpfen haben, hinausgehen. Diese Programme bringen auch Produktivitätsvorteile mit sich, da sie es den Betroffenen ermöglichen, an ihren Arbeitsplatz zurückzukehren und so die wirtschaftliche, soziale und psychologische Belastung ihrer Familien durch ihren Drogenmissbrauch zu verringern.
Wenn man sich für die Priorisierung von Programmen zur Behandlung von Drogenmissbrauch einsetzt, hat die Berücksichtigung dieser indirekten und nicht gesundheitsbezogenen Vorteile großes Gewicht.
Die Berücksichtigung der Produktivität bei der Ressourcenzuweisung ist in LMICs noch wichtiger, da dort die soziale Sicherheit im Vergleich zu Einrichtungen mit (nahezu) universeller Gesundheitsversorgung begrenzt ist (Griffiths et al., 2016). LMICs stehen vor der Herausforderung, die "doppelte Krankheitslast" zu bewältigen.
Die Produktivitätskosten und -verluste sind bei chronischen Erkrankungen deutlich höher. Wird der tatsächliche Wert von Interventionen nicht genau gemessen, kann dies in diesem Zusammenhang schwerwiegende Folgen haben, insbesondere wenn die Patienten durch hohe Eigenbeteiligungen einen erheblichen Teil der Kosten tragen (Griffiths et al., 2016).
Die Lancet NCDI Poverty Commission hebt hervor, dass die Ausgaben und Produktivitätsverluste, die durch NCDs entstehen, einen tiefgreifenden Einfluss auf die Verarmung der Haushalte haben (Bukhman et al., 2020). Tatsächlich ist der durch NCDs verursachte Rückgang des Haushaltseinkommens mehr als doppelt so verarmend wie die Auswirkungen allgemeiner Gesundheitszustände (Mwai & Muriithi, 2016).
Was sind die Herausforderungen und Probleme bei der Einbeziehung der Produktivität in die Festlegung von Gesundheitsprioritäten in LMICs?
Moralische Fragen
Der wichtigste moralische Einwand gegen die Berücksichtigung der Produktivität bei der Zuweisung von Ressourcen beruht auf dem Grundsatz der Fairness. Wenn die Gesundheitsbedürfnisse der Menschen gleich wichtig und ihre Behandlungen gleich wirksam sind, dann haben sie bei sonst gleichen Bedingungen auch das gleiche Recht auf die Erfüllung dieser Bedürfnisse.
Wenn beispielsweise eine Gruppe von Patienten im erwerbsfähigen Alter aufgrund ihres potenziellen wirtschaftlichen Nutzens für ihren Arbeitgeber und die Gesellschaft als Ganzes bevorzugt behandelt wird, kann dies ein Grund sein, sie zu bevorzugen, ist aber nicht unbedingt gerecht. Sie verkennt den gleichen Anspruch der Patienten im Ruhestand auf eine Behandlung (Brock, 2003; Voorhoeve, 2019).
Bei Allokations-/Priorisierungsentscheidungen auf Krankheits-(Makro-)Ebene ist das Argument der Fairness weniger vertretbar. Betrachten wir das Beispiel der Programme zur Erkennung, Behandlung und Kontrolle von Bluthochdruck. In den letzten Jahren ist der Blutdruck in den LMICs deutlich angestiegen, wobei nur 1 von 3 Personen über ihren Bluthochdruckstatus Bescheid weiß und nur 8 % ihren Blutdruck unter Kontrolle haben (Schutte et al., 2021).
Dies wirkt sich nicht nur auf die Sterblichkeitsraten aus, sondern vergrößert auch die Kluft bei der gesundheitlichen Chancengleichheit, trägt zu wirtschaftlichen Härten für Patienten und Pfleger bei und erhöht die Kosten für die nationalen Gesundheitssysteme. Diese Systeme stehen bereits vor Herausforderungen wie einem niedrigen Arzt-Patienten-Verhältnis und mangelndem Zugang zu Medikamenten (Schutte et al., 2021).
Die altersstandardisierte Analyse von Akpa et al. (2020) hat zwar gezeigt, dass Bluthochdruck bei Männern häufiger vorkommt als bei Frauen, doch ist es wichtig, darauf hinzuweisen, dass Bluthochdruckerkrankungen als zweithäufigste Ursache für mütterliche und perinatale Sterblichkeit ermittelt wurden.
Chronischer Bluthochdruck kann das Risiko, während der Schwangerschaft eine Präeklampsie zu entwickeln, um das 3- bis 1-Fache erhöhen (Parati et al., 2022). Daher kann man argumentieren, dass die Priorisierung von Programmen zur Erkennung, Behandlung und Kontrolle von Bluthochdruck unter Berücksichtigung der damit verbundenen Produktivitätsverluste keine Diskriminierung von Frauen darstellt.
Nicht übertragbare Krankheiten und Verletzungen (NCDIs) werden zwar oft als Komplikationen des Alterns und der Entwicklung dargestellt, stellen jedoch eine erhebliche und vielfältige Krankheitslast für Kinder und junge Erwachsene in LMICs dar. Ein wesentlicher Teil dieser Belastung ist auf die Tatsache zurückzuführen, dass die ärmsten Menschen in jüngeren Jahren an NKI erkranken (teilweise aufgrund der Bevölkerungsstruktur).
Darüber hinaus erweisen sich diese Krankheiten für diejenigen, die bereits in Armut leben, als noch fataler (Bukhman et al., 2020). Die meisten Behinderungen bei den Ärmsten sind auf NKI zurückzuführen (71 % der mit Behinderung gelebten Jahre).
Die wirtschaftlichen Auswirkungen von NKI auf die Produktivität der Haushalte sind eine besondere Herausforderung, da sie zu einer weiteren Verarmung derjenigen führen, die bereits in Armut leben (Bukhman et al., 2020).
Wenn Entscheidungsträger bei der Festlegung von Prioritäten die Produktivität berücksichtigen, kann dies als Diskriminierung älterer Menschen empfunden werden. Diese Diskriminierung trägt zu den bestehenden Ungleichheiten bei, die sich aus dem derzeitigen Ansatz der DALY-Schätzung ergeben, da der Tod einer jüngeren Person mehr zur Krankheitslast beiträgt als der einer älteren Person (Murray & Schroeder, 2020).
Der Ausschluss der Produktivität bei der Festlegung von Prioritäten untergräbt jedoch den Zuwachs an öffentlichen Mitteln, die für die künftige Gesundheitsfürsorge für gefährdete Gruppen, wie ältere Menschen oder die am stärksten Benachteiligten, bereitgestellt werden können (Lindholm et al., 2008).
Die am schlechtesten gestellten Personen können definiert werden als Personen mit Gesundheitszuständen, die bei jungen oder armen Menschen zu einem vorzeitigen Tod führen, sowie als Personen mit Zuständen, die ihre Autonomie und gleichberechtigte Teilhabe an der Gesellschaft erheblich behindern (Voorhoeve, 2019). Der Literatur zufolge sind die am schlechtesten Gestellten jedoch auch dadurch gekennzeichnet, dass sie eine geringere Abdeckung mit Gesundheitsdiensten, eine geringere Lebenserwartung im Vergleich zur Referenzgruppe, eine höhere Krankheitsschwere, eine erhebliche Krankheitslast, frühere Gesundheitsschäden, einen niedrigeren sozioökonomischen Status und die Zugehörigkeit zu Minderheitengruppen aufgrund von Geschlecht, Rasse, Religion oder sexueller Orientierung aufweisen (Norheim, 2016; Norheim et al., 2014; Norheim et al., 2019; Kapiriri & Razavi, 2022).
Neumann et al. (2021) plädieren für die Einführung einer wertorientierten Preisgestaltung bei Impfstoffen und Behandlungen, auch während einer Pandemie. Sie räumen ein, dass einige zögern könnten, die Vorstellung zu akzeptieren, dass Pharmaunternehmen in solchen Zeiten erhebliche Gewinne erzielen könnten.
Sie argumentieren jedoch, dass dieser Ansatz entscheidend ist, um Innovationen zu fördern und eine größere Verfügbarkeit von Lösungen für künftige Pandemien zu gewährleisten. Auch bei der Festlegung von Gesundheitsprioritäten auf Makroebene sollte die Einbeziehung des Faktors Produktivität nicht als diskriminierend gegenüber älteren Menschen angesehen werden.
IStattdessen können die Entscheidungsträger diese Informationen nutzen, um mehr öffentliche Mittel für die Pflege dieser Menschen auf faire und gerechte Weise zu verteilen.
Soziale Produktivität
Es ist wichtig zu betonen, dass Produktivitätsveränderungen sowohl in bezahlten als auch in unbezahlten Arbeitszusammenhängen auftreten können (Krol & Brouwer, 2014). Unbezahlte Arbeit hat trotz ihres fehlenden Marktwerts einen erheblichen wirtschaftlichen Wert, da sie zum Wohl der Gesellschaft beiträgt. Nach Angaben der Internationalen Arbeitsorganisation (ILO 2018) machen unbezahlte Arbeiten das Äquivalent von 2 Milliarden Menschen aus, die weltweit 8 Stunden pro Tag arbeiten.
Durch die Betrachtung der Produktivität im Zusammenhang mit unbezahlter Arbeit, wie z. B. Aufgaben im Haushalt (Kochen, Putzen usw.), Pflege (Betreuung von älteren Menschen oder Kindern) und ehrenamtliche Arbeit (z. B. im Gesundheitswesen), können wir ethische Bedenken im Zusammenhang mit der Diskriminierung von Krankheiten vermeiden, die bei Gruppen mit einem größeren Anteil an unbezahlter Arbeit, wie z. B. Frauen und älteren Menschen, häufig auftreten (Krol & Brouwer, 2014).
Mit diesem Ansatz wird sichergestellt, dass die Produktivität nicht nur auf wirtschaftlichen Faktoren beruht, sondern dass auch die wichtige Rolle anerkannt wird, die diese gefährdeten Gruppen für das Funktionieren ihrer Gemeinschaften und größerer Netzwerke spielen. Bei Entscheidungen über die Festlegung von Prioritäten wird die Einstufung der sozialen Produktivität genauso berücksichtigt wie die wirtschaftliche Produktivität.
Methodische Fragen
Es gibt verschiedene methodische Fragen im Zusammenhang mit der Messung der Produktivität. Daher plädiere ich zwar für ihre Einbeziehung in die Kriterien für die Festlegung von Prioritäten, aber es ist wichtig, die folgenden Faktoren zu berücksichtigen.
Zum Beispiel, wenn man den Humankapital-Ansatzes, jede potenzielle Produktion, die von einer Person aufgrund von Krankheit oder vorzeitiger Sterblichkeit nicht erbracht wird, als Produktivitätsverlust betrachtet (Neumann et al., 2016; Turner et al., 2021; Yuasa et al., 2021). Auf der anderen Seite wird der Friktionskostenansatz die Produktivitätsverluste auf die Zeit beschränkt, die erforderlich ist, um einen erkrankten Mitarbeiter zu ersetzen und einen neuen Mitarbeiter einzuarbeiten (Friktionsperiode) (Riewpaiboon, 2014; Turner et al., 2021; Williams, 1992).
Es wurde behauptet, dass der Humankapitalansatz den Wert der entgangenen Produktion überschätzt, da er von Vollbeschäftigung ausgeht und den Verlust von Arbeitsplätzen bei der Ersetzung einer kranken Person durch eine andere nicht berücksichtigt (Krol & Brouwer, 2014). Darüber hinaus variiert die Bewertung von Produktivitätsverlusten, einschließlich Überlegungen zu Steuern, vom Arbeitgeber gezahlten Leistungen und der Berücksichtigung des künftigen Lohnwachstums, die Gegenstand von Debatten sind (Turner et al., 2021).
Neben der Quantifizierung der Produktivitätsverluste unterscheiden sich auch die Bewertungsmethoden. Es ist erwähnenswert, dass die Forschungskapazitäten und die Finanzierung für wirtschaftliche Bewertungen in den LMICs begrenzt sind (Pitt et al., 2016), was die Berücksichtigung der Produktivität bei der Festlegung von Prioritäten in diesem Umfeld weiter erschwert.
Empfehlungen zur Einbeziehung der Produktivität in gesundheitsökonomische Studien in LMICs
Die Erfassung von Produktivitätsvorteilen als separates Kriterium im Entscheidungsprozess ist von entscheidender Bedeutung. Dies ermöglicht die Berücksichtigung von Produktivitätskosten/-gewinnen, denen im Vergleich zum Gesundheitsnutzen ein geringeres Gewicht beigemessen werden kann, anstatt sie gleich oder gar nicht zu gewichten (Brock, 2003).
Die Entscheidung, wie stark die Produktivitätsvorteile gewichtet werden sollen, sollte den Entscheidungsträgern in den einzelnen Ländern überlassen bleiben. Dies spiegelt den einzigartigen Kontext eines jeden Landes wider, aber die Entscheidung muss explizit sein.
Wie in der nachstehenden Abbildung dargestellt, ist die Produktivität das entscheidende Bindeglied zwischen einer gesunden Bevölkerung und einer gesunden Wirtschaft. Würde man sie bei der Festlegung von Prioritäten für Maßnahmen im Gesundheitswesen außer Acht lassen, würde man Möglichkeiten verpassen, die Gesundheitspolitik zur Verbesserung des gesamtgesellschaftlichen Wohlergehens einzusetzen.

In Anbetracht der komplexen Krankheitslast und der Haushaltszwänge, mit denen die LMICs konfrontiert sind, würde die Einbeziehung der Produktivität als eigenständiges Kriterium in die Festlegung von Gesundheitsprioritäten die Entscheidungsfindung verbessern.
Literaturverzeichnis
Akpa, O. M., Made, F., Ojo, A., Ovbiagele, B., Adu, D., Motala, A. A., Mayosi, B. M., Adebamowo, S. N., Engel, M. E., Tayo, B., Rotimi, C., Salako, B., Akinyemi, R., Gebregziabher, M., Sarfo, F., Wahab, K., Agongo, G., Alberts, M., Ali, S. A., ... als Mitglieder der CVD-Arbeitsgruppe des H3Africa Consortium. (2020). Regionale Muster und Assoziation zwischen Fettleibigkeit und Bluthochdruck in Afrika: Evidence From the H3Africa CHAIR Study. Bluthochdruck, 75(5), 1167–1178. https://doi.org/10.1161/HYPERTENSIONAHA.119.14147
Brock, D. W. (2003). Getrennte Sphären und indirekter Nutzen. Kosteneffizienz und Ressourcenallokation, 1(1), 4. https://doi.org/10.1186/1478-7547-1-4
Bukhman, G., Mocumbi, A. O., Atun, R., Becker, A. E., Bhutta, Z., Binagwaho, A., Clinton, C., Coates, M. M., Dain, K., Ezzati, M., Gottlieb, G., Gupta, I., Gupta, N., Hyder, A. A., Jain, Y., Kruk, M. E., Makani, J., Marx, A., Miranda, J. J., ... Wroe, E. B. (2020). The Lancet NCDI Poverty Commission: Bridging a gap in universal health coverage for the poorest billion. The Lancet, 396(10256), 991-1044. https://doi.org/10.1016/S0140-6736(20)31907-3
Chisholm, D., & Evans, D. B. (2007a). Ökonomische Bewertung im Gesundheitswesen: Geld einsparen oder Versorgung verbessern? Zeitschrift für Medizinökonomie, 10(3), 325-337. https://doi.org/10.3111/13696990701605235
Drummond, M. F., Sculpher, M. J., Torrance, G. W., O'Brien, B. J., & Stoddart, G. L. (2005). Methoden für die wirtschaftliche Bewertung von Gesundheitsprogrammen. Dritte Auflage. Oxford University Press.
Gold, M. R., Siegel, J. E., Russell, L. B., & Weinstein, M. C. (Eds.). (1996). Kosten-Wirksamkeit in Gesundheit und Medizin. Oxford University Press.
Griffiths, U. K., Legood, R., & Pitt, C. (2016). Vergleich der Methoden zur wirtschaftlichen Bewertung in Ländern mit niedrigem, mittlerem und hohem Einkommen: What are the Differences and Why? Gesundheitsökonomie, 25(Suppl Suppl 1), 29-41. https://doi.org/10.1002/hec.3312
Guaraldi, G., Zona, S., Menozzi, M., Carli, F., Bagni, P., Berti, A., Rossi, E., Orlando, G., Zoboli, G., & Palella, F. (2013). Kosten nicht-infektiöser Komorbiditäten bei HIV-Patienten. ClinicoEconomics and Outcomes Research: CEOR ., 5, 481-488. https://doi.org/10.2147/CEOR.S40607
Ham, C., & Coulter, A. (2001). Explizite und implizite Rationierung: Übernahme von Verantwortung und Vermeidung von Schuldzuweisungen für Entscheidungen in der Gesundheitsversorgung. Zeitschrift für Gesundheitsdienstforschung und -politik, 6(3), 163-169. https://doi.org/10.1258/1355819011927422
Institut für Gesundheitsmetrik und -bewertung (IHMME). GDB-Vergleich. Seattle, WA: 2015. Verfügbar unter http://vizhub.healthdata.org/gdb-compare (Zugriff am 13. September 2022)
Internationale Arbeitsorganisation (ILO). Care-Arbeit und Care-Jobs für die Zukunft der menschenwürdigen Arbeit (2018). https://www.ilo.org/wcmsp5/groups/public/-dgreports/-dcomm/-publ/documents/publication/wcms_633166.pdf. (Zugriff im November 2023)
Harper, K., & Armelagos, G. (2010). Die sich verändernde Krankheitslandschaft in der dritten epidemiologischen Transition. Internationale Zeitschrift für Umweltforschung und öffentliche Gesundheit Health, 7(2), Artikel 2. https://doi.org/10.3390/ijerph7020675
Kapiriri, L., & Martin, D. K. (2007). Eine Strategie zur Verbesserung der Prioritätensetzung in Entwicklungsländern. Health Care Analysis: HCA: Journal of Health Philosophy and Policy, 15(3), 159-167. https://doi. org/10.1007/s10728-006-0037-1
Kapiriri, L., Norheim, O. F., & Martin, D. K. (2009). Fairness und Verantwortlichkeit für Angemessenheit. Unterscheiden sich die Ansichten von Entscheidungsträgern bei der Prioritätensetzung in verschiedenen Gesundheitssystemen und auf verschiedenen Entscheidungsebenen? Sozialwissenschaft & Medizin, 68(4), 766–773. https://doi.org/10.1016/j.socscimed.2008.11.011
Kapiriri, L., & Razavi, S. D. (2022). Gleichheit, Gerechtigkeit und soziale Werte bei der Prioritätensetzung: Eine qualitative Studie über die Kriterien für die Ressourcenzuweisung für globale Geberorganisationen, die in Ländern mit niedrigem Einkommen tätig sind. Internationale Zeitschrift für Gerechtigkeit im Gesundheitswesen, 21(1), 17. https://doi.org/10.1186/s12939-021-01565-5
Kaur, G., Prinja, S., Lakshmi, P. V. M., Downey, L., Sharma, D., & Teerawattananon, Y. (2019). Criteria Used for Priority-Setting for Public Health Resource Allocation in Low-and Middle-Income Countries: A Systematic Review. International Journal of Technology Assessment in Health Care, 35(6), 474-483. https://doi.org/10.1017/S0266462319000473
Klasing, M. J., & Milionis, P. (2020). Der internationale epidemiologische Übergang und das Bildungsgefälle zwischen den Geschlechtern. Journal of Economic Growth, 25(1), 37-86. https://doi.org/10.1007/s10887-020-09175-6
Koopmanschap, M., Burdorf, A., Jacob, K., Meerding, W. J., Brouwer, W., & Severens, H. (2005). Messung von Produktivitätsänderungen in der wirtschaftlichen Bewertung. PharmakoÖkonomie,23(1), 47-54. https://doi.org/10.2165/00019053-200523010-00004
Klebanov, N. (2018). Genetische Prädisposition für Infektionskrankheiten. Cureus ., 10(8), e3210 . https://doi.org/10.7759/cureus.3210.
Krol, M., & Brouwer, W. (2014). How to Estimate Productivity Costs in Economic Evaluations. PharmacoEconomics ., 32(4), 335-344. https://doi.org/10.1007/s40273-014-0132-3
Lindholm, L., Löfroth, E., & Rosén, M. (2008). Beeinflusst die Produktivität die Prioritätensetzung? Eine Fallstudie aus dem Bereich der CVD-Prävention. Kosteneffizienz und Ressourcenallokation: C/E, 6, 6. https://doi. org/10.1186/1478-7547-6-6
Luz, A., Santatiwongchai, B., Pattanaphesaj, J., & Teerawattananon, Y. (2018). Identifizierung vorrangiger technischer und kontextspezifischer Probleme bei der Verbesserung der Durchführung, Berichterstattung und Nutzung gesundheitsökonomischer Evaluierungen in Ländern mit niedrigem und mittlerem Einkommen. Health Research Policy and Systems., 16(1), 4. https://doi.org/10.1186/s12961-018-0280-6
Murray, C. J. L., & Acharya, A. K. (1997). Das Verständnis der DALYs. Zeitschrift für Gesundheitsökonomie, 16(6), 703-730. https://doi.org/10.1016/S0167-6296(97)00004-0
Murray, C. J., Ezzati, M., Flaxman, A. D., Lim, S., Lozano, R., Naghavi, M., Salomon, J. A.,
Shibuya, K., Vos, T., Wikler, D., & Lopez, A. D. (2010). Umfassende systematische Analyse der globalen Epidemiologie: Definitionen, Methoden, Vereinfachung der DALYs, und Vergleichende Ergebnisse aus der Global Burden of Disease Study 2010. 141.
Neumann, P. J., Cohen, J. T., Kim, D. D., & Ollendorf, D. A. (2021). Die Berücksichtigung einer wertorientierten Preisgestaltung für Behandlungen und Impfstoffe ist wichtig, auch bei der COVID-19-Pandemie: Studie prüft alternative Preisstrategien (Kostendeckungsmodelle, Geldpreise, erweiterte Marktverpflichtungen) für COVID-19-Medikamente, Impfstoffe und Diagnostika. Gesundheitsfragen, 40(1), 53-61. https://doi.org/10.1377/hlthaff.2020.01548
Norheim, O. F., Baltussen, R., Johri, M., Chisholm, D., Nord, E., Brock, D., Carlsson, P., Cookson, R., Daniels, N., Danis, M., Fleurbaey, M., Johansson, K. A., Kapiriri, L., Littlejohns, P., Mbeeli, T., Rao, K. D., Edejer, T. T.-T., & Wikler, D. (2014). Leitfaden für die Prioritätensetzung im Gesundheitswesen (GPS-Health): The inclusion of equity criteria not captured by cost-effectiveness analysis. Kosten-Effektivität und Ressourcenallokation, 12(1), 18. https://doi.org/10.1186/1478-7547-12-18
Parati, G., Lackland, D. T., Campbell, N. R. C., Ojo Owolabi, M., Bavuma, C., Mamoun Beheiry, H., Dzudie, A., Ibrahim, M. M., El Aroussy, W., Singh, S., Varghese, C. V., Whelton, P. K., Zhang, X.-H., & im Namen der World Hypertension League. (2022). Wie das Bewusstsein, die Behandlung und die Kontrolle von Bluthochdruck in Afrika verbessert und seine Folgen verringert werden können: Ein Aufruf zum Handeln von der Welt-Hypertonie-Liga. Bluthochdruck, 79(9), 1949–1961. https://doi.org/10.1161/HYPERTENSIONAHA.121.18884
Pitt, C., Goodman, C., & Hanson, K. (2016). Economic Evaluation in Global Perspective: A Bibliometric Analysis of the Recent Literature: Economic Evaluation in Global Perspective. Gesundheitsökonomie, 25, 9-28. https://doi.org/10.1002/hec.3305
Pitt, C., Vassall, A., Teerawattananon, Y., Griffiths, U. K., Guinness, L., Walker, D., Foster, N., & Hanson, K. (2016). Foreword: Health Economic Evaluations in Low- and Middle-income Countries: Methodological Issues and Challenges for Priority Setting. Gesundheitsökonomie, 25(Suppl Suppl 1), 1-5. https://doi.org/10.1002/hec.3319
Riewpaiboon, A. (2014). Messung der Kosten für die gesundheitsökonomische Bewertung. Journal of the Medical Association of Thailand = Chotmaihet Thangphaet, 97 Suppl 5, S17-26.
Schutte, A. E., Venkateshmurthy, N. S., Mohan, S., & Prabhakaran, D. (2021). Hypertonie in Ländern mit niedrigem und mittlerem Einkommen. Kreislaufforschung, 128(7), 808-826. https://doi.org/10.1161/CIRCRESAHA.120.318729
Turner, H. C., Archer, R. A., Downey, L. E., Isaranuwatchai, W., Chalkidou, K., Jit, M., & Teerawattananon, Y. (2021). An Introduction to the Main Types of Economic Evaluations Used for Informing Priority Setting and Resource Allocation in Healthcare: Key Features, Uses, and Limitations. Frontiers in Public Health, 9. https://www.frontiersin.org/articles/10.3389/fpubh.2021.722927
Voorhoeve, A. (2019). Why Health-Related Inequalities Matter and Which Ones Do. In O. F.
Norheim, E. J. Emanuel, & J. Millum (Eds.), Global Health Priority-Setting: Jenseits von Cost-Effectiveness (p. 0). Oxford University Press. https://doi. org/10.1093/oso/9780190912765.003.0009
Williams, A. (1992). Kosten-Wirksamkeits-Analyse: Ist sie ethisch vertretbar? Zeitschrift für Medizinethik, 18(1), 7-11.
Yuasa, A., Yonemoto, N., LoPresti, M., & Ikeda, S. (2021). Produktivitätsverluste/-gewinne in Kostenwirksamkeitsanalysen für Impfstoffe: A systematic review. Expert Review of Pharmacoeconomics & Outcomes Research, 21(2), 235-245. https://doi.org/10.1080/14737167.2021.1881484























