Prestaciones Sanitarias Esenciales: Introducción
Los gobiernos y los proveedores de seguros sanitarios utilizan fondos comunes para adquirir prestaciones sanitarias esenciales para sus ciudadanos o poblaciones aseguradas. Paquetes de prestaciones sanitarias son el conjunto de servicios sanitarios de prevención, tratamiento, atención y rehabilitación que se prestan a estas poblaciones. Su alcance varía de un régimen a otro y de un país a otro. Las definiciones de lo que se incluye o excluye pueden ser muy vagas o muy detalladas.
La demanda y la necesidad de sanidad crecen continuamente, pero los recursos destinados a la salud son limitados. Por ello, garantizar la máxima rentabilidad de cada dólar gastado en sanidad es una de las prioridades de los gobiernos.
Las consideraciones económicas ocupan un lugar cada vez más destacado en la planificación, gestión y evaluación de los sistemas sanitarios (Chisholm y Evans, 2007; Turner et al., 2021). El uso de análisis económicos de la salud puede ayudar a evaluar la relación calidad-precio y apoyar a los responsables de la toma de decisiones en la asignación de recursos escasos.
Sin embargo, el problema fundamental es que no existe un ámbito de aplicación universalmente acordado para el análisis de rentabilidad. En algunos estudios, la rentabilidad se limitará al examen de los costes y beneficios para el paciente y el sistema sanitario. En otros estudios, el análisis de rentabilidad también incluirá el impacto en la sociedad en general.
En esta perspectiva económica, exploro el valor potencial de incorporar la productividad de la mano de obra como medida en economía de la salud para informar sobre la priorización de los paquetes de prestaciones sanitarias. Como se ilustra en el figura siguienteEl bienestar de la población de un país influye significativamente en su crecimiento económico y su desarrollo.
Una mala salud puede obstaculizar la productividad económica, mientras que las inversiones en asistencia sanitaria pueden mejorar la salud general de la población y contribuir al crecimiento económico. Considerar el impacto de las intervenciones sanitarias en la productividad de la mano de obra tiene importancia no sólo para los empresarios individuales, sino también para el progreso económico general de una nación.
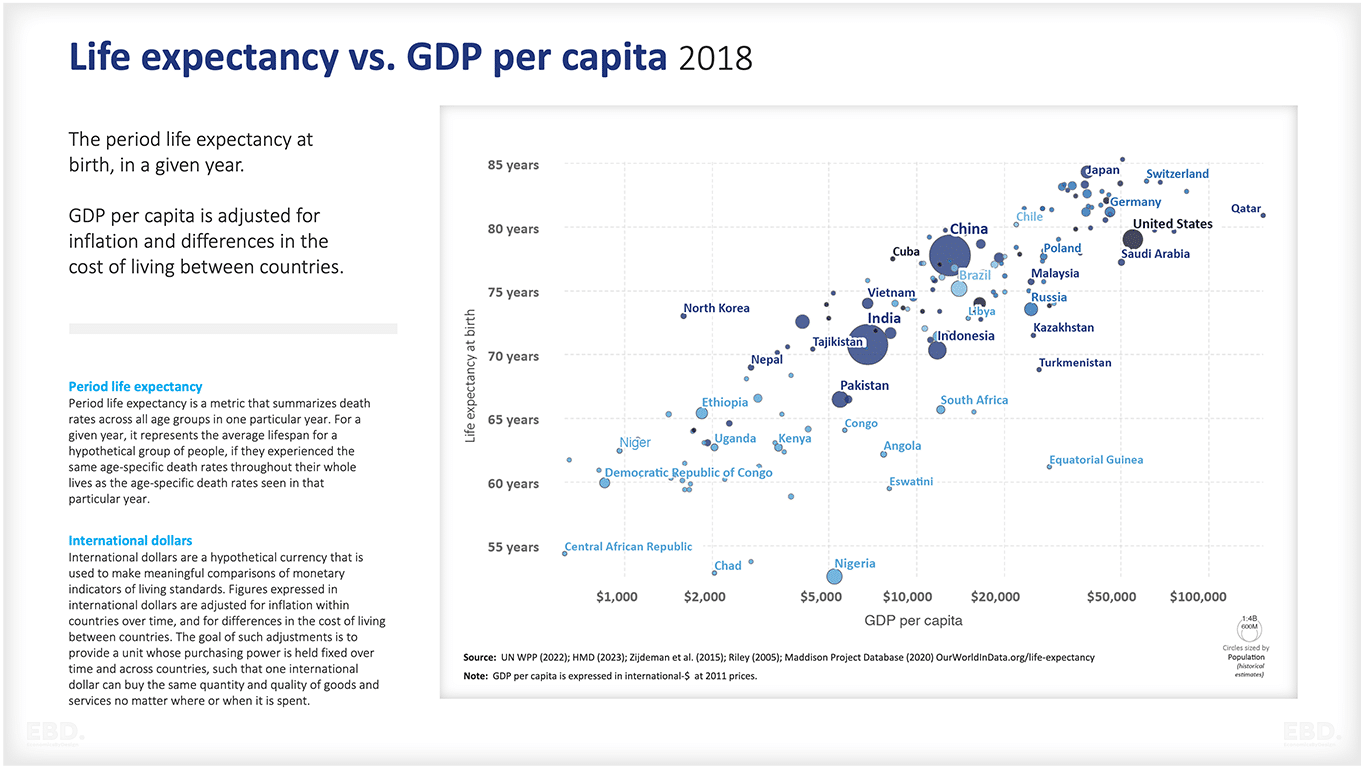
Algunos sostienen que el objetivo primordial del sistema sanitario es lograr la salud. Sin embargo, en este artículo planteo que el alcance del sistema sanitario debería ir más allá de la salud y abarcar la reducción de los costes económicos asociados a la enfermedad. En consecuencia, las metas del sistema sanitario deberían abarcar dos objetivos: mejorar la salud de la sociedad y fortalecer la economía de la sociedad (Brock, 2003).
¿Qué es el análisis coste-eficacia en sanidad?
Los sistemas sanitarios no son como los mercados normales. Es difícil medir el valor en ausencia de un precio de mercado y por estas razones conceptos como atención basada en el valor que incorporan medidas de valor más amplias. Los economistas de la salud han desarrollado métodos para medir la rentabilidad de las intervenciones sanitarias con el fin de respaldar las decisiones de inversión y priorizar el gasto sanitario.
Medidas de utilidad del valor, como el año de vida ajustado por calidad (AVAC) o el Año de vida ajustado por discapacidad (AVAD) para medir los resultados de las intervenciones. Los costes de las intervenciones se comparan en función de su coste por AVAC o coste por AVAD conseguido. La rentabilidad se determina comparando estas intervenciones con la ausencia de tratamiento o con el tratamiento habitual, y a menudo se presenta como Relación coste-eficacia incremental (RCEI).

Los costes de las distintas intervenciones terapéuticas varían de un país a otro. Las tasas de remuneración locales, los costes de infraestructura, las cadenas de suministro y las circunstancias económicas contribuyen a la asequibilidad de los medicamentos y dispositivos médicos importados, creando un contexto de inversión diverso.
Además, los países suelen establecer un "umbral" local de rentabilidad para determinar el valor de una intervención en relación con otras prioridades de financiación. En consecuencia, muchos países confían en los economistas de la salud para orientar las decisiones sobre las prioridades en materia de prestaciones sanitarias, en lugar de depender de los análisis de otros países.
El alcance del análisis coste-eficacia varía de un país a otro. Como destacan Lindholm et al. (2008), uno de los debates metodológicos actuales en la literatura gira en torno a la elección de la perspectiva: si debe ser una perspectiva sanitaria o social.
Algunos sostienen que los responsables de la toma de decisiones deberían dar prioridad a maximizar la salud de la población dentro del presupuesto sanitario, centrándose únicamente en los costes incurridos por el sistema sanitario. Por otro lado, otros afirman que los responsables de la toma de decisiones, guiados por las evaluaciones económicas, deberían aspirar a maximizar el bienestar social, considerando igualmente significativos los costes más allá del presupuesto sanitario (Drummond et al., 2005; Gold et al., 1996; Krol y Brouwer, 2014).
Análisis coste-eficacia en países de renta baja o media
En los países de ingresos bajos o medios (PRMB), se ha producido un notable aumento en la producción y utilización de evaluaciones económicas para el establecimiento de prioridades en las últimas dos décadas (Pitt et al., 2016). La siguiente figura muestra la parte desproporcionada de la carga de morbilidad que soportan los países de ingresos bajos o medios.
Por tanto, identificar las intervenciones más rentables para reducir la carga de morbilidad en los PBI y los PIM es vital tanto para la salud como para el crecimiento económico sostenible.
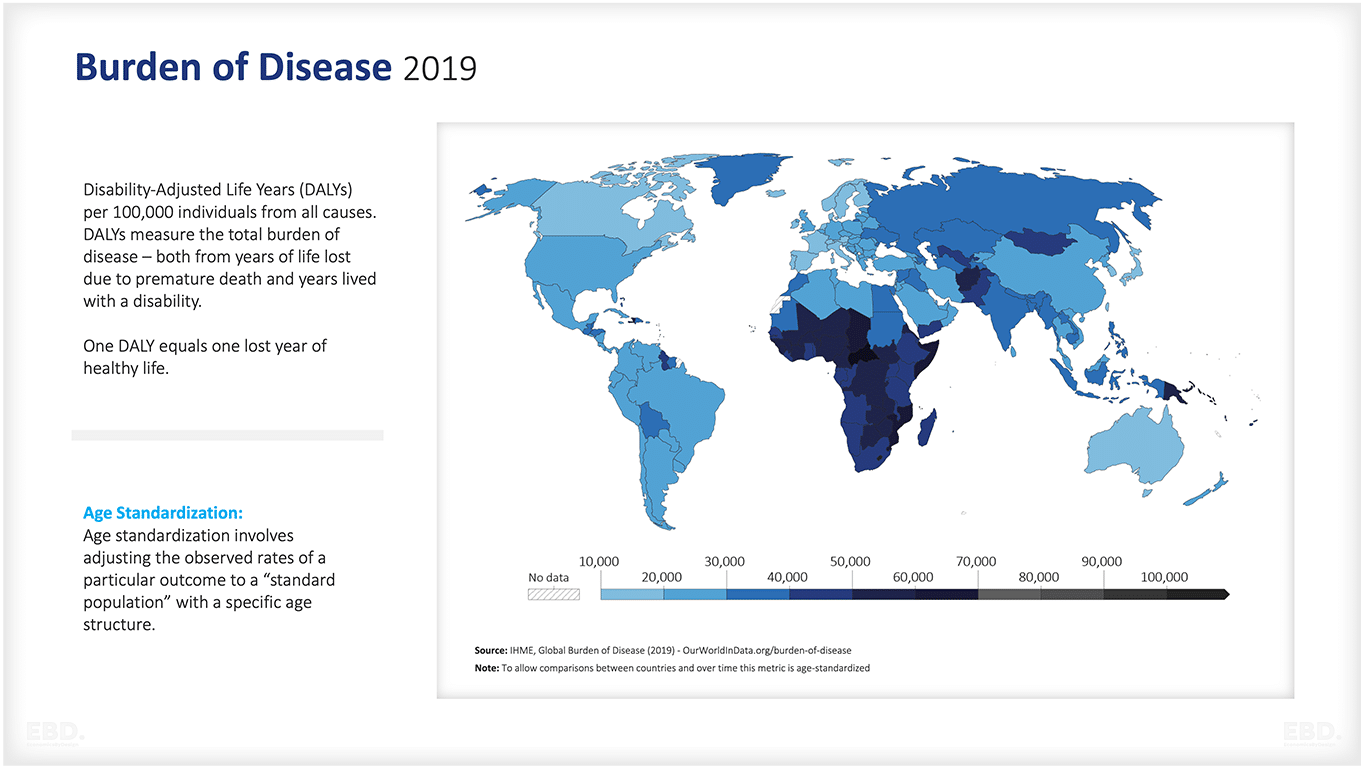
Sin embargo, la realización de este tipo de evaluaciones puede resultar difícil y costosa para los PBI y los PIM, dada la falta de disponibilidad de datos. En tales casos, suele recomendarse recurrir a bases de datos internacionales que ofrecen información sobre la relación coste-eficacia de diversas intervenciones sanitarias. Este enfoque ayuda a garantizar el uso de datos objetivos y fiables en los procesos de toma de decisiones.
Una de estas bases de datos es el Registro CEA de Salud Global de Tufts una base de datos que se centra en la rentabilidad de las intervenciones diseñadas para mitigar la carga de morbilidad. El registro incluye estudios sobre una amplia gama de temas, como el VIH/SIDA, la tuberculosis, la salud maternoinfantil, las enfermedades no transmisibles y el fortalecimiento de los sistemas sanitarios, que aportan información sobre los costes de las intervenciones sanitarias.
Otro ejemplo es el Datos de rentabilidad del Compendio de Cobertura Sanitaria Universal de la Organización Mundial de la Salud. El portal contiene datos sobre la relación coste-eficacia de las intervenciones para una serie de resultados sanitarios, como el cáncer, la salud mental y las enfermedades transmisibles. Estos recursos pueden ayudar a los PBI y los PIM a tomar decisiones informadas sobre qué intervenciones sanitarias priorizar en función de su contexto y necesidades específicas.
Sin embargo, existe una limitación en la utilización de estos estudios debido a la ausencia de consenso sobre las directrices estándar tanto para la metodología como para la presentación de informes en los PBI y los PIM. En la práctica, la comparabilidad entre los estudios es limitada, incluso dentro del mismo contexto, lo que plantea dificultades a la hora de tenerlos en cuenta para la toma de decisiones (Griffiths et al., 2016; Luz et al., 2018).
¿Por qué es importante incluir la productividad en el establecimiento de prioridades sanitarias en los PBI y los PIM?
Muy pocos estudios sobre la economía sanitaria de una intervención incluyen el impacto económico en la productividad de la mano de obra.
A la hora de dar prioridad a la salud en los PBI y los PIM, es importante considerar una perspectiva social que abarque tanto la atención sanitaria como la productividad. Esto no implica dar prioridad únicamente a los "jóvenes", sino reconocer el valor de la salud para la economía en general como uno de los muchos factores a tener en cuenta.
Los responsables de la toma de decisiones deben adoptar un enfoque objetivo y profesional, conservando al mismo tiempo el sentido original del argumento.
Al tener en cuenta la productividad en las decisiones de asignación de recursos, los responsables políticos reconocen que determinadas intervenciones tienen un valor inherente, ya que contribuyen más a la productividad, fomentando así un crecimiento económico adicional y otros beneficios no sanitarios.
En consecuencia, estos factores pueden aumentar el bienestar de la sociedad a través de mecanismos como el sistema fiscal u otros mecanismos de transferencia (Murray, 1996; Murray & Acharya, 1997; Neumann et al., 2021; Yuasa et al., 2021).
La justificación de incluir la productividad como factor tiene su origen en la filosofía utilitarista, que postula que el objetivo de la sociedad es maximizar la utilidad. Por lo tanto, un estado con una mayor suma de utilidad es siempre preferible a un estado con una suma menor.
Como sostiene Brock (2003), el enfoque anterior de la estimación de los AVAD hacía mayor hincapié en los años productivos de la mediana edad, asignando más peso a los años de vida durante este periodo en comparación con la infancia o la vejez. Esto se basaba en el razonamiento de que los niños y los ancianos a menudo dependen de las personas en su edad madura productiva para el apoyo económico, social y psicológico. En consecuencia, el planteamiento anterior favorecía indirectamente a los "jóvenes" al tener en cuenta las cargas no sanitarias de la enfermedad, a pesar de que los desarrolladores de los AVAD afirmaban que la diferenciación se basaba únicamente en la edad y el sexo (Murray, 1996).
La conveniencia de incluir la productividad es más evidente en los casos en que las intervenciones sanitarias producen importantes beneficios indirectos no sanitarios, que a veces incluso eclipsan sus beneficios sanitarios directos. Como ilustra Brock (2003), las intervenciones contra el abuso de sustancias son un buen ejemplo.
Los programas de tratamiento del abuso de sustancias ofrecen ventajas que van más allá de la mejora de la calidad y la duración de la vida de las personas que luchan contra el abuso de sustancias. Estos programas también generan beneficios de productividad al permitir a los individuos volver al trabajo, reduciendo así la carga económica, social y psicológica que su abuso de sustancias supone para sus familias.
Cuando se aboga por dar prioridad a los programas de tratamiento del abuso de sustancias, la consideración de estos beneficios indirectos y no sanitarios tiene un peso significativo.
La consideración de la productividad en la asignación de recursos resulta aún más crucial en los PIBM, donde la seguridad social es limitada en comparación con los entornos con cobertura sanitaria (casi) universal (Griffiths et al., 2016). Los PBI y los PIM se enfrentan al reto de abordar la "doble carga de morbilidad".
Los costes y las pérdidas de productividad son significativamente mayores en el caso de las enfermedades crónicas. No medir con precisión el verdadero valor de las intervenciones puede tener consecuencias nefastas en estos contextos, sobre todo cuando los pacientes soportan una proporción sustancial de los costes a través de elevados gastos de bolsillo (Griffiths et al., 2016).
La Comisión sobre la Pobreza de las ENT de The Lancet destaca que los gastos de bolsillo y la pérdida de productividad derivados de las ENT tienen un profundo impacto en el empobrecimiento de los hogares (Bukhman et al., 2020). De hecho, la reducción de los ingresos de los hogares causada por las ENT es más del doble de empobrecedora que el impacto de las afecciones sanitarias generales (Mwai y Muriithi, 2016).
¿Qué retos y problemas plantea la inclusión de la productividad en el establecimiento de prioridades sanitarias en los PBI y los PIM?
Cuestiones morales
La principal objeción moral a la inclusión de la productividad en la asignación de recursos se basa en el principio de equidad. Si las necesidades sanitarias de los individuos son igualmente importantes y sus tratamientos son igualmente eficaces, entonces, en igualdad de condiciones, tienen el mismo derecho a que se satisfagan esas necesidades.
Por ejemplo, dar prioridad al tratamiento de un grupo de pacientes en edad laboral frente a un grupo de pacientes jubilados en función de sus posibles beneficios económicos para su empleador y la sociedad en su conjunto puede ser una razón para preferirlos, pero no necesariamente justa. No reconoce a los pacientes jubilados el mismo derecho al tratamiento (Brock, 2003; Voorhoeve, 2019).
En las decisiones de asignación/priorización a nivel de enfermedad (macro), el argumento de la equidad resulta menos defendible. Consideremos el ejemplo de los programas de detección, gestión y control de la hipertensión. En los últimos años, se ha producido un aumento significativo de los niveles de presión arterial (PA) en los PBI y los PIM, y sólo 1 de cada 3 personas es consciente de su estado de hipertensión y apenas un 8% tiene sus niveles de PA bajo control (Schutte et al., 2021).
Esto no solo repercute en las tasas de mortalidad, sino que también amplía la brecha de equidad sanitaria, contribuye a las dificultades económicas de pacientes y cuidadores y aumenta los costes para los sistemas nacionales de salud. Estos sistemas ya se enfrentan a retos como la baja proporción de médicos por paciente y la falta de acceso a los medicamentos (Schutte et al., 2021).
Aunque el análisis estandarizado por edad de Akpa et al. (2020) ha demostrado que la hipertensión es más prevalente en hombres que en mujeres, es importante señalar que los trastornos hipertensivos se han identificado como la segunda causa de mortalidad materna y perinatal.
La hipertensión crónica puede aumentar entre 3 y 1 veces el riesgo de desarrollar preeclampsia durante el embarazo (Parati et al., 2022). Como tal, se puede argumentar que priorizar los programas de detección, manejo y control de la hipertensión teniendo en cuenta sus pérdidas de productividad asociadas no discrimina a las mujeres.
Las enfermedades y lesiones no transmisibles (ENT), aunque a menudo se presentan como complicaciones del envejecimiento y el desarrollo, imponen una carga de morbilidad significativa y variada a los niños y adultos jóvenes de los PIBM. Una parte sustancial de esta carga se debe al hecho de que las ENT son contraídas a una edad más temprana por los individuos más pobres (en parte debido a la estructura de la población).
Además, estas afecciones resultan más mortales para quienes ya viven en la pobreza (Bukhman et al., 2020). Las enfermedades no transmisibles son responsables de la mayor parte de la discapacidad entre los más pobres (representan el 71% de los años vividos con discapacidad).
La repercusión económica de las INDC en la productividad de los hogares es especialmente difícil, ya que empobrece aún más a quienes ya se encuentran en situación de pobreza (Bukhman et al., 2020).
Al considerar la productividad en el establecimiento de prioridades, los responsables de la toma de decisiones pueden tener la impresión de que discriminan a las personas mayores. Esta discriminación se suma a las disparidades existentes derivadas del enfoque actual de estimación de los AVAD, ya que la muerte de una persona más joven contribuye más a la carga de morbilidad que la de un individuo de más edad (Murray y Schroeder, 2020).
No obstante, la exclusión de la productividad en el establecimiento de prioridades socava el crecimiento de los recursos públicos que pueden destinarse a la futura asistencia sanitaria de grupos vulnerables, como los ancianos o los más desfavorecidos (Lindholm et al., 2008).
Las personas en peor situación pueden definirse como individuos con condiciones de salud que provocan una muerte prematura entre los jóvenes o los pobres, así como aquellos con condiciones que obstaculizan significativamente su autonomía e igualdad ciudadana (Voorhoeve, 2019). Sin embargo, según la bibliografía, las personas en peor situación también se caracterizan por tener una menor cobertura de los servicios sanitarios, una menor esperanza de vida en comparación con el grupo de referencia, una mayor gravedad de la enfermedad, una carga de morbilidad considerable, pérdidas de salud previas, un estatus socioeconómico más bajo y pertenecer a grupos minoritarios por motivos de género, raza, religión u orientación sexual (Norheim, 2016; Norheim et al., 2014; Norheim et al., 2019; Kapiriri & Razavi, 2022).
Neumann et al. (2021) abogan por la aplicación de precios basados en el valor en vacunas y tratamientos, incluso durante una pandemia. Reconocen que algunos pueden mostrarse reticentes a aceptar la idea de que las empresas farmacéuticas puedan generar beneficios significativos en esos momentos.
Sin embargo, sostienen que este enfoque es crucial para fomentar la innovación y garantizar una mayor disponibilidad de soluciones para futuras pandemias. Del mismo modo, a la hora de considerar el establecimiento de prioridades sanitarias a nivel macro, la inclusión de la productividad como factor no debe considerarse discriminatoria hacia las personas mayores.
In cambio, los responsables de la toma de decisiones pueden utilizar esta información para asignar mayores recursos públicos a su atención de manera justa y equitativa.
Productividad social
Es importante destacar que los cambios en la productividad pueden producirse tanto en contextos de trabajo remunerado como no remunerado (Krol y Brouwer, 2014). El trabajo no remunerado, a pesar de su falta de valor de mercado, tiene un valor económico significativo, ya que contribuye al bienestar de la sociedad. Según la Organización Internacional del Trabajo (OIT 2018), el trabajo no remunerado representa el equivalente a 2.000 millones de personas que trabajan 8 horas al día en todo el mundo.
Al considerar la productividad en relación con el trabajo no remunerado, como las tareas domésticas (cocinar, limpiar, etc.), el cuidado de personas (ancianos o niños) y el trabajo voluntario (trabajador sanitario comunitario, por ejemplo), podemos evitar preocupaciones éticas relacionadas con la discriminación de enfermedades prevalentes entre grupos con una mayor proporción de trabajo no remunerado, como las mujeres y los ancianos (Krol y Brouwer, 2014).
Este enfoque garantiza que la productividad no se basa únicamente en factores económicos, sino que también reconoce el papel instrumental que estos grupos vulnerables desempeñan en el funcionamiento de sus comunidades y redes más amplias. A la hora de tomar decisiones sobre el establecimiento de prioridades, la clasificación de la productividad social recibe la misma consideración que la productividad económica.
Cuestiones metodológicas
Existen diversas cuestiones metodológicas relacionadas con la forma de medir la productividad. Por ello, aunque abogo por su inclusión en los criterios de fijación de prioridades, es importante tener en cuenta los siguientes factores.
Por ejemplo, cuando se utiliza el enfoque del capital humano cualquier producción potencial no realizada por un individuo debido a enfermedad o mortalidad prematura se considera una pérdida de productividad (Neumann et al., 2016; Turner et al., 2021; Yuasa et al., 2021). Por otro lado, el enfoque del coste de fricción limita las pérdidas de productividad al tiempo necesario para sustituir a un empleado enfermo y formar a uno nuevo (periodo de fricción) (Riewpaiboon, 2014; Turner et al., 2021; Williams, 1992).
Se ha sugerido que el enfoque del capital humano sobreestima el valor de la producción perdida, ya que supone el pleno empleo y no tiene en cuenta la pérdida de empleo al sustituir a una persona enferma por otra (Krol y Brouwer, 2014). Además, la valoración de las pérdidas de productividad varía, e incluye consideraciones como los impuestos, las prestaciones pagadas por el empleador y la contabilización del crecimiento futuro de los salarios, que han sido objeto de debate (Turner et al., 2021).
Además de la cuantificación de las pérdidas de productividad, los métodos de valoración también difieren. Cabe señalar que la capacidad de investigación y la financiación de las evaluaciones económicas son limitadas en los PBI y los PIM (Pitt et al., 2016), lo que complica aún más la consideración de la productividad en el establecimiento de prioridades en estos entornos.
Recomendaciones para incluir la productividad en los estudios de economía sanitaria en los PBI y los PIM
Es fundamental tener en cuenta los beneficios de la productividad como criterio independiente en el proceso de toma de decisiones. Esto permite tener en cuenta los costes/ganancias de productividad, a los que se puede asignar un peso menor en comparación con los beneficios para la salud, en lugar de darles el mismo peso o ninguno (Brock, 2003).
La decisión de cuánto peso asignar a los beneficios de productividad debe dejarse a la discreción de los responsables de cada país. Esto refleja el contexto único de cada país, pero la elección debe ser explícita.
Como se ilustra en la figura siguiente, la productividad es el vínculo crítico entre poblaciones sanas y economías sanas. Ignorarla a la hora de establecer prioridades para las intervenciones sanitarias supondría perder oportunidades de utilizar la política sanitaria para mejorar el bienestar general de la sociedad.

En conclusión, teniendo en cuenta la compleja carga de morbilidad y las limitaciones presupuestarias a las que se enfrentan los PBI y los PIM, la inclusión de la productividad como criterio diferenciado en el establecimiento de prioridades sanitarias mejoraría la toma de decisiones.
Bibliografía
Akpa, O. M., Made, F., Ojo, A., Ovbiagele, B., Adu, D., Motala, A. A., Mayosi, B. M., Adebamowo, S. N., Engel, M. E., Tayo, B., Rotimi, C., Salako, B., Akinyemi, R., Gebregziabher, M., Sarfo, F., Wahab, K., Agongo, G., Alberts, M., Ali, S. A., ... como miembros del Grupo de Trabajo sobre ECV del Consorcio H3Africa. (2020). Regional Patterns and Association Between Obesity and Hypertension in Africa: Evidence From the H3Africa CHAIR Study. Hipertensión, 75(5), 1167–1178. https://doi.org/10.1161/HYPERTENSIONAHA.119.14147
Brock, D. W. (2003). Esferas separadas y beneficios indirectos. Rentabilidad y asignación de recursos, 1(1), 4. https://doi.org/10.1186/1478-7547-1-4
Bukhman, G., Mocumbi, A. O., Atun, R., Becker, A. E., Bhutta, Z., Binagwaho, A., Clinton, C., Coates, M. M., Dain, K., Ezzati, M., Gottlieb, G., Gupta, I., Gupta, N., Hyder, A. A., Jain, Y., Kruk, M. E., Makani, J., Marx, A., Miranda, J. J., ... Wroe, E. B. (2020). The Lancet NCDI Poverty Commission: Cerrar la brecha en la cobertura sanitaria universal para los mil millones más pobres. The Lancet, 396(10256), 991-1044. https://doi.org/10.1016/S0140-6736(20)31907-3
Chisholm, D., y Evans, D. B. (2007a). Evaluación económica en sanidad: ¿Ahorrar dinero o mejorar la atención? Journal of Medical Economics, 10(3), 325-337. https://doi.org/10.3111/13696990701605235
Drummond, M. F., Sculpher, M. J., Torrance, G. W., O'Brien, B. J., & Stoddart, G. L. (2005). Métodos para la evaluación económica de programas de atención sanitaria. Tercera edición. Oxford University Press.
Gold, M. R., Siegel, J. E., Russell, L. B., & Weinstein, M. C. (Eds.). (1996). Coste-eficacia en salud y medicina. Oxford University Press.
Griffiths, U. K., Legood, R., y Pitt, C. (2016). Comparación de los métodos de evaluación económica entre países de ingresos bajos, medios y altos: ¿Cuáles son las diferencias y por qué? Economía de la salud, 25(Suppl Suppl 1), 29-41. https://doi.org/10.1002/hec.3312
Guaraldi, G., Zona, S., Menozzi, M., Carli, F., Bagni, P., Berti, A., Rossi, E., Orlando, G., Zoboli, G., & Palella, F. (2013). Coste de las comorbilidades no infecciosas en pacientes con VIH. ClinicoEconomics and Outcomes Research: CEOR, 5, 481-488. https://doi.org/10.2147/CEOR.S40607
Ham, C., y Coulter, A. (2001). Explicit and implicit rationing: Taking responsibility and avoiding blame for health care choices. Journal of Health Services Research & Policy, 6(3), 163-169. https://doi.org/10.1258/1355819011927422
Instituto de Métrica y Evaluación Sanitarias (IHMME). Comparación GDB. Seattle, WA: 2015. Disponible en http://vizhub.healthdata.org/gdb-compare (consultado el 13 de septiembre de 2022).
Organización Internacional del Trabajo (OIT). Trabajo de cuidados y empleos de cuidados para el futuro del trabajo decente. (2018). https://www.ilo.org/wcmsp5/groups/public/-dgreports/-dcomm/-publ/documents/publication/wcms_633166.pdf (Consultado en noviembre de 2023)
Harper, K., y Armelagos, G. (2010). The Changing Disease-Scape in the Third Epidemiological Transition. Revista Internacional de Investigación Medioambiental y Health, 7(2), Artículo 2. https://doi.org/10.3390/ijerph7020675
Kapiriri, L., y Martin, D. K. (2007). Una estrategia para mejorar el establecimiento de prioridades en los países en desarrollo. Análisis de la atención sanitaria: HCA: Journal of Health Philosophy and Policy, 15(3), 159-167. https://doi. org/10.1007/s10728-006-0037-1
Kapiriri, L., Norheim, O. F., & Martin, D. K. (2009). Equidad y responsabilidad por lo razonable. Do the views of priority setting decision makers differ across health systems and levels of decision making? Ciencias Sociales y Medicina, 68(4), 766–773. https://doi.org/10.1016/j.socscimed.2008.11.011
Kapiriri, L., & Razavi, S. D. (2022). Equidad, justicia y valores sociales en el establecimiento de prioridades: A qualitative study of resource allocation criteria for global donor organizations working in low-income countries. Revista Internacional para la Equidad en Salud, 21(1), 17. https://doi.org/10.1186/s12939-021-01565-5
Kaur, G., Prinja, S., Lakshmi, P. V. M., Downey, L., Sharma, D., & Teerawattananon, Y. (2019). Criterios utilizados para el establecimiento de prioridades para la asignación de recursos de salud pública en países de ingresos bajos y medios: Una revisión sistemática. Revista internacional de evaluación de tecnologías en atención sanitaria, 35(6), 474-483. https://doi.org/10.1017/S0266462319000473
Klasing, M. J., & Milionis, P. (2020). The international epidemiological transition and the education gender gap. Journal of Economic Growth, 25(1), 37-86. https://doi.org/10.1007/s10887-020-09175-6
Koopmanschap, M., Burdorf, A., Jacob, K., Meerding, W. J., Brouwer, W., & Severens, H. (2005). Medición de los cambios de productividad en la evaluación económica. PharmacoEconomics,23(1), 47-54. https://doi.org/10.2165/00019053-200523010-00004
Klebanov, N. (2018). Predisposición genética a las enfermedades infecciosas. Cureus, 10(8), e3210. https://doi.org/10.7759/cureus.3210
Krol, M., y Brouwer, W. (2014). Cómo estimar los costes de productividad en las evaluaciones económicas. PharmacoEconomics, 32(4), 335-344. https://doi.org/10.1007/s40273-014-0132-3
Lindholm, L., Löfroth, E., & Rosén, M. (2008). ¿Influye la productividad en el establecimiento de prioridades? A case study from the field of CVD prevention. Cost Effectiveness and Resource Allocation : C/E, 6, 6. https://doi. org/10.1186/1478-7547-6-6
Luz, A., Santatiwongchai, B., Pattanaphesaj, J., & Teerawattananon, Y. (2018). Identificación de cuestiones técnicas prioritarias y específicas del contexto para mejorar la realización, presentación de informes y uso de la evaluación económica de la salud en países de ingresos bajos y medianos. Política y sistemas de investigación en salud, 16(1), 4. https://doi.org/10.1186/s12961-018-0280-6
Murray, C. J. L., y Acharya, A. K. (1997). Understanding DALYs. Journal of Health Economics, 16(6), 703-730. https://doi.org/10.1016/S0167-6296(97)00004-0
Murray, C. J., Ezzati, M., Flaxman, A. D., Lim, S., Lozano, R., Naghavi, M., Salomon, J. A.,
Shibuya, K., Vos, T., Wikler, D. y López, A. D. (2010). Análisis sistemático exhaustivo Analysis of Global Epidemiology: Definitions, Methods, Simplification of DALYs, and Resultados comparativos del Estudio sobre la carga mundial de morbilidad 2010. 141.
Neumann, P. J., Cohen, J. T., Kim, D. D., & Ollendorf, D. A. (2021). Consideration of Value-Based Pricing For Treatments And Vaccines Is Important, Even In The COVID-19 Pandemic: Study reviews alternative pricing strategies (cost-recovery models, monetary prizes, advanced market commitments) for COVID-19 drugs, vaccines, and diagnostics. Asuntos de Salud, 40(1), 53-61. https://doi.org/10.1377/hlthaff.2020.01548
Norheim, O. F., Baltussen, R., Johri, M., Chisholm, D., Nord, E., Brock, D., Carlsson, P., Cookson, R., Daniels, N., Danis, M., Fleurbaey, M., Johansson, K. A., Kapiriri, L., Littlejohns, P., Mbeeli, T., Rao, K. D., Edejer, T. T.-T., & Wikler, D. (2014). Orientaciones sobre el establecimiento de prioridades en la atención sanitaria (GPS-Health): La inclusión de criterios de equidad no capturados por el análisis coste-efectividad. Coste-efectividad y asignación de recursos, 12(1), 18. https://doi.org/10.1186/1478-7547-12-18
Parati, G., Lackland, D. T., Campbell, N. R. C., Ojo Owolabi, M., Bavuma, C., Mamoun Beheiry, H., Dzudie, A., Ibrahim, M. M., El Aroussy, W., Singh, S., Varghese, C. V., Whelton, P. K., Zhang, X.-H., & en nombre de la Liga Mundial contra la Hipertensión. (2022). Cómo mejorar la concienciación, el tratamiento y el control de la hipertensión en África, y cómo reducir sus consecuencias: Un llamamiento a la acción de la Liga Mundial contra la Hipertensión. Hipertensión, 79(9), 1949–1961. https://doi.org/10.1161/HYPERTENSIONAHA.121.18884
Pitt, C., Goodman, C., y Hanson, K. (2016). Evaluación económica en perspectiva global: Un análisis bibliométrico de la literatura reciente: Evaluación Económica en Perspectiva Global. Economía de la salud, 25, 9-28. https://doi.org/10.1002/hec.3305
Pitt, C., Vassall, A., Teerawattananon, Y., Griffiths, U. K., Guinness, L., Walker, D., Foster, N., & Hanson, K. (2016). Prólogo: Evaluaciones económicas de la salud en países de ingresos bajos y medios: Cuestiones metodológicas y desafíos para el establecimiento de prioridades. Economía de la salud, 25(Suppl Suppl 1), 1-5. https://doi.org/10.1002/hec.3319
Riewpaiboon, A. (2014). Medición de costes para la evaluación económica sanitaria. Revista de la Asociación Médica de Tailandia = Chotmaihet Thangphaet, 97 Suppl 5, S17-26.
Schutte, A. E., Venkateshmurthy, N. S., Mohan, S., & Prabhakaran, D. (2021). Hypertension in Low- and Middle-Income Countries (Hipertensión en países de ingresos bajos y medios). Circulation Research, 128(7), 808-826. https://doi.org/10.1161/CIRCRESAHA.120.318729
Turner, H. C., Archer, R. A., Downey, L. E., Isaranuwatchai, W., Chalkidou, K., Jit, M., & Teerawattananon, Y. (2021). An Introduction to the Main Types of Economic Evaluations Used for Informing Priority Setting and Resource Allocation in Healthcare: Key Features, Uses, and Limitations. Frontiers in Public Health, 9. https://www.frontiersin.org/articles/10.3389/fpubh.2021.722927
Voorhoeve, A. (2019). Por qué importan y cuáles importan las desigualdades relacionadas con la salud. En O. F.
Norheim, E. J. Emanuel, & J. Millum (Eds.), Global Health Priority-Setting: Beyond coste-eficacia (p. 0). Oxford University Press. https://doi. org/10.1093/oso/9780190912765.003.0009
Williams, A. (1992). Análisis coste-eficacia: ¿Es ético? Revista de Ética Médica, 18(1), 7-11.
Yuasa, A., Yonemoto, N., LoPresti, M., & Ikeda, S. (2021). Productivity loss/gain in cost-effectiveness analyses for vaccines: A systematic review. Expert Review of Pharmacoeconomics & Outcomes Research., 21(2), 235-245. https://doi.org/10.1080/14737167.2021.1881484























