Desigualdades sanitarias
Desde Marmot (M. Marmot 2010) se planteó la correlación entre estatus social y salud, las desigualdades en salud se ha convertido en uno de los principales focos de atención.
Una década más tarde, las cosas estaban aún peor (M. Marmot 2020):
'La desigualdad ha aumentado de forma notable: la esperanza de vida mejora para el 60% más rico, no para el 40% más pobre. Además, la esperanza de vida de las mujeres de los cinco deciles de privación más bajos ha disminuido.'
Podemos observar la asombrosa magnitud de las desigualdades sanitarias y las diferencias de salud que experimentan las distintas comunidades. Sin embargo, aunque los síntomas son claros, carecemos de una teoría que relacione las enormes diferencias en la esperanza de vida con buena salud con mecanismos específicos.
Dada la intención antidiscriminatoria declarada del NHS y la cantidad que se gasta para mitigar las Desigualdades Sanitarias, estaría bien averiguar si las diferencias que se consideran demasiado pequeñas para explicar las desigualdades, podrían sumarse a las disparidades observadas.
Sospecho que las principales disparidades entre las comunidades desfavorecidas y las prósperas surgen de barreras añadidas muy pequeñas que experimentan los habitantes de las comunidades desfavorecidas. Estas barreras añadidas se traducen en compromisos adicionales en comparación con los usuarios "normales" del SNS. Esta teoría es razonable, pero aún falta mucho para llegar a las cifras correctas.
En este artículo exploro si es posible desarrollar esta teoría en un modelo, lo que ya sabemos y lo que no sabemos sobre las desigualdades sanitarias, y lo que me dice mi experiencia personal como paciente experta.
¿Podemos construir un modelo de desigualdades sanitarias?
He aquí una historia de uno de mis pensadores favoritos, el Premio Nobel Richard Feynman, (Gleick 1992, 367). Feynman sabía de teoría y datos, pues él mismo había desarrollado nuevas teorías. También le interesaba la cultura maya. He aquí su parábola maya.
Un día, un astrónomo maya es abordado por un tipo con una nueva teoría. El tipo empieza a hablar con el astrónomo sobre unas rocas enormes que se atraen entre sí y orbitan ocasionalmente entre ellas y una estrella central que las ilumina. Cree que esto puede explicar los eclipses.
El astrónomo es escéptico, pero justo, y pide al innovador que prediga un eclipse. Por supuesto, el tipo de la nueva teoría no tiene ninguna posibilidad: hay demasiadas incógnitas. Los astrónomos mayas, sin embargo, podían predecir eclipses con facilidad, así que manda al tipo a paseo.
Esta parábola merece una reflexión en nuestra era de abundancia de datos, especialmente cuando es difícil encontrar buenas teorías.
A la inversa, merece la pena reflexionar sobre cuántas teorías pobres tenemos cuando hay muchos números que las respaldan. En los artículos sobre los determinantes sociales de la salud, por ejemplo, no es difícil encontrar tablas que reparten la carga de las desigualdades entre categorías específicas de privación. No me queda claro de dónde salen los porcentajes.
Aunque Feynman concibió la historia para sondear la diferencia entre las teorías que eran esencialmente tablas de consulta y las basadas en mecanismos comprobables, pone de relieve la disyuntiva entre los datos que obtienen los resultados correctos pero carecen de poder explicativo y una buena teoría que carece de los datos apropiados.
¿Qué sabemos de las desigualdades sanitarias?
Una buena asistencia sanitaria implica compromiso a largo plazo y continuidad asistencial
Sabemos que la buena salud no consiste en episodios aislados de curación, sino en un compromiso y una continuidad a largo plazo. Así pues, centrémonos en los pacientes que acuden a una consulta, que rara vez será una única visita para diagnóstico y/o tratamiento, sino que puede implicar, digamos, 5 visitas: una o más consultas con el médico de cabecera, consultas ambulatorias y una visita de procedimiento y seguimiento.
Las desigualdades sanitarias hacen que no se acuda a las citas
Sabemos que no se acude a las citas (DNA - Did Not Attend) y que las personas que sufren desigualdades sanitarias tienden a tener tasas de DNA más elevadas. mayores tasas de ADN (NHS 2023). No es difícil demostrar que, aunque una comunidad solo tenga una probabilidad ligeramente inferior de acudir, la probabilidad de acudir a las 5 citas disminuye notablemente.
En el cuadro 1 -un ejemplo inventado- tenemos dos comunidades, una que tiene un 99% de probabilidades de acudir a sus citas (caso A) y otra que sólo tiene un 2,5% menos de probabilidades, con un 96,5% (caso B). El cuadro 1 muestra que, en nuestro ejemplo, la probabilidad de no acudir a una cita en la secuencia de visitas pasa de 1 de cada 20 a 1 de cada 6.
Cuadro 1: Repercusión de las diferencias relativamente pequeñas de asistencia en la realización de una secuencia de visitas
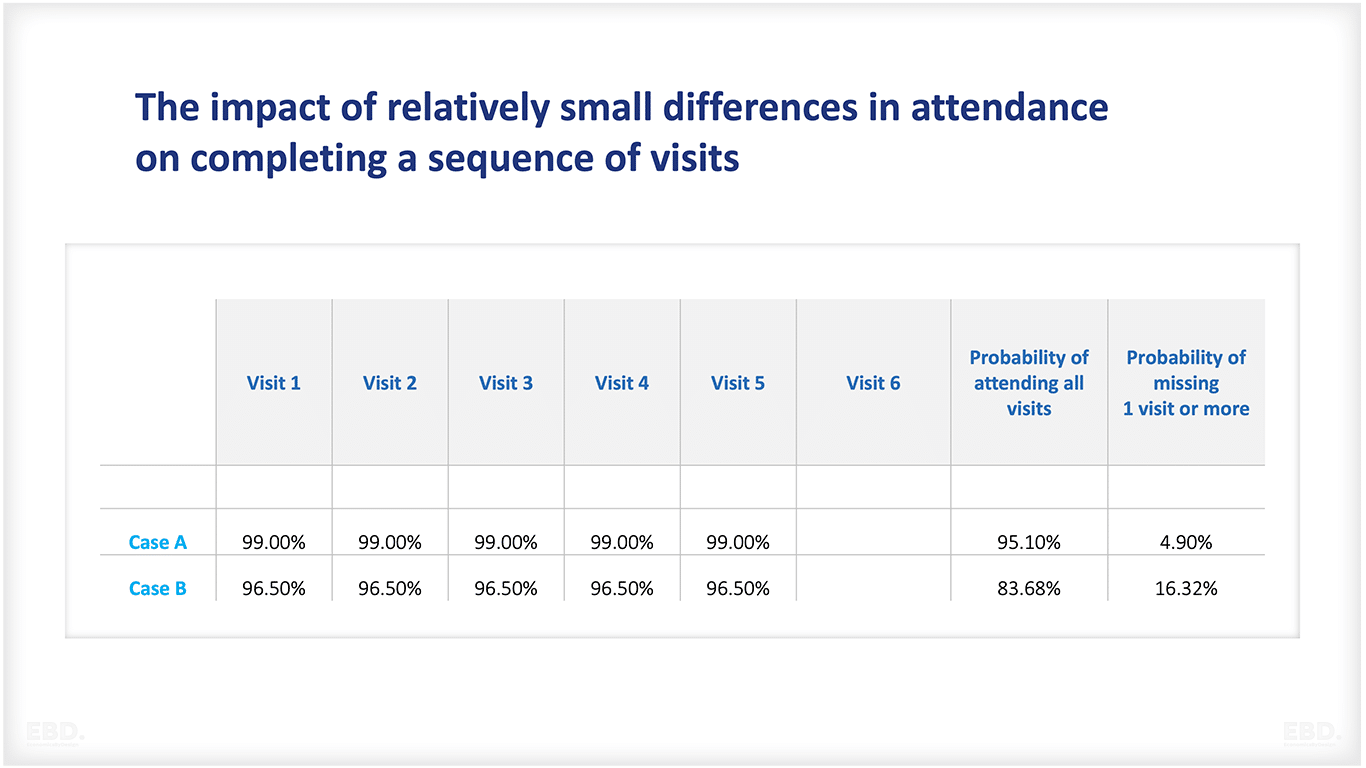
Además, sabemos que los sistemas amplifican de forma natural estas diferencias. La caja más lenta, por ejemplo, aunque sólo sea ligeramente más lenta que el resto, destacará por la cola mucho más larga de compradores en espera.
¿Qué no sabremos hasta que tengamos datos?
Los mecanismos que elevan las barreras que aumentan el ADN
Si mi hipótesis es correcta, los datos mostrarían que estas barreras son mecanismos menores o pequeños que inciden especialmente en las desigualdades sanitarias. El aumento de las barreras no impide que la gente acuda a las citas, sólo disminuye las probabilidades de asistencia.
Todas las consecuencias de faltar a una cita
Hace poco, intenté cambiar una cita y el sistema me dijo que si lo hacía dos veces, perdería mi cita. Este tipo de políticas -y hay muchas- favorecen sin duda a quienes acuden a casi todas las citas, pero ¿son suficientes? Así pues, necesitamos saber si se rompe la cadena de citas, ¿cuáles son los resultados? ¿Cuánto duran en la práctica estas cadenas de visitas?
Todas las consecuencias de faltar a una cita importante
Las visitas individuales suelen aportar poco hasta que se alcanza un punto concreto, como un diagnóstico o el inicio de un tratamiento. La pregunta clave es qué ocurre con las personas que nunca llegan a ese punto crítico.
Comprender estas cuestiones ayudaría enormemente a construir una teoría que relacionara un número modesto de citas perdidas con desigualdades sanitarias muy grandes.
Lo que yo sé y puede que usted no
Me atrae esta teoría en parte porque pertenezco a una de estas comunidades de desigualdades sanitarias. Llevo casi 60 años caminando con miembros artificiales proporcionados por el NHS debido a una enfermedad congénita de larga duración.
Nunca he sentido una oleada de discriminación, sino todo lo contrario, y casi todas las personas con las que me he relacionado han sido serviciales y agradables. Sin embargo, el sistema no siempre ha apoyado la vida satisfactoria y plena de la que he disfrutado. Gente agradable, sistema difícil.
He aquí dos ejemplos.
Múltiples sedes para un mismo fin:
Cuando nos mudamos de casa hace un par de años, el sistema necesitaba nuevos escáneres e imágenes de mi esqueleto, pero las citas que llegaban eran en más de un departamento de radiología. Pude llamar por teléfono y alguien las agrupó en una sola visita. No es difícil entender que otras personas que se enfrentan a este problema no hayan recibido un conjunto completo de imágenes.
Información de mala calidad sobre las citas
Después de esperar una hora para una cita en una clínica especializada y descubrir que la información que recibía era lo que la gente esperaba que ocurriera en lugar de lo que estaba ocurriendo, y que seguía teniendo una larga espera, volví a reservar para el turno más temprano en un día posterior y salí a tiempo para concertar mi cita a la hora de comer.
Ninguna de las dos cosas es particularmente inusual, pero ambas se suman al reto de mantener las citas. Mi opinión es que, en cada comunidad que experimenta las desventajas de los determinantes de la saludhabrá una serie de pequeños factores que se sumen a unas barreras ligeramente mayores y a unas posibilidades ligeramente menores de acudir a la siguiente cita.
Hay algo más en esta historia: Debo cumplir más citas que otras personas. Si añadimos una visita más a nuestro cuadro de la Tabla 1, el caso C, un aumento muy modesto, la Tabla 2 nos muestra que el fracaso a la hora de completar el conjunto completo desciende a casi 1 de cada 5 (caso C) desde el 1 de cada 20 inicial (caso A).
Cuadro 2: Repercusión de pequeñas diferencias de asistencia más una visita adicional en la finalización de una secuencia de visitas
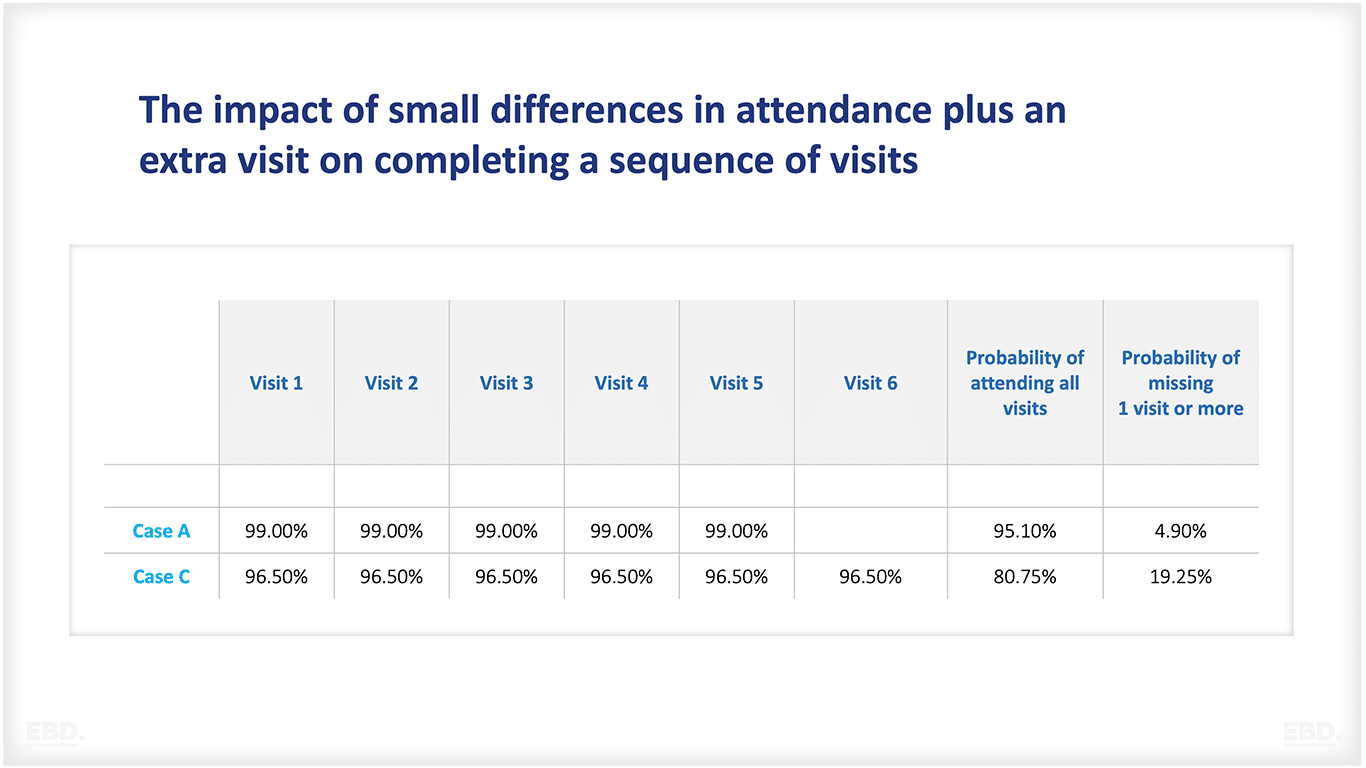
En mi experiencia, un último factor es que el SNS es casi, pero no del todo, un proveedor de asistencia universal, y las interrupciones en la prestación suelen tener un impacto desproporcionado allí donde las barreras ya son elevadas.
En mi caso, el NHS proporciona piernas, pero no muletas. Es complicado, pero básicamente, si tienes codos y manos, hay muletas disponibles; si no, ya no se proporcionan muletas por debajo del hombro. Una vez más, el personal del NHS me ha puesto en contacto con proveedores alternativos, pero sigue siendo un obstáculo.
Todo esto es a modo de explicación, no de queja. Tengo suerte de haber vivido cuando y donde lo he hecho, y las barreras a las que me he enfrentado no me han apartado de lo que más valoro.
Resumen
Hemos explorado un modelo explicativo de las Desigualdades Sanitarias en términos de barreras incrementales al compromiso y niveles ligeramente superiores de ADN en comunidades clave. Si este planteamiento es correcto, entonces el propio sistema sirve para amplificar estas pequeñas diferencias a nivel micro en graves disparidades en toda la población.
Este sencillo modelo se basa en parte en estadísticas y en el comportamiento de los sistemas, junto con un cierto grado de perspicacia personal recogida a lo largo de más de 50 años de experiencia como usuario de servicios a largo plazo.
La gran pregunta es: ¿motivará esta idea la búsqueda de datos con los que construir una teoría completa?
Referencias
Gleick, James. 1992. Genius: Richard Feynman y la física moderna. London: Little, Brown and Co.
Marmota, Miguel. 2010. Sociedad justa, vidas sanas - La revisión de la marmota. https://www.instituteofhealthequity.org/resources-reports/fair-society-healthy-lives-the-marmot-review/fair-society-healthy-lives-full-report-pdf.pdf: Instituto de Calidad Sanitaria.
Marmot, Michael. 2020. "Equidad sanitaria en Inglaterra: la revisión Marmot 10 años después". BMJ 368.
NHS. 2023. Reducción de las no asistencias (DNA) en los servicios ambulatorios. 15 de agosto. Consultado el 16 de enero de 2024. https://www.england.nhs.uk/long-read/reducing-did-not-attends-dnas-in-outpatient-services/.























