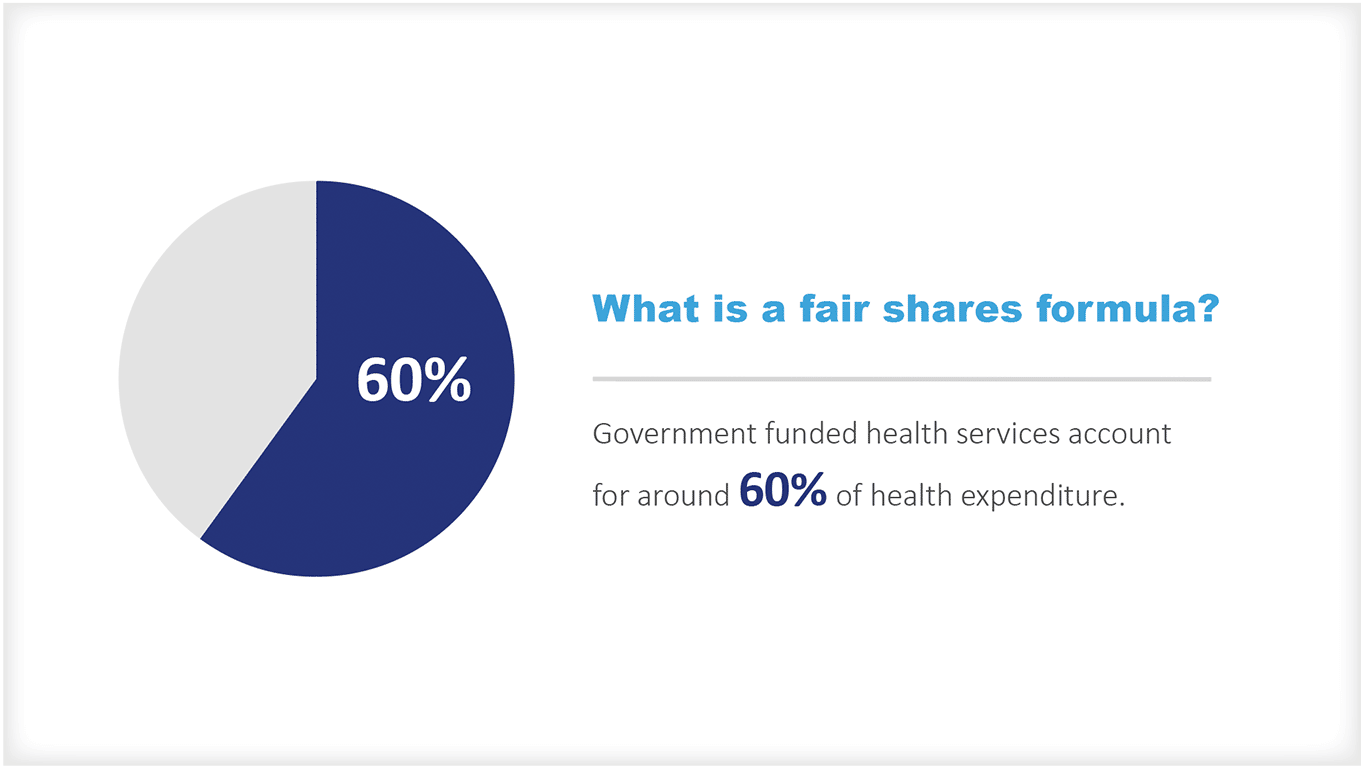
¿Qué es una fórmula de reparto justa?
Asignación de recursos
Los servicios sanitarios financiados por el gobierno representan alrededor del 60% del gasto sanitario [1]. Uno de los grandes retos a los que se enfrentan los gobiernos es cómo compartir estos recursos entre zonas geográficas y poblaciones para permitir la equidad en el acceso a los servicios a nivel local.
Uno de los primeros ejemplos de fórmula de "reparto equitativo" fue la utilizada por el NHS de Inglaterra para asignar recursos a las autoridades sanitarias regionales. Conocida inicialmente como fórmula Crossman [2]el enfoque fue desarrollado por un grupo de trabajo creado en 1975 conocido como Resource Allocation Working Party (RAWP).
La fórmula del RAWP se utilizó para fijar las asignaciones de financiación basadas en la igualdad de acceso de la población a los servicios sanitarios para aquellos que tuvieran las mismas necesidades. La fórmula era relativamente rudimentaria, pero representaba una enorme mejora con respecto a la financiación histórica que la precedía y mostraba enormes disparidades injustificadas en la financiación, favoreciendo especialmente a Londres.
En mis primeros días en el Ministerio de Hacienda, a finales de los años 80, participé en la revisión del RAWP. Esta revisión dio lugar al establecimiento de una fórmula más compleja que se ha ido mejorando sucesivamente desde entonces.
A medida que fue mejorando, en lugar de utilizarse para asignar fondos a 14 regiones, se desarrolló para permitir un enfoque de financiación por capitación para más de 200 grupos locales de puesta en marcha. El enfoque básico sigue utilizándose hoy en día, a pesar de varias revisiones importantes [3].
Eficiencia distributiva
Desde el punto de vista económico, se trata de la "eficiencia en la asignación", es decir, de garantizar la concordancia geográfica entre la necesidad subyacente de servicios sanitarios y su oferta [4].
¿Cuáles son los principios de diseño importantes?
Hay varios principios de diseño importantes que influyen en estas fórmulas:
- El entorno asistencial (por ejemplo, atención primaria, servicios hospitalarios, servicios sanitarios comunitarios, prevención, etc.)
- Los servicios que se financian (por ejemplo, maternidad, salud mental, servicios generales de agudos)
- Los determinantes o factores que influirán en la necesidad para estos servicios (por ejemplo, tamaño de la población, demografía, socioeconomía, epidemiología, etc.).
- Los determinantes de los factores que influyen en la oferta de estos servicios (por ejemplo, la prestación histórica de servicios, la política operativa local (prevención frente a tratamiento/respuesta), las relaciones intersectoriales entre las partes interesadas (pocos servicios públicos se prestan en el vacío) y la prestación alternativa (como el sector privado).
- La influencia de la oferta en la demanda percibida de servicios (por ejemplo, en el caso de las localidades que centran la política operativa en la prevención, esto puede reducir el número de casos, lo que se considerará una prueba de la disminución de la demanda, aunque las necesidades subyacentes pueden no haber cambiado en absoluto).
- Diferencias inevitables en los costes (por ejemplo, debido a las condiciones del mercado laboral local).
- Los objetivos políticos estratégicos del Gobierno para estos servicios y si hay que incentivar o desincentivar determinadas prácticas. Un buen ejemplo de ello es la actual prioridad del NHS de reducir las listas de espera quirúrgicas.
- La oportunidad, frecuencia y precisión de los datos disponibles para mantener la fórmula actualizada.
- La claridad y transparencia de la fórmula y la percepción de las "partes justas".
- Asignaciones objetivo a nivel de localidad frente a las asignaciones actuales, distancia del objetivo.
- La estabilidad de las asignaciones objetivo a medida que los datos se actualizan de año en año.
- La política que cubre el ritmo de cambio de las asignaciones actuales a las asignaciones objetivo.
Es mucho lo que hay que tener en cuenta. No es de extrañar, por tanto, que siempre haya un saludable debate metodológico sobre qué debe incluirse y excluirse, qué datos utilizar y cómo garantizar que la fórmula sea realmente justa. Tampoco es de extrañar que haya un ejército de economistas de la salud que han dedicado su carrera a este reto.
Nivelación transversal frente a nivelación superior
Uno de los mayores retos de una fórmula de "reparto equitativo" es la implicación de que hay que trasladar dinero de una zona (la que pierde) a otra (la que gana). Esto es complicado desde el punto de vista político y normativo.
Es difícil incluso si el área que pierde tiene una necesidad relativamente baja pero ha estado previamente bien dotada de recursos y el área que gana tiene una necesidad relativamente alta, pero ha experimentado históricamente bajos niveles de recursos. Sin embargo, es aún más difícil si un área de alta necesidad es también perdedora.
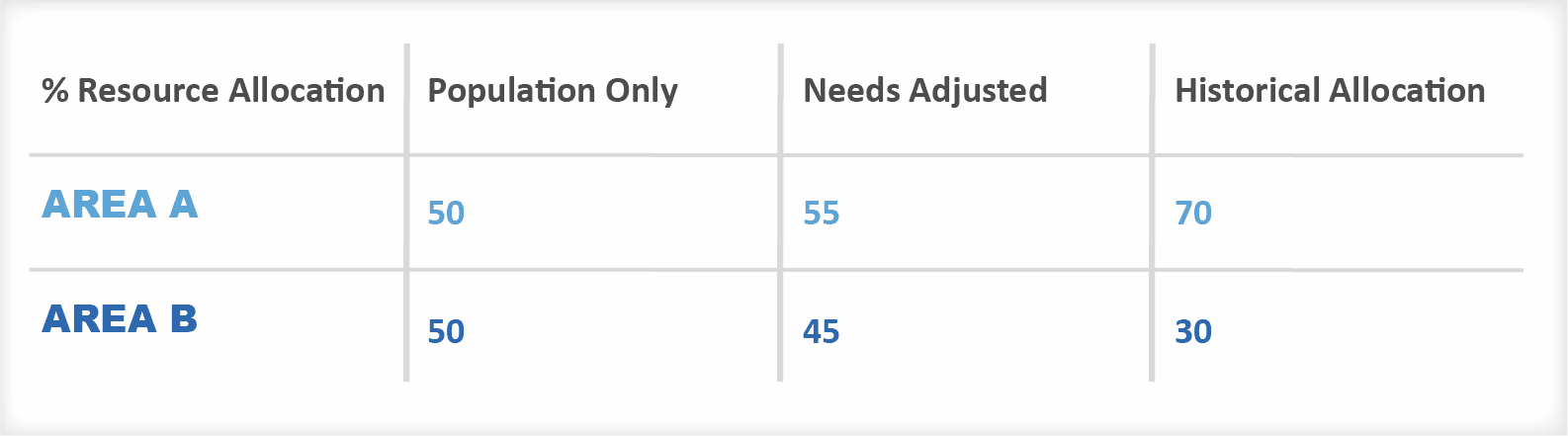
Piense en la zona A comparada con la zona B, del mismo tamaño en términos de población. Si suponemos que el área A tiene un 10% más de necesidades que el área B, la asignación basada en las necesidades daría al área A el 55% de los fondos disponibles.
Pero ¿qué pasa si el área A ha recibido históricamente el 70% de la financiación? La eficiencia alojativa sugiere que deberíamos retirar dinero del área A y dárselo al área B, aunque ésta esté menos necesitada.
Los gobiernos suelen adoptar políticas de "movimiento hacia el objetivo" o "ritmo de cambio" que intentan abordar estos retos utilizando nuevos fondos, o incrementos presupuestarios para reequilibrar.
Cada año se destinan nuevos fondos a las "zonas ganadoras" y las "zonas perdedoras" ven protegidos sus presupuestos actuales. El problema de esta "nivelación" es que puede tardar literalmente una generación en resolver las desigualdades históricas.
Sistemas de atención integrados
Será interesante ver cómo evolucionan las cosas para el NHS en Inglaterra a medida que se establecen los nuevos Sistemas de Atención Integrada . La fórmula se utilizará esencialmente para asignar recursos a 42 sistemas de salud, dejándoles mucha discreción sobre cómo asignar los fondos a las localidades y los barrios.
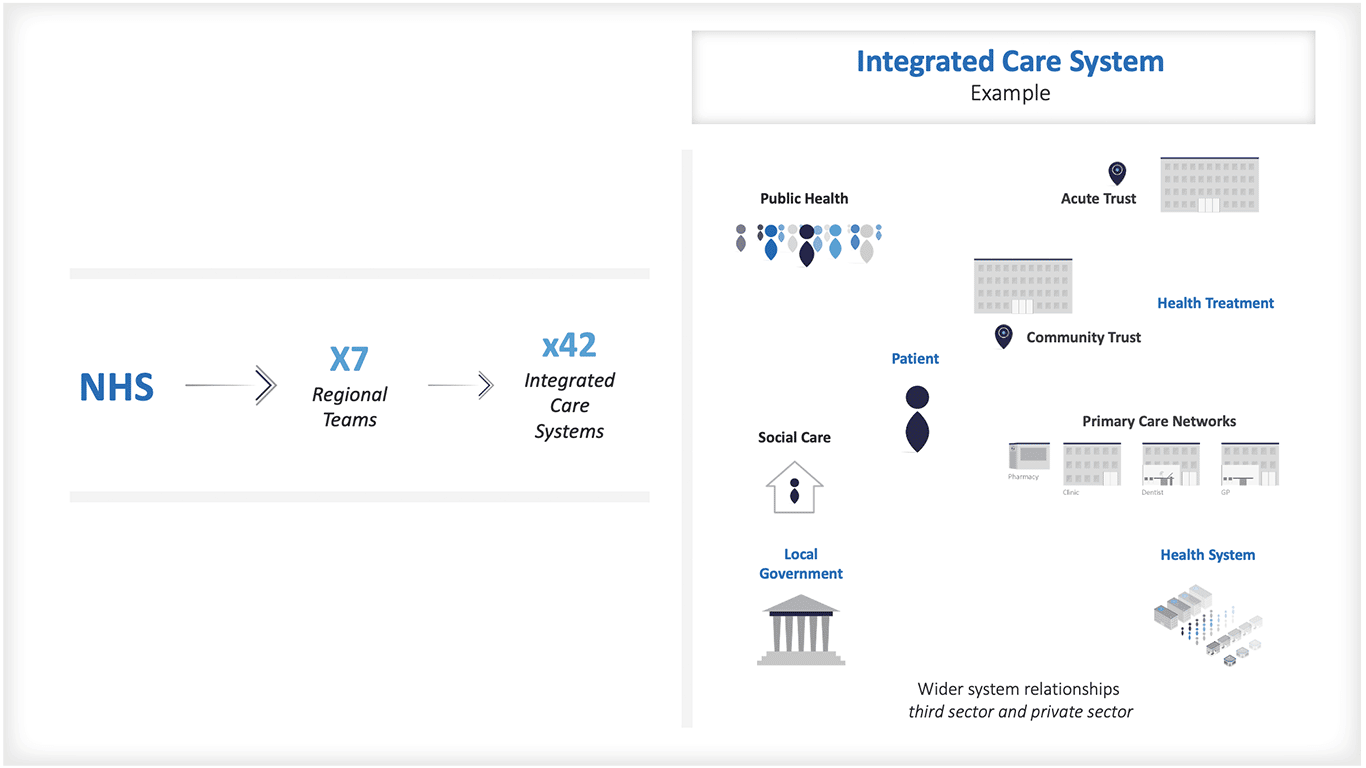
Es probable que los sistemas de atención integrada tengan que equilibrar las compras estratégicas, el desarrollo de capacidades y las iniciativas específicas para mejorar la salud de la población y reducir las desigualdades sanitarias. ¿Quizás el enfoque de la fórmula de financiación de las cuotas justas se limite en el futuro a las distribuciones regionales?
[1] https://www.economicsbydesign.com/the-economics-of-health-financing-how-much-is-enough/
[2] https://www.kingsfund.org.uk/sites/default/files/field/field_publication_file/improving-the-allocation-of-health-resources-in-england-kingsfund-apr13.pdf
[3] https://www.england.nhs.uk/publication/infographics-fair-shares-a-guide-to-nhs-allocations/
[4] https://www.economicsbydesign.com/economics-and-value-based-healthcare/






















