स्वास्थ्य वित्तपोषण
स्वास्थ्य वित्तपोषण सार्वभौमिक स्वास्थ्य कवरेज (यूएचसी) का एक महत्वपूर्ण समर्थक है। यह सुनिश्चित करता है कि लोग वित्तीय कठिनाई को झेले बिना स्वास्थ्य सेवाओं के लिए सार्वभौमिक कवरेज तक पहुंच सकते हैं।
स्वास्थ्य देखभाल प्रणाली के माध्यम से धन प्रवाह करने के कई अलग-अलग तरीके हैं, लेकिन सभी प्रणालियों में चार बुनियादी तत्व हैं:
वित्त पोषण और राजस्व स्रोत
यह तब होता है जब स्वास्थ्य देखभाल की जरूरतों के लिए भुगतान करने के लिए लोगों से धन इकट्ठा किया जाता है। यह सरकारी योगदान, करों, सामाजिक बीमा योगदान, निजी बीमा योगदान या परोपकारी योगदान के माध्यम से बड़े पैमाने पर किया जा सकता है। इसमें जरूरत पड़ने पर उपचार के लिए सीधे भुगतान करने वाले व्यक्तियों द्वारा आउट-ऑफ-पॉकेट भुगतान भी शामिल है।
जोखिम पूलिंग
पैमाने पर एकत्र किए गए धन को एक तरह से एक साथ पूल किया जा सकता है जो उन्हें अधिक कुशलतापूर्वक और प्रभावी ढंग से उपयोग करने की अनुमति देता है। इसका मतलब यह है कि स्वास्थ्य देखभाल की आवश्यकता के जोखिम लोगों के एक बड़े समूह के बीच साझा किए जाते हैं, जो लागत को कम रखने में मदद करता है। पूलिंग एक संपूर्ण स्वास्थ्य प्रणाली के लिए एक ही फंड, उप-राष्ट्रीय प्रणालियों के लिए क्षेत्रीय धन या विशिष्ट जनसंख्या समूहों के लिए कई फंडों के माध्यम से की जा सकती है।
रणनीतिक क्रय
पूल किए गए धन का उपयोग समूह के लिए स्वास्थ्य देखभाल सेवाओं को खरीदने के लिए किया जाता है। यह सीधे सरकार या निजी बीमा कंपनियों के माध्यम से किया जा सकता है। इसमें प्रदाताओं के साथ अनुबंध करना, कीमतें निर्धारित करना और यह सुनिश्चित करना शामिल है कि गुणवत्ता मानकों को पूरा किया जाए।
प्रदाता भुगतान मॉडल
प्रदाताओं (जैसे अस्पतालों और डॉक्टरों) को उनके द्वारा प्रदान की जाने वाली स्वास्थ्य देखभाल सेवाओं के लिए भुगतान करने की आवश्यकता होती है। यह विभिन्न प्रकार के मॉडल, कैपिटेशन, ब्लॉक फंडिंग, लाइन-आइटम फंडिंग, फीस-फॉर-सर्विस, केस-आधारित भुगतान, या कुछ या सभी के मिश्रण के माध्यम से किया जा सकता है। इसमें प्रदर्शन में सुधार के लिए प्रोत्साहन या पूर्व-सहमत परिणामों को प्राप्त करने पर सशर्त शामिल हो सकते हैं।
इस अर्थशास्त्र लेंस का ध्यान प्रदाता भुगतान मॉडल पर है।
प्रदाता भुगतान मॉडल क्या है?
एक प्रदाता भुगतान मॉडल यह है कि जनसंख्या स्वास्थ्य कार्यक्रमों, रोगी देखभाल और रोगी उपचार के वितरण के लिए प्रदाता द्वारा सामना की जाने वाली लागतों के लिए उचित और टिकाऊ मुआवजे के रूप में स्वास्थ्य देखभाल के भुगतानकर्ता से स्वास्थ्य सेवा प्रदाता को धन कैसे हस्तांतरित किया जाता है।
प्रदाता भुगतान मॉडल का उपयोग कई उद्देश्यों को प्राप्त करने के लिए किया जा सकता है जिनमें शामिल हैं:
- देखभाल तक पहुंच में सुधार
- स्वास्थ्य परिणामों में असमानताओं को कम करना
- साक्ष्य-आधारित देखभाल के वितरण का समर्थन करना
- प्रभावी और कुशल देखभाल के उपयोग को प्रोत्साहित करना
- देखभाल की गुणवत्ता में सुधार
- देखभाल में अनावश्यक भिन्नता को कम करना
- निवारक देखभाल और स्वास्थ्य संवर्धन को प्रोत्साहित करना
- समन्वित देखभाल के वितरण का समर्थन करना
- जनसंख्या स्वास्थ्य परिणामों में सुधार
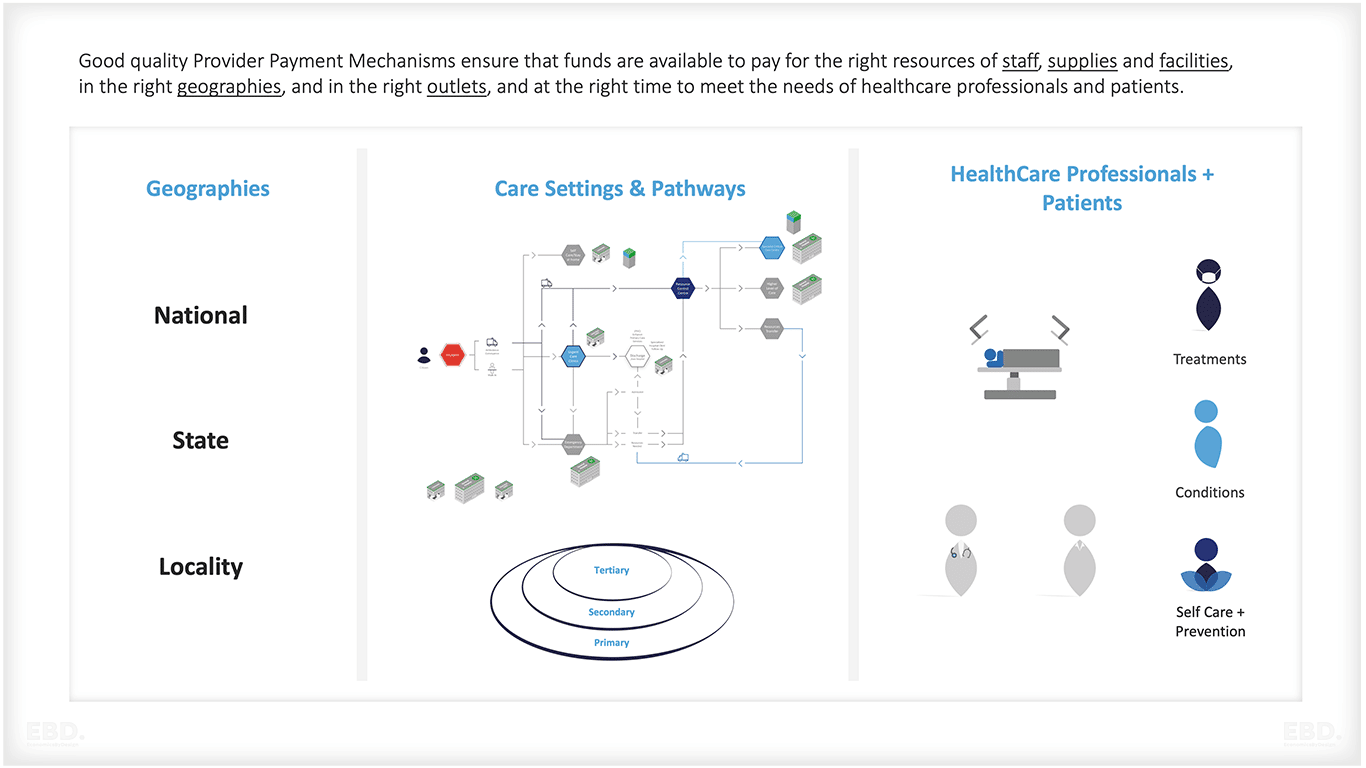
अच्छी गुणवत्ता प्रदाता भुगतान तंत्र यह सुनिश्चित करता है कि धन उनके स्रोत से उनके गंतव्य तक जल्दी से कुशलतापूर्वक और निष्पक्ष रूप से प्रवाहित होता है और प्रदाताओं को अपनी लागतों को पूरा करने और देरी या रुकावट के बिना सुरक्षित और प्रभावी सेवाएं प्रदान करने में सक्षम बनाता है।
प्रदाता भुगतान मॉडल के विभिन्न प्रकार क्या हैं?
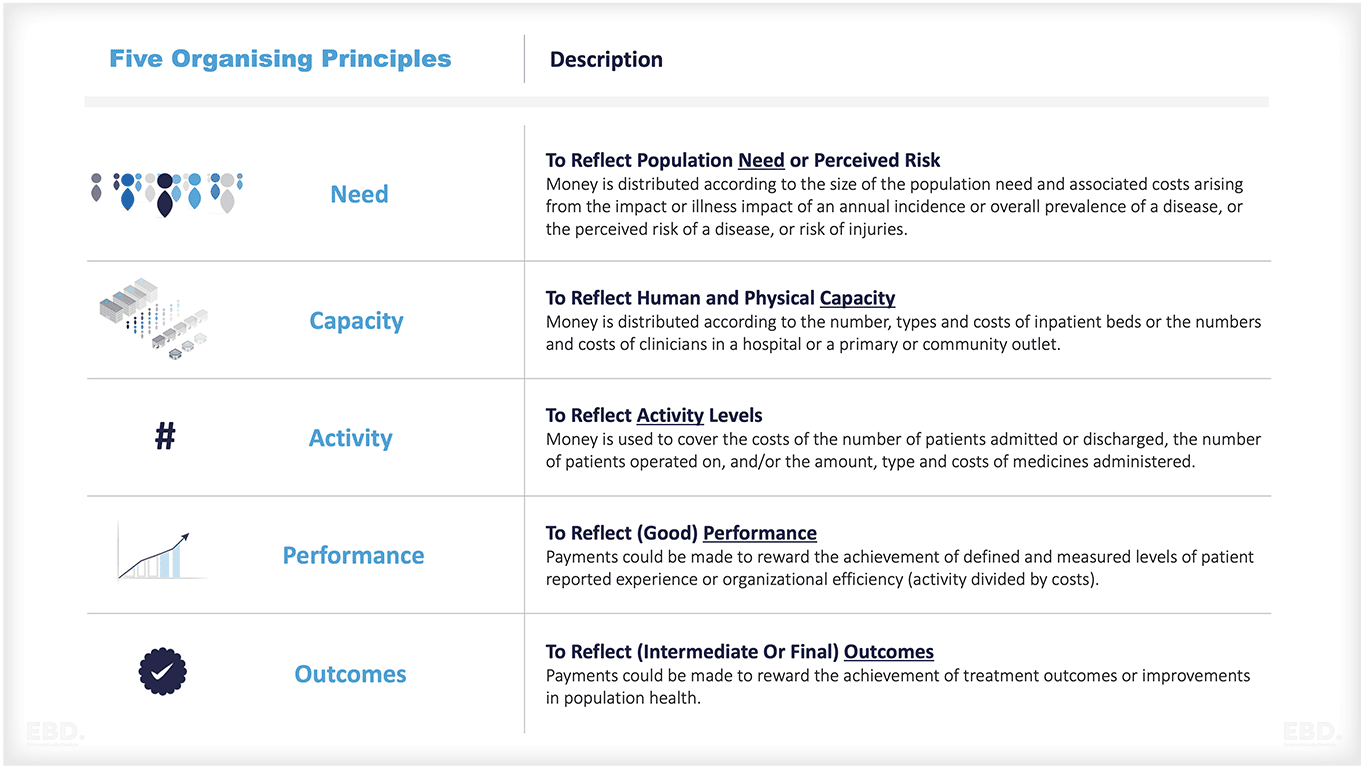
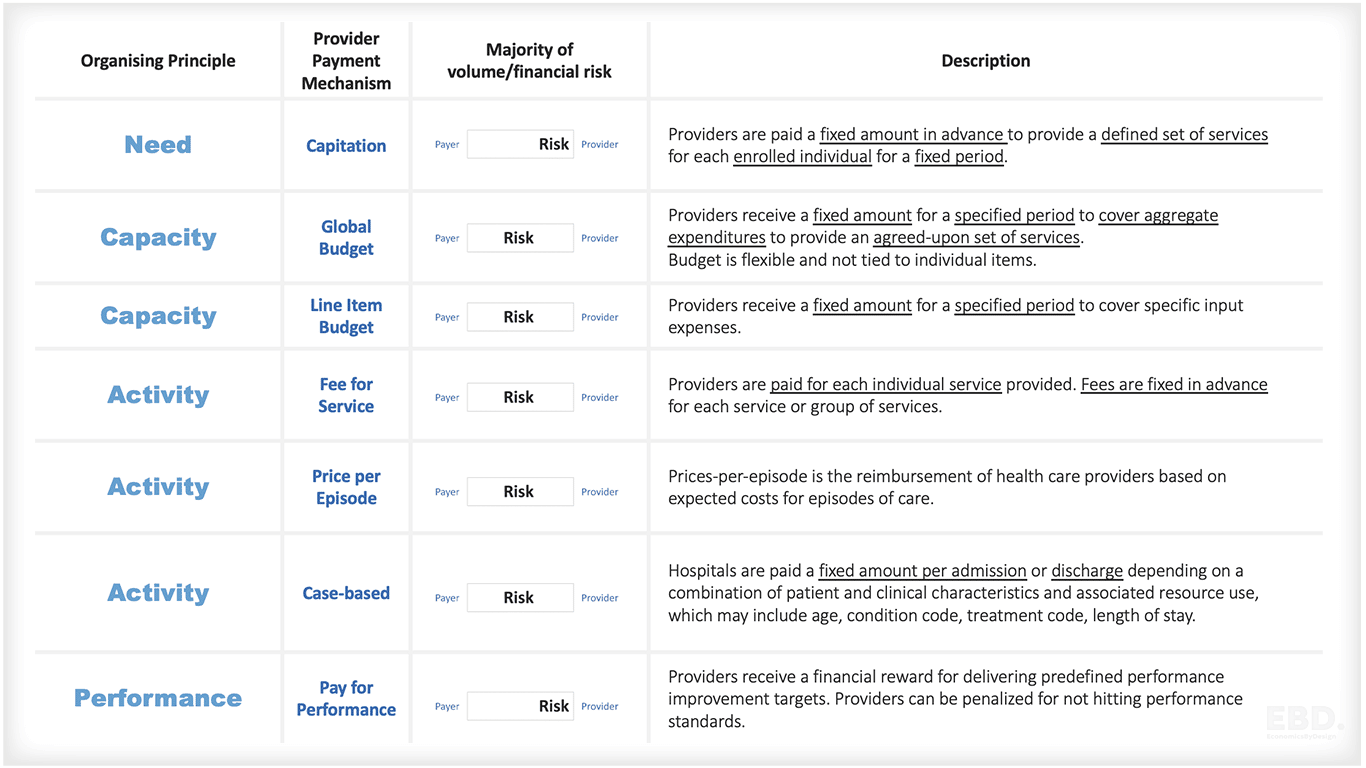
प्रदाता भुगतान मॉडल के लिए पांच प्रमुख आयोजन सिद्धांत हैं:
- ज़रूरत
- क्षमता
- गतिविधि
- प्रदर्शन
- परिणाम
ज़रूरत
यहां भुगतान मॉडल एक पूर्वनिर्धारित आबादी की स्वास्थ्य आवश्यकताओं को पूरा करने की लागत को दर्शाते हैं। इस सिद्धांत का उपयोग करके धन जनसंख्या के आकार के अनुसार वितरित किया जाता है, सापेक्ष आवश्यकता और संबंधित लागतों के लिए समायोजित किया जाता है।
इन मॉडलों का उपयोग पैसे को निर्देशित करने के लिए किया जाता है जहां इसकी सबसे अधिक आवश्यकता होती है, समान रूप से। आवश्यकता-आधारित प्रदाता भुगतान मॉडल को आम तौर पर अग्रिम भुगतान किया जाता है, संभावित रूप से पूर्वव्यापी समायोजन के साथ यदि जानकारी प्रकाश में आती है जो बदलती है कि आवंटन क्या होगा। जोखिम आम तौर पर प्रदाता द्वारा आयोजित किया जाता है जिसे अपने सभी संसाधनों को धन के लिफाफे के भीतर प्रबंधित करना होता है जिसे उन्हें आवंटित किया गया है।
इस प्रकार के प्रदाता भुगतान मॉडल का एक अच्छा उदाहरण कैपिटेशन है। कैपिटेशन एक प्रकार का प्रदाता भुगतान है जहां प्रदाताओं को प्रदान की गई सेवाओं की संख्या या प्रकार की परवाह किए बिना, उनके पैनल पर प्रति रोगी एक निश्चित राशि का भुगतान किया जाता है। इस मॉडल के पीछे विचार यह है कि यह प्रदाताओं को बीमार स्वास्थ्य को रोकने और कल्याण को बढ़ावा देने के लिए एक प्रोत्साहन देता है, क्योंकि उन्हें समान राशि का भुगतान किया जाएगा, भले ही वे जिन रोगियों की देखभाल कर रहे हैं वे स्वस्थ हैं या नहीं।
कैपिटेशन का उपयोग स्वास्थ्य सेवाओं के लिए बजट के तरीके के रूप में भी किया जा सकता है, क्योंकि यह प्रदाताओं को प्रत्येक वर्ष काम करने के लिए एक निर्धारित राशि देता है। यह लागत का प्रबंधन करने और यह सुनिश्चित करने में मदद कर सकता है कि प्रदाता अधिक खर्च नहीं कर रहे हैं।
हालांकि, कैपिटेशन से अंडरफंडिंग भी हो सकती है, क्योंकि प्रदाता अपने रोगियों की जरूरतों को पूरा करने में सक्षम नहीं हो सकते हैं यदि प्रति रोगी भुगतान की जाने वाली राशि देखभाल की लागत को कवर करने के लिए पर्याप्त नहीं है।
फिनलैंड, स्वीडन, नॉर्वे और इंग्लैंड सहित कई देशों में भुगतान मॉडल में कैपिटेशन का तत्व है। संयुक्त राज्य अमेरिका में मेडिकेयर और मेडिकेड सर्विसेज (सीएमएस) केंद्र एक राज्य के साथ अनुबंध करने के लिए कैपिटेड मॉडल का उपयोग करते हैं और व्यापक समन्वित देखभाल प्रदान करने की योजना बनाते हैं।
क्षमता
यह सिद्धांत मानव और शारीरिक क्षमता की आवश्यकता को प्रतिबिंबित करने के लिए डिज़ाइन किया गया है। यहां भौतिक सुविधाओं की संख्या, प्रकार और लागत जैसे कि इनपेशेंट बेड या थिएटर या अस्पताल या प्राथमिक या सामुदायिक सुविधा में चिकित्सकों और अन्य कर्मचारियों की संख्या और लागत के अनुसार पैसा वितरित किया जाता है।
क्षमता-आधारित प्रदाता भुगतान मॉडल तब उपयोगी होते हैं जब भुगतानकर्ता सेवाओं की एक श्रृंखला प्रदान करने के लिए सिस्टम की क्षमता बनाने या संरक्षित करने की तलाश में होते हैं। यह दृष्टिकोण नए और मौजूदा प्रदाताओं को वित्तीय सुरक्षा प्रदान कर सकता है और इसका उपयोग करना उचित है जहां क्षमता विकसित हो रही है और संभावित रूप से नाजुक है और सीधे उनकी क्षमता के लिए भुगतान करके उन प्रदाताओं को सुरक्षा प्रदान करना है।
भुगतान आम तौर पर आवश्यक क्षमता को सुरक्षित करने के लिए धन की पर्याप्तता के संदर्भ में प्रदाता और भुगतानकर्ता के बीच जोखिम के संतुलन के साथ संभावित आधार पर भुगतान किया जाता है।
क्षमता के लिए भुगतान करने के साथ सबसे बड़ी चुनौतियों में से एक उत्पादन में वृद्धि और सुधार को जुटाना है। बस कर्मचारियों या भौतिक बुनियादी ढांचे के लिए भुगतान करने से कम उपयोग और अक्षमता हो सकती है। प्रदर्शन और परिणामों में सुधार को प्रोत्साहित करना भी मुश्किल है।
क्षमता-आधारित भुगतान मॉडल के उदाहरणों में शामिल हैं:
वैश्विक बजट
एक वैश्विक बजट में, प्रदाता को समय की अवधि के लिए अपनी सभी लागतों को कवर करने के लिए एक निर्धारित राशि दी जाती है। यह एक वार्षिक बजट हो सकता है या यह 6 महीने जैसी छोटी अवधि के लिए हो सकता है। प्रदाता तब इस पैसे का उपयोग करने के लिए स्वतंत्र है क्योंकि वे फिट देखते हैं।
ब्लॉक अनुदान
एक ब्लॉक अनुदान एक वैश्विक बजट के समान है, लेकिन यह आमतौर पर एक विशिष्ट उद्देश्य के लिए होता है जैसे कि पूंजी निवेश की लागत को कवर करना या एक विशिष्ट प्रकार की सेवा के लिए भुगतान करना।
पंक्ति आइटम बजट
एक लाइन आइटम बजट वह जगह है जहां प्रदाता को उनके बजट पर प्रत्येक आइटम के लिए एक निर्धारित राशि दी जाती है। उदाहरण के लिए, उन्हें कर्मचारियों की लागत, किराए के लिए, बिजली आदि के लिए एक निर्धारित राशि दी जा सकती है। इस प्रकार का बजट अनम्य हो सकता है और प्रदाता की आवश्यकताओं में परिवर्तन होने पर परिवर्तन करना मुश्किल हो सकता है।
निम्न और मध्यम आय वाले देशों में सरकारें अक्सर इस प्रकार के भुगतान मॉडल का उपयोग करके अपने प्रदाताओं को भुगतान या निधि देती हैं।
गतिविधि
तीसरा आयोजन सिद्धांत गतिविधि है। यह सिद्धांत आवश्यक गतिविधि स्तरों के वितरण को प्रोत्साहित करने के लिए डिज़ाइन किया गया है। यहां पैसे का उपयोग अस्पताल से भर्ती या छुट्टी पाने वाले रोगियों की संख्या, ऑपरेशन किए गए रोगियों की संख्या, या प्रशासित दवाओं और वितरित उपचारों की लागत की मात्रा और प्रकार की लागत को कवर करने के लिए किया जाता है।
गतिविधि के आयोजन सिद्धांत के आधार पर प्रदाता भुगतान तंत्र उपयोगी होते हैं जब आप स्वास्थ्य सेवा आउटपुट में वृद्धि को प्रोत्साहित करने की कोशिश कर रहे होते हैं। यह तब उपयोगी होता है जब क्षमता काफी सुरक्षित होती है लेकिन यह अंडरपरफॉर्मिंग होती है, शायद इसका उपयोग बहुत प्रभावी ढंग से नहीं किया जा रहा है, और आप स्वास्थ्य प्रणाली के माध्यम से संसाधित होने वाली देखभाल की अधिक मात्रा को प्रोत्साहित करना चाहते हैं।
प्रदाता भुगतान तंत्र का उपयोग करने की चुनौतियों में से एक जो पूरी तरह से गतिविधि पर ध्यान केंद्रित करता है, वित्तीय बाधाओं का प्रबंधन कर रहा है। एक गतिविधि के लिए भुगतान करने से ओवरट्रीटमेंट और अनावश्यक हस्तक्षेप का खतरा हो सकता है। यह ओवरस्पेंडिंग का भी जोखिम उठाता है जिसका अर्थ है कि गतिविधि लक्ष्यों को पार करने पर वर्ष के अंत से पहले पैसा खत्म हो जाएगा।
गतिविधि-आधारित भुगतान मॉडल के उदाहरणों में शामिल हैं:
सेवा के लिए शुल्क
शुल्क-के-सेवा वह जगह है जहां प्रदाता को प्रत्येक सेवा के लिए एक निर्धारित शुल्क का भुगतान किया जाता है जो वे वितरित करते हैं। उदाहरण के लिए, उन्हें प्रत्येक रोगी के लिए शुल्क का भुगतान किया जा सकता है जो वे देखते हैं, या प्रत्येक ऑपरेशन के लिए जो वे करते हैं।
निदान से संबंधित समूह
निदान से संबंधित समूह (डीआरजी) वे हैं जहां प्रदाता को एक विशेष निदान के साथ प्रत्येक रोगी के लिए एक निर्धारित शुल्क का भुगतान किया जाता है। उदाहरण के लिए, उन्हें सर्दी वाले रोगी की तुलना में कैंसर रोगी के लिए अधिक शुल्क का भुगतान किया जा सकता है।
केस-मिक्स
केस मिक्स वह जगह है जहां प्रदाता को प्रत्येक प्रकार के मामले के लिए एक निर्धारित शुल्क का भुगतान किया जाता है जो वे इलाज करते हैं। उदाहरण के लिए, उन्हें चिकित्सा मामले की तुलना में दुर्घटना के मामले के लिए अधिक शुल्क का भुगतान किया जा सकता है।
गतिविधि-आधारित भुगतान मॉडल का उपयोग करने वाले देशों में शामिल हैं
- ऑस्ट्रेलिया
- कनाडा, फ्रांस
- जर्मनी
- इटली
- स्पेन
- युनाइटेड किंगडम
- संयुक्त राज्य।
प्रदर्शन
चौथा आयोजन सिद्धांत प्रदर्शन है। यह सिद्धांत प्रदर्शन में सुधार की आवश्यकता को प्रतिबिंबित करने के लिए डिज़ाइन किया गया है। रोगी-रिपोर्ट किए गए अनुभव या संगठनात्मक प्रभावशीलता या दक्षता के परिभाषित और मापा स्तरों की उपलब्धि को पुरस्कृत करने के लिए भुगतान किया जा सकता है।
ये उपयोगी हैं जहां आप अभ्यास को बदलने या सुधारने या सामरिक उद्देश्यों को प्राप्त करने की कोशिश कर रहे हैं जैसे कि प्रतीक्षा समय में कटौती, या सूचना प्रौद्योगिकी में निवेश। इसका उपयोग करना उचित है जहां क्षमता स्वयं सुरक्षित है, लेकिन सिस्टम उतना अच्छा प्रदर्शन नहीं कर सकता है जितना वह कर सकता है।
निष्पादन-आधारित भुगतान मॉडल का भुगतान समय पर या लक्ष्यों की प्राप्ति के समय के पास किया जाना चाहिए। जोखिम का संतुलन आमतौर पर प्रदर्शन लक्ष्यों के खिलाफ वितरित करने में विफलता के लिए प्रदाता द्वारा वहन किया जाता है।
इस प्रकार के भुगतान मॉडल विकृत प्रोत्साहन पैदा कर सकते हैं। ये ऐसे प्रोत्साहन हैं जो प्रदाताओं को गलत कार्रवाई करने के लिए प्रोत्साहित करते हैं। प्रदर्शन के लिए भुगतान के परिणामस्वरूप अच्छे रोगी देखभाल की कीमत पर कुछ औसत दर्जे के आउटपुट पर बहुत अधिक ध्यान केंद्रित किया जा सकता है। उदाहरण के लिए प्रतीक्षा सूचियों को कम करने के लिए सामान्य लक्ष्यों के परिणामस्वरूप तत्काल मामले बहुत लंबे समय तक प्रतीक्षा कर सकते हैं।
परिणाम
यहां उपचार के परिणामों की उपलब्धि या जनसंख्या स्वास्थ्य में सुधार को पुरस्कृत करने के लिए भुगतान किया जा सकता है।
परिणाम-आधारित भुगतान मॉडल का उपयोग केवल तभी किया जाना चाहिए जब आप सिस्टम को डिजाइन करने और परिवर्तन प्रदान करने और देखभाल की अग्रिम पंक्ति में परिवर्तन करने के लिए सशक्त बनाना चाहते हैं। वे जनसंख्या स्वास्थ्य में सुधार करने और उच्च गुणवत्ता वाले उपचार और देखभाल परिणामों को वितरित करने और नवाचार करने की प्रदाताओं की क्षमता में विश्वास रखने वाले भुगतानकर्ता पर भरोसा करते हैं।
ये भुगतान मॉडल आम तौर पर बहुत पूर्वव्यापी होते हैं, और जोखिम का संतुलन काफी हद तक प्रदाता द्वारा वहन किया जाता है। परिणाम उपायों को प्राप्त करने में विफलता के परिणामस्वरूप अपेक्षित वित्त पोषण स्तर से कम होगा। यह बदले में छोटे संगठनों की स्थिरता से समझौता करने का जोखिम उठाता है। परिणामों के लिए भुगतान करने के लिए प्रदाता को आबादी में जोखिमों को प्रबंधित करने या पूल करने के लिए पर्याप्त रूप से बड़ा होना चाहिए जहां जरूरतें व्यक्तिगत रूप से अनुमानित नहीं हैं। प्रदाता को आर्थिक रूप से सुरक्षित होने की भी आवश्यकता है।
मिश्रित भुगतान मॉडल
कई भुगतानकर्ता इन भुगतान मॉडलों के मिश्रण या मिश्रण का उपयोग करते हैं जो इस बात पर निर्भर करता है कि उनका उपयोग किस लिए किया जा रहा है और जिस समस्या को वे हल करने की कोशिश कर रहे हैं। जब भुगतान मॉडल मिश्रित होते हैं तो प्रणालीगत विकृत प्रोत्साहन से बचने के लिए देखभाल की आवश्यकता होती है। उदाहरण के लिए, यदि कैपिटेशन का उपयोग प्राथमिक देखभाल प्रदाताओं को भुगतान करने के लिए किया जाता है, जबकि गतिविधि भुगतान का उपयोग माध्यमिक देखभाल प्रदाताओं को भुगतान करने के लिए किया जाता है, तो यह प्राथमिक देखभाल प्रदाताओं के लिए माध्यमिक देखभाल को प्रभावी ढंग से देखभाल की लागत को स्थानांतरित करने के लिए एक प्रोत्साहन बनाता है।
माध्यमिक देखभाल प्रदाता रेफरल लेंगे क्योंकि उन्हें उनकी गतिविधि के स्तर के अनुसार भुगतान किया जाएगा। संयोजन में, इसके परिणामस्वरूप स्वास्थ्य सेवाओं का अधिक उपयोग होता है और भुगतानकर्ताओं की लागत बढ़ जाती है।
भुगतान मॉडल प्रोत्साहन
विभिन्न प्रदाता भुगतान मॉडल बनाने वाले प्रोत्साहनों पर सावधानीपूर्वक विचार करने की आवश्यकता है क्योंकि इनके परिणामस्वरूप अनपेक्षित परिणाम हो सकते हैं। एकल प्रदाता भुगतान मॉडल का उपयोग विकृत प्रोत्साहन पैदा करने का जोखिम उठाता है जो उप-इष्टतम देखभाल की ओर ले जाता है। इसलिए प्रदाता भुगतान मॉडल को वांछित सिस्टम-स्तरीय परिणामों को ध्यान में रखते हुए डिज़ाइन किया जाना चाहिए, और प्रत्येक मॉडल द्वारा बनाए गए संभावित विकृत प्रोत्साहनों को कम किया जाना चाहिए।
उदाहरण के लिए, यदि भुगतानकर्ता चाहता है कि प्रदाता गुणवत्ता और सुरक्षा पर ध्यान केंद्रित करें तो एक भुगतान मॉडल जो इन परिणामों के आसपास के लक्ष्यों को पूरा करने के लिए प्रदाताओं को पुरस्कृत करता है, प्रभावी होने की संभावना है। हालांकि, अगर भुगतानकर्ता चाहता है कि प्रदाता दक्षता पर ध्यान केंद्रित करें तो एक भुगतान मॉडल जो उन्हें लागत में कमी के आसपास के लक्ष्यों को पूरा करने के लिए पुरस्कृत करता है, अधिक प्रभावी होने की संभावना है।
यह भी ध्यान देने योग्य है कि प्रदाता भुगतान मॉडल एकमात्र तंत्र नहीं है जिसका उपयोग प्रदाता व्यवहार को प्रभावित करने के लिए किया जा सकता है। विनियमन और मान्यता जैसे अन्य तंत्रों का भी उपयोग किया जा सकता है।
महत्वपूर्ण बात यह है कि किसी भी प्रदाता भुगतान मॉडल को इस तरह से डिज़ाइन किया गया है जो विकृत प्रोत्साहनों को कम करते हुए वांछित सिस्टम-स्तरीय परिणामों को प्राप्त करता है।
मूल्य-आधारित भुगतान मॉडल
स्वास्थ्य देखभाल की गुणवत्ता और दक्षता में सुधार के तरीके के रूप में हाल के वर्षों में मूल्य-आधारित भुगतान मॉडल लोकप्रियता हासिल कर रहे हैं। इन मॉडलों को प्रदाताओं को उनके द्वारा प्रदान की जाने वाली देखभाल की मात्रा के बजाय उनके द्वारा वितरित मूल्य के आधार पर भुगतान करने के लिए डिज़ाइन किया गया है। इन मॉडलों के पीछे सोच यह है कि मूल्य के लिए भुगतान करने से प्रदाताओं को उच्च गुणवत्ता, लागत प्रभावी देखभाल देने पर ध्यान केंद्रित करने के लिए प्रोत्साहित किया जाएगा।
मूल्य-आधारित भुगतान मॉडल को आमतौर पर पारंपरिक प्रदाता भुगतान मॉडल की तुलना में गुणवत्ता और दक्षता को प्रोत्साहित करने में अधिक प्रभावी माना जाता है। ऐसा इसलिए है क्योंकि वे प्रदाता प्रदर्शन और भुगतान के बीच एक सीधा लिंक बनाते हैं।
मूल्य-आधारित भुगतान मॉडल की मुख्य आलोचना यह है कि वे डिजाइन और कार्यान्वयन के लिए जटिल हो सकते हैं। यह जटिलता वांछित परिणामों को प्राप्त करना मुश्किल बना सकती है और इसलिए इन मॉडलों को सावधानीपूर्वक डिजाइन करने की आवश्यकता है यदि वे सफल होना चाहते हैं।