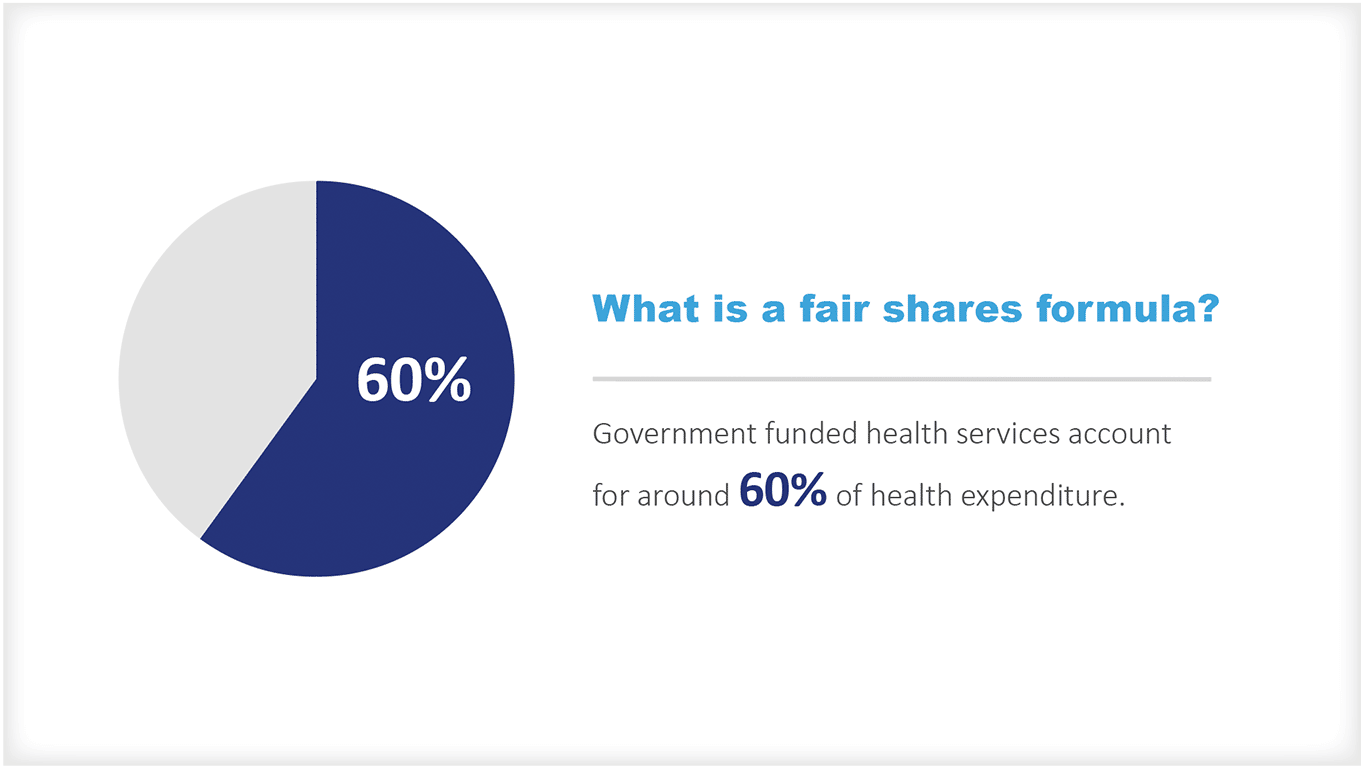
Qu'est-ce qu'une formule de partage équitable ?
Allocation des ressources
Les services de santé financés par le gouvernement représentent environ 60 % des dépenses de santé. [1]. L'un des grands défis auxquels sont confrontés les gouvernements est de savoir comment partager ces ressources entre les régions géographiques et les populations pour permettre un accès équitable aux services au niveau local.
L'un des premiers exemples de formule de "partage équitable" est celui utilisé par le NHS en Angleterre pour allouer des ressources aux autorités sanitaires régionales. Connue initialement sous le nom de formule Crossman [2]l'approche a été développée par un groupe de travail établi en 1975, connu sous le nom de Resource Allocation Working Party (RAWP).
La formule RAWP a été utilisée pour fixer des allocations de financement cibles basées sur l'égalité d'accès des populations aux services de santé pour ceux qui en ont le plus besoin. La formule était relativement rudimentaire mais représentait une amélioration considérable par rapport au financement historique qui l'avait précédée et qui montrait d'énormes disparités injustifiées dans le financement, favorisant particulièrement Londres.
À mes débuts au Trésor public, à la fin des années 1980, j'ai participé à la révision du RAWP. Cette révision a abouti à l'établissement d'une formule plus complexe qui a été successivement améliorée depuis lors.
Au fur et à mesure de son amélioration, au lieu d'être utilisé pour allouer des fonds à 14 régions, il a été développé pour permettre une approche de financement par capitation pour plus de 200 groupes de commissionnement locaux. L'approche de base est toujours utilisée aujourd'hui, malgré plusieurs révisions majeures. [3].
Efficacité allocative
D'un point de vue économique, il s'agit d'une question d'"efficacité allocative", c'est-à-dire d'assurer l'alignement géographique entre le besoin sous-jacent de services de santé et leur offre. [4].
Quels sont les principes de conception importants ?
Plusieurs principes de conception importants influencent ces formules :
- Le cadre de soins (par exemple, soins de santé primaires, services hospitaliers, services de santé communautaires, prévention, etc.)
- Les services financés (par exemple, maternité, santé mentale, services généraux de soins aigus).
- Les déterminants ou facteurs qui influenceront le besoin pour ces services (par exemple, la taille de la population, la démographie, la socio-économie, l'épidémiologie, etc.)
- Les déterminants des facteurs qui influencent la approvisionnement de ces services (par exemple, l'historique de la prestation de services, la politique opérationnelle locale (prévention vs traitement/réponse), les relations entre les parties prenantes intersectorielles (peu de services publics sont fournis dans le vide), et la prestation alternative (comme le secteur privé).
- L'influence de l'offre sur la demande perçue de services (par exemple, pour les localités qui concentrent leur politique opérationnelle sur la prévention, cela peut réduire le nombre de dossiers, ce qui sera perçu comme une preuve de la baisse de la demande, alors que les besoins sous-jacents n'ont peut-être pas changé du tout).
- Différences de coûts inévitables (par exemple, notamment en raison des conditions du marché du travail local).
- Les objectifs politiques stratégiques du gouvernement pour ces services et la nécessité d'encourager ou de décourager certaines pratiques. La priorité actuelle du NHS sur la réduction des listes d'attente en chirurgie en est un bon exemple.
- L'actualité, la fréquence et l'exactitude des données disponibles pour maintenir la formule à jour.
- La clarté et la transparence de la formule et les perceptions des "parts équitables".
- Allocations cibles au niveau de la localité par rapport aux allocations actuelles, distance par rapport à l'objectif.
- La stabilité des allocations cibles au fur et à mesure que les données sont mises à jour d'année en année.
- La politique couvrant le rythme de changement des allocations actuelles vers les allocations cibles.
Cela fait beaucoup de choses à prendre en compte. Il n'est donc pas surprenant qu'il y ait toujours un débat méthodologique sain sur ce qui doit être inclus et exclu, sur les données à utiliser et sur la manière de garantir que la formule est véritablement équitable. Il n'est pas non plus surprenant qu'il existe une armée d'économistes de la santé qui ont consacré leur carrière à ce défi.
Nivellement transversal ou nivellement vers le haut
L'un des plus grands défis d'une formule de "parts équitables" est l'implication qu'il faut déplacer l'argent d'une zone (la zone perdante) à une autre (la zone gagnante). C'est délicat d'un point de vue politique et stratégique.
La situation est délicate même si la zone perdante a des besoins relativement faibles mais était auparavant bien dotée en ressources et que la zone gagnante a des besoins relativement élevés, mais a historiquement connu de faibles niveaux de ressources. Cependant, c'est encore plus difficile si une zone dont les besoins sont élevés est également perdante.
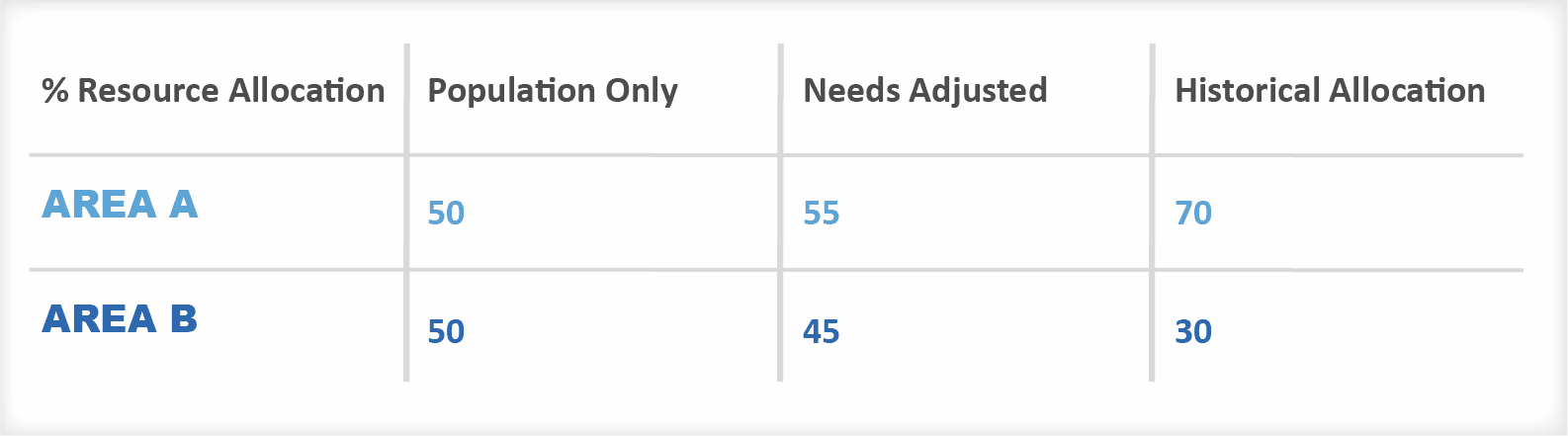
Pensez à la zone A par rapport à la zone B - la même taille en termes de population. Si nous supposons que la zone A est 10% plus nécessiteuse que la zone B, alors l'allocation basée sur les besoins donnerait à la zone A 55% des fonds disponibles.
Mais que se passe-t-il si la zone A a historiquement reçu 70 % du financement. L'efficacité allocative suggère que nous devrions retirer de l'argent à la zone A pour le donner à la zone B, même si cette dernière est moins nécessiteuse.
Les gouvernements adoptent souvent des politiques relatives au "mouvement vers l'objectif" ou au "rythme du changement", qui tentent de relever ces défis en utilisant de nouveaux financements ou des augmentations budgétaires pour rééquilibrer la situation.
Chaque année, de nouveaux fonds sont alloués aux "zones gagnantes" et les "zones perdantes" voient leur budget actuel protégé. Le problème de ce "nivellement par le haut" est qu'il faut littéralement une génération pour corriger les inégalités historiques.
Systèmes de soins intégrés
Il sera intéressant de voir comment les choses évoluent pour le NHS en Angleterre au fur et à mesure de la mise en place des nouveaux systèmes de soins intégrés . La formule servira essentiellement à allouer des ressources à 42 systèmes de santé, leur laissant une grande latitude dans la manière d'allouer les fonds aux localités et aux quartiers.
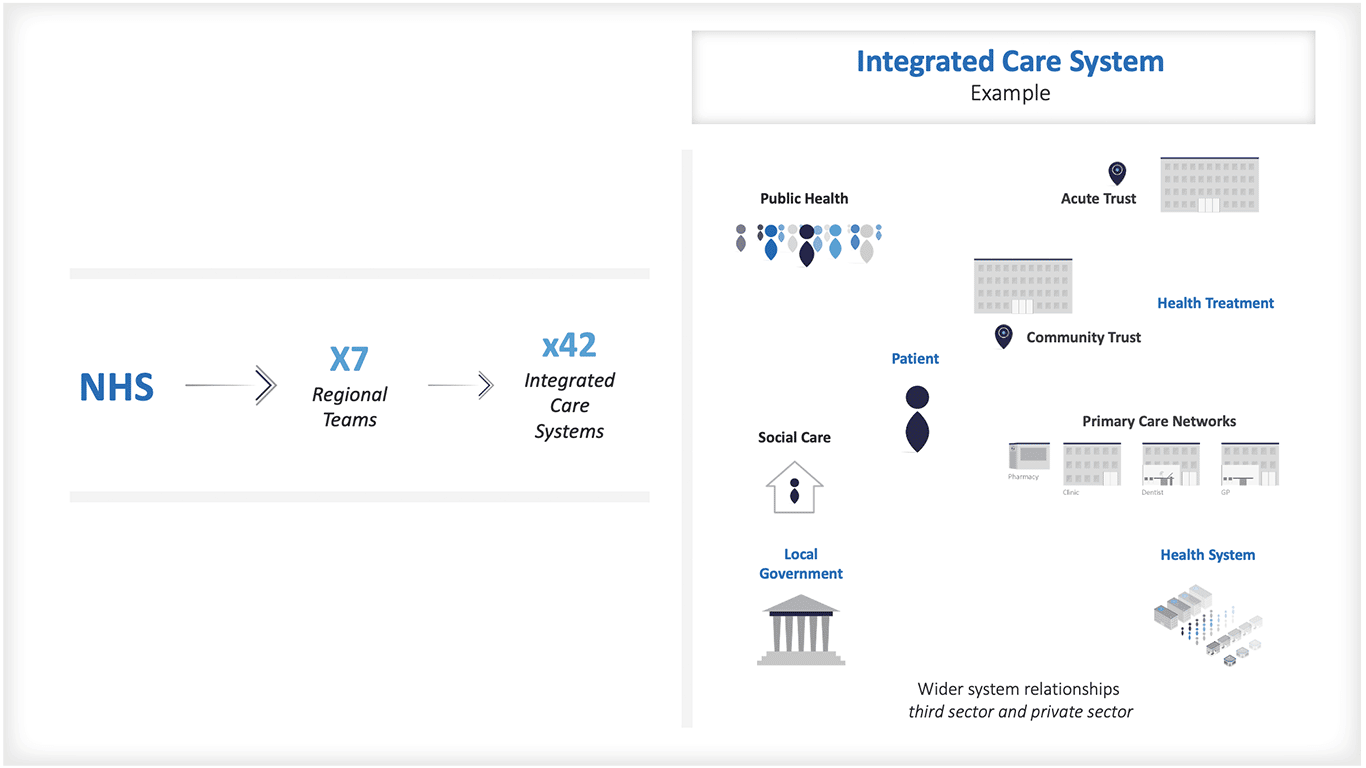
Il est probable que les systèmes de soins intégrés devront trouver un équilibre entre les achats stratégiques, le développement des capacités et les initiatives ciblées pour améliorer la santé de la population et réduire les inégalités en matière de santé. Peut-être que l'approche de la formule pour le financement des parts équitables sera à l'avenir limitée aux distributions régionales ?
[1] https://www.economicsbydesign.com/the-economics-of-health-financing-how-much-is-enough/
[2] https://www.kingsfund.org.uk/sites/default/files/field/field_publication_file/improving-the-allocation-of-health-resources-in-england-kingsfund-apr13.pdf
[3] https://www.england.nhs.uk/publication/infographics-fair-shares-a-guide-to-nhs-allocations/
[4] https://www.economicsbydesign.com/economics-and-value-based-healthcare/






















