医療従事者の種類
個人または集団を代表して医療サービスを購入する責任を負う者(例:公的または民間の医療保険会社または政府購買機関)は、医療提供者と契約する。
医療提供者は、医療サービスを提供する個人または組織であれば、誰でもなることができます。
医療従事者の種類は、大きく2つに分類されます:
個人のプラクティショナー:
自営業で独立して仕事をしている医療従事者です。例えば、GP、コンサルタント、歯科医、検眼医、薬剤師などです。
プロバイダー組織:
医療従事者を雇用または契約し、医療サービスを提供する組織である。例えば、病院、GP診療所、地域薬局、歯科診療所などです。
本稿では、ヘルスケアプロバイダーの所有構造の違い、さまざまなタイプのヘルスケアプロバイダーの例、そして統合・合併の主要なトレンドについて見ていきます。
ヘルスケアプロバイダーは誰のものか?
医療機関には、さまざまなタイプのオーナーシップモデルがあります。最も一般的な3つのオーナーシップモデルがあります:
パブリックセクタープロバイダー:
これらは、政府が所有・運営するプロバイダーです。
民間企業の「営利目的」のプロバイダー:
これらは、営利企業が所有・運営するプロバイダーです。
民間セクターの「非営利」プロバイダー:
営利を目的とせず、個人で所有・運営されているプロバイダーです。
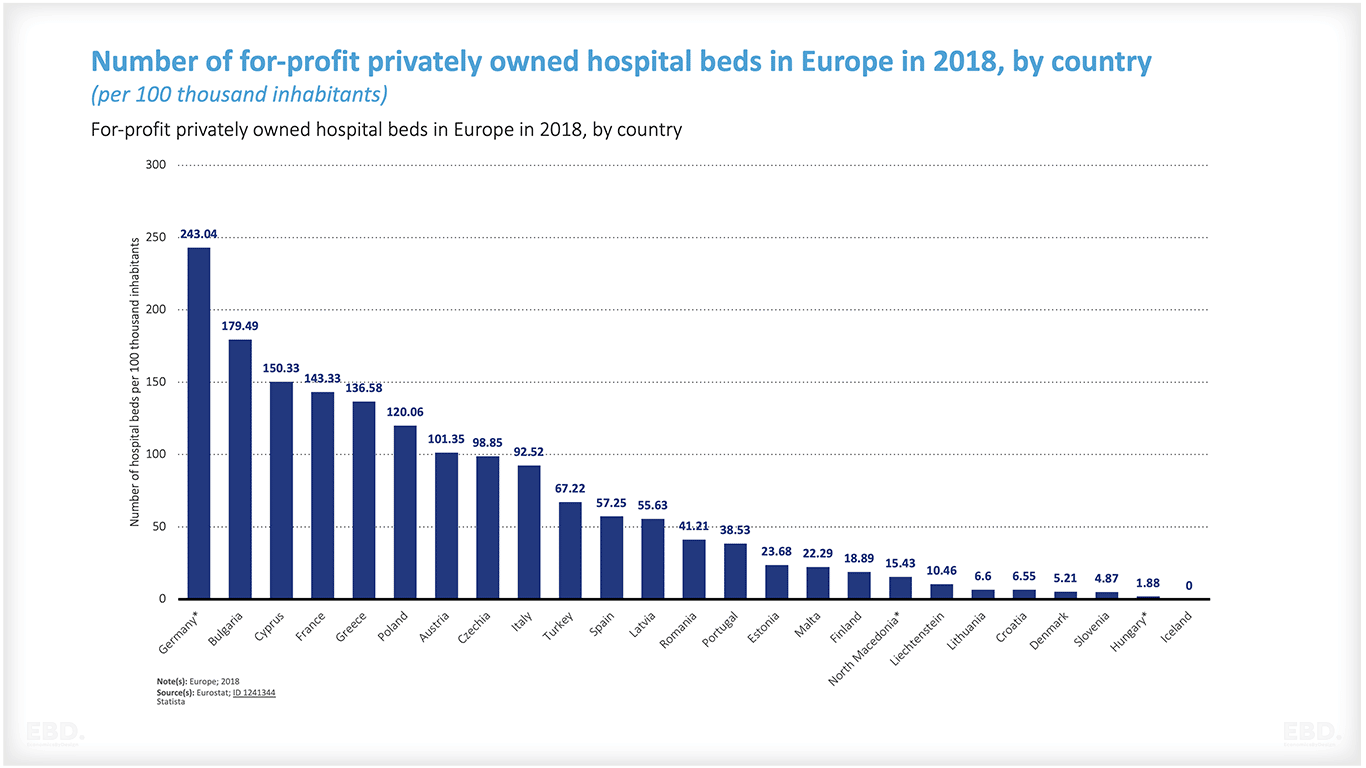
イギリスはOECDの中で最も公営の病院数が多く、オランダは公営の病院がない。
英国では、病院は国民保健サービス(NHS)と地方自治体のいずれかが所有しています。イングランドのNHSでは、約240の病院がNHS財団トラストによって所有されています。
NHSファウンデーショントラストは、民間企業と同じように運営される公共部門の組織です。他のNHS組織よりも自由度が高く、どのように組織し、サービスを提供するかを決定することができます。しかし、NHSの規則には従わなければなりません。
また、オランダの例では、すべての病院が私立であるが、株主(オーナー)への資金分配が認められていないため、基本的に非営利の事業者として運営されている。
公営のプロバイダーには、多くの利点と欠点があります。メリットとして認識されているものには、以下のようなものがあります:
- 通常、使用時に無料で使用できるため、ケアへのアクセスを向上させることができます。
- 彼らは政府に対して説明責任を負っており、透明性と品質を向上させることができます。
- 政府の政策変更に対応しやすくなる。
認識されているデメリットとしては、以下のようなものがあります:
- 消費者の需要の変化に対応しにくくなる可能性がある。
- 競争レベルが低いため、民間事業者よりも効率が悪い場合があります。
- 民間のプロバイダーよりも革新的でない場合もある。
民間企業「営利目的」のプロバイダー
OECDでは、民間が経営する「営利目的」の病院は、「財やサービスを生産する目的で設立された法人であり、その所有者に利益やその他の経済的利益をもたらすことができる病院」(OECD Health Statistics 2022)と定義しています。
民営のプロバイダーの例としては、イギリスのBupaや Nuffield Healthなどがあります。米国では、HCAヘルスケアなどの営利を目的とした病院チェーンが存在する。インドでは、最大の民間医療サービスプロバイダーであるApollo Hospitals Enterprise Ltd.があります。民間病院の割合が高い国には、チリ、コロンビア、コスタリカ、メキシコ、ペルーがあります。
プライマリーケアサービスは、いくつかの国で民間セクターによって提供されています。例えば、イギリスでは、多くのGPが民間企業が所有する診療所で働いています。オーストラリアでは、メディカルセンターと呼ばれる営利目的の一般診療所が存在します。
民間の営利目的でないプロバイダー
OECDでは、民間所有の「非営利」病院は、「商品やサービスを生産する目的で設立された法的または社会的事業体であり、その地位は、設立、管理または資金提供する単位(複数可)の収入源、利益、またはその他の財務上の利得となることを許可しない」と定義されています。(OECD Health Statistics 2022)。
OECDの統計(2020年)によると、韓国は人口100万人当たりの非営利病院の数が最も多いと報告されています。アメリカの有名な病院は非営利で、メイヨークリニック、クリーブランドクリニック、ジョンズホプキンスなどがある。
プロバイダーが「営利目的でない」と表現されているからといって、利益を上げていないとは限りません。比較的最近のHealth Affairs誌の調査では、患者サービスからの利益が最も高い上位10病院のうち7病院が「非営利」であったという結果が出ています。
医療従事者はどのように組織されているのか?
医療従事者がどのように組織化されるかについては、さまざまなモデルが存在します。
病院は独立した組織である場合もあれば、より大きなシステムの一部である場合もあります。例えば、英国では、ほとんどの病院がNHS財団トラストによって所有されており、NHSとは別の法人である。米国では、病院は、同じ組織が所有する複数の病院の集合体である病院システムの一部であることがあります。
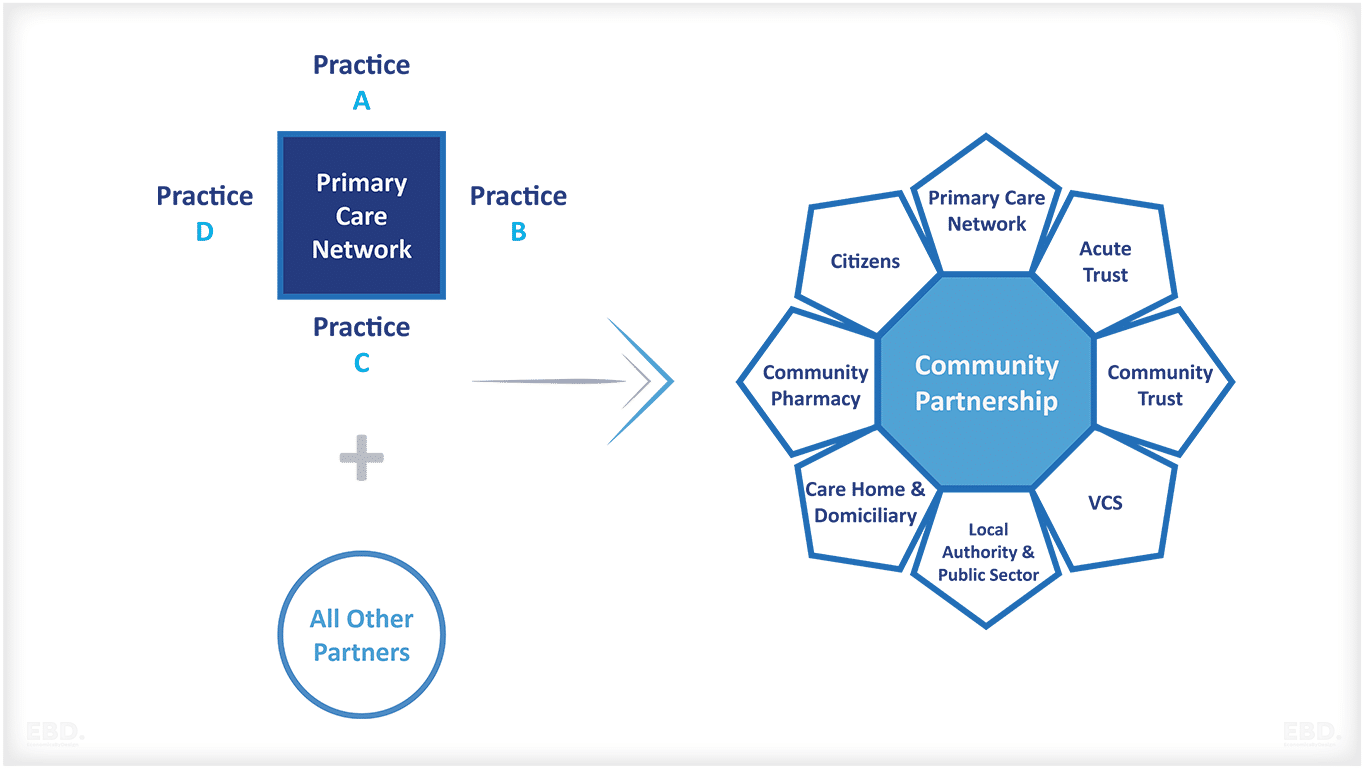
プライマリケア提供者は、独立した組織である場合もあれば、プライマリケアネットワーク(PCN)の一部である場合もある。PCNは、患者に統合ケアを提供するために協力する一般診療所のグループである(NHS England, 2020)。
一部の国では、プロバイダーは「プロバイダーグループ」に組織されています。これらは、「人口の健康ニーズに対して責任と説明責任を負う自律的な多職種組織」と定義されている(OECD, 2016)。プロバイダー・グループは、公的、私的、またはその両方の混合であることがあります。
ヘルスケアプロバイダーの種類とは?
医療機関には、カバーするサービス(水平統合)やケアレベル間の統合の度合い(垂直統合)の点で非常に多様性があります。ここでは、最も一般的なものをいくつか紹介します:
アカウンタブル・ケア・オーガニゼーション
説明可能なケア組織(ACO)は、米国で一般的なプロバイダーグループの一種である。ACOは、「メディケア患者に協調した質の高いケアを与えるために自発的に集まった医師、病院、その他の医療提供者のグループ」(Centers for Medicare and Medicaid Services, 2020)です。
統合デリバリーネットワーク
統合デリバリーネットワーク(IDN)も、米国で一般的なプロバイダー集団の一種である。IDNは「協調的で質の高いケアを提供するために力を合わせた病院、医師、その他のプロバイダーのグループ」である(American Hospital Association, 2020)。IDNには、公的なもの、私的なもの、あるいはその両方が混在しているものがある。米国最大のIDNの1つは、民間の非営利組織であるパートナーズ・ヘルスケアである。
外来手術センター
外来手術センター(ASC)は、外来手術を専門に行う医療機関の一種です。ASCは米国に多く、営利・非営利を問わない。
医師・病院組織
医師-病院組織(PHO)は、米国で一般的なプロバイダグループの一種である。PHOは「ケアの質と効率を向上させるために力を合わせた1つ以上の病院と医師のグループからなる組織」(American Hospital Association, 2020)である。
PHOには、公的なもの、私的なもの、あるいはその両方が混在しているものがある。米国最大のPHOの1つであるメイヨークリニックは、民間の非営利組織である。
患者中心の医療施設
患者中心の医療施設(PCMH)は、プライマリケアモデルの一種で、米国ではAffordable Care Act(2010年)以降一般的になり、世界的にも普及が進んでいる。PCMHの主な特徴は以下の通りです:
- チームによるケアへの取り組み
- ホールパーソン・フォーカス
- 総合的なケア
- コーディネート・ケア
- アクセシブルケア
プライマリーケアネットワーク
プライマリーケアネットワーク(PCN)は、英国で一般的なプロバイダーグループの一種である。PCNは「患者のために統合されたケアを提供するために協力する一般診療所のグループ」(NHS England, 2020)である。
イギリスはOECDの中で最も公営の病院数が多く、オランダは公営の病院がない。
英国では、病院は国民保健サービス(NHS)と地方自治体のいずれかが所有しています。イングランドのNHSでは、約240の病院がNHS財団トラストによって所有されています。
NHSファウンデーショントラストは、民間企業と同じように運営される公共部門の組織です。他のNHS組織よりも自由度が高く、どのように組織し、サービスを提供するかを決定することができます。しかし、NHSの規則には従わなければなりません。
また、オランダの例では、すべての病院が私立であるが、株主(オーナー)への資金分配が認められていないため、基本的に非営利の事業者として運営されている。
公営のプロバイダーには、多くの利点と欠点があります。メリットとして認識されているものには、以下のようなものがあります:
- 通常、使用時に無料で使用できるため、ケアへのアクセスを向上させることができます。
- 彼らは政府に対して説明責任を負っており、透明性と品質を向上させることができます。
- 政府の政策変更に対応しやすくなる。
認識されているデメリットとしては、以下のようなものがあります:
- 消費者の需要の変化に対応しにくくなる可能性がある。
- 競争レベルが低いため、民間事業者よりも効率が悪い場合があります。
- 民間のプロバイダーよりも革新的でない場合もある。
民間企業「営利目的」のプロバイダー
OECDでは、民間が経営する「営利目的」の病院は、「財やサービスを生産する目的で設立された法人であり、その所有者に利益やその他の経済的利益をもたらすことができる病院」(OECD Health Statistics 2022)と定義しています。
民営のプロバイダーの例としては、イギリスのBupaや Nuffield Healthなどがあります。米国では、HCAヘルスケアなどの営利を目的とした病院チェーンが存在する。インドでは、最大の民間医療サービスプロバイダーであるApollo Hospitals Enterprise Ltd.があります。民間病院の割合が高い国には、チリ、コロンビア、コスタリカ、メキシコ、ペルーがあります。
プライマリーケアサービスは、いくつかの国で民間セクターによって提供されています。例えば、イギリスでは、多くのGPが民間企業が所有する診療所で働いています。オーストラリアでは、メディカルセンターと呼ばれる営利目的の一般診療所が存在します。
民間の営利目的でないプロバイダー
OECDでは、民間所有の「非営利」病院は、「商品やサービスを生産する目的で設立された法的または社会的事業体であり、その地位は、設立、管理または資金提供する単位(複数可)の収入源、利益、またはその他の財務上の利得となることを許可しない」と定義されています。(OECD Health Statistics 2022)。
OECDの統計(2020年)によると、韓国は人口100万人当たりの非営利病院の数が最も多いと報告されています。アメリカの有名な病院は非営利で、メイヨークリニック、クリーブランドクリニック、ジョンズホプキンスなどがある。
プロバイダーが「営利目的でない」と表現されているからといって、利益を上げていないとは限りません。比較的最近のHealth Affairs誌の調査では、患者サービスからの利益が最も高い上位10病院のうち7病院が「非営利」であったという結果が出ています。
医療従事者はどのように組織されているのか?
医療従事者がどのように組織化されるかについては、さまざまなモデルが存在します。
病院は独立した組織である場合もあれば、より大きなシステムの一部である場合もあります。例えば、英国では、ほとんどの病院がNHS財団トラストによって所有されており、NHSとは別の法人である。米国では、病院は、同じ組織が所有する複数の病院の集合体である病院システムの一部であることがあります。
プライマリケア提供者は、独立した組織である場合もあれば、プライマリケアネットワーク(PCN)の一部である場合もある。PCNは、患者に統合ケアを提供するために協力する一般診療所のグループである(NHS England, 2020)。
一部の国では、プロバイダーは「プロバイダーグループ」に組織されています。これらは、「人口の健康ニーズに対して責任と説明責任を負う自律的な多職種組織」と定義されている(OECD, 2016)。プロバイダー・グループは、公的、私的、またはその両方の混合であることがあります。
ヘルスケアプロバイダーの種類とは?
医療機関には、カバーするサービス(水平統合)やケアレベル間の統合の度合い(垂直統合)の点で非常に多様性があります。ここでは、最も一般的なものをいくつか紹介します:
アカウンタブル・ケア・オーガニゼーション
説明可能なケア組織(ACO)は、米国で一般的なプロバイダーグループの一種である。ACOは、「メディケア患者に協調した質の高いケアを与えるために自発的に集まった医師、病院、その他の医療提供者のグループ」(Centers for Medicare and Medicaid Services, 2020)です。
統合デリバリーネットワーク
統合デリバリーネットワーク(IDN)も、米国で一般的なプロバイダー集団の一種である。IDNは「協調的で質の高いケアを提供するために力を合わせた病院、医師、その他のプロバイダーのグループ」である(American Hospital Association, 2020)。IDNには、公的なもの、私的なもの、あるいはその両方が混在しているものがある。米国最大のIDNの1つは、民間の非営利組織であるパートナーズ・ヘルスケアである。
外来手術センター
外来手術センター(ASC)は、外来手術を専門に行う医療機関の一種です。ASCは米国に多く、営利・非営利を問わない。
医師・病院組織
医師-病院組織(PHO)は、米国で一般的なプロバイダグループの一種である。PHOは「ケアの質と効率を向上させるために力を合わせた1つ以上の病院と医師のグループからなる組織」(American Hospital Association, 2020)である。
PHOには、公的なもの、私的なもの、あるいはその両方が混在しているものがある。米国最大のPHOの1つであるメイヨークリニックは、民間の非営利組織である。
患者中心の医療施設
患者中心の医療施設(PCMH)は、プライマリケアモデルの一種で、米国ではAffordable Care Act(2010年)以降一般的になり、世界的にも普及が進んでいる。PCMHの主な特徴は以下の通りです:
- チームによるケアへの取り組み
- ホールパーソン・フォーカス
- 総合的なケア
- コーディネート・ケア
- アクセシブルケア
プライマリーケアネットワーク
プライマリーケアネットワーク(PCN)は、英国で一般的なプロバイダーグループの一種である。PCNは「患者のために統合されたケアを提供するために協力する一般診療所のグループ」(NHS England, 2020)である。
NHS財団トラスト
NHS財団トラスト(NFT)は、NHSの病院およびまたは地域医療サービスを提供するイングランドのプロバイダーの一種である。NFTは「自律的で公的な責任を負う組織」であり、「NHS内で運営され、政府の日常的な管理から自由である」(NHS Foundation Trusts, 2020)。NHS財団トラストは、多くの場合、複数の病院や地域の施設にまたがって運営されています。
アカデミック・ヘルス・サイエンス・センター
アカデミック・ヘルス・サイエンス・センター(AHSC)は、米国、英国、カナダで一般的なプロバイダーの一種である。AHSCは、「患者ケアの質を向上させ、医学教育と訓練を進め、画期的な研究を行うために力を合わせた大学や教育病院」(Association of American Medical Colleges, 2020)です。
軍用病院
これは軍が運営する病院で、軍隊のメンバーとその家族にケアを提供するものです。軍病院は世界中の多くの国で見られます。
プロバイダー統合に向けた動向
近年、ヘルスケア分野では、統合化の動きが進んでいます。つまり、プロバイダー・グループの数が増え、その規模も大きくなっている。このような統合の理由としては
- 医療の質を向上させるために
- コスト削減のために
- 効率を上げるために
- ケアへのアクセスを向上させるために
プロバイダーグループが規模や範囲を拡大する方法を模索しているため、統合の傾向は今後も続くと思われます。
プロバイダー組織と統合ケア
プロバイダーが協力して統合ケアを提供するために、戦略的購買を利用する傾向が強まっています。プロバイダーが対応した例としては、アカウンタブル・ケア・オーガニゼーション、統合デリバリー・ネットワークの設立、プライマリー・ケアの開業医が病院システムと連携・提携する傾向が強まっていることなどが挙げられます。
また、医療購買と医療提供の一体化が進んでいます。以下はその例です:
マネージド・ケア・オーガニゼーション
マネージドケア組織(MCO)は、加入者のグループに医療サービスを提供するプロバイダーグループの一種である。MCOは米国では一般的で、営利・非営利を問わない。MCOは、保険基金と医療サービス提供者の間の接点で働くことが一般的であるため、インテグレーターと呼ばれることもある。
ヘルスメンテナンスオーガニゼーション
健康維持組織(HMO)は、特定のタイプの管理ケア組織である。彼らは、固定価格で集団にケアを提供するという原則に基づいて活動している。
最初の HMO は、1929 年に米国で設立されたロス・ルーズ・メディカル・グループである。国際的な例として、イスラエルでは地域ごとにHMOがあり、全住民は少なくとも1つに登録しなければならない。その他の例としては、フィリピンやナイジェリアがある。
HMOにはさまざまな運営モデルがあり、スタッフを雇用してケアを提供する、自営業者や医療専門家のグループと契約してケアを提供する、あるいはプロバイダーのネットワークと契約してケアを確保することができる。
ヘルスケアプロバイダーはどのように経済価値を向上させることができるのか?
医療サービスの提供は、医療システムの中核をなす機能です。したがって、医療提供者は、資源を効果的かつ効率的に使用し、価値を提供するために、大きな役割を担っています:
- 質の向上と医療成果の改善により
- サービスを安全に提供し、患者さんが正しい治療を正しい時間に受け、感染症などの健康リスクにさらされないようにすること。
- コストコントロールにより
- 生産性を高め、資源を効率的に活用することで
- 医療へのアクセスを改善することで
戦略的購買とプロバイダー支払いモデルは、システム全体として価値に基づくケアを提供できるように、プロバイダーが価値を高めることを支援し、奨励することができます。
参考文献
米国医科大学協会(Association of American Medical Colleges.(2020).アカデミック・ヘルス・サイエンス・センター
NHS England.(2019).統合ケアパートナーシップ:STP と ICS のための概要とガイダンス。
ロス,J.M.,&ルース,W.H.(1929).新しいタイプの医療行為:病院を持たないグループ診療。New England Journal of Medicine, 201(17), 788-793.
米国保健社会福祉省。(n.d.).HMO とは何か?
Wolters Kluwer.(2018).ヘルスケア産業における統合:推進要因、利益、課題。






















