
医療費助成
医療財政は、ユニバーサル・ヘルス・カバレッジ(UHC)を実現する重要な手段です。それは、人々が経済的な苦境に陥ることなく、必要な保健サービスの普遍的な補償を利用できることを保証するものです。
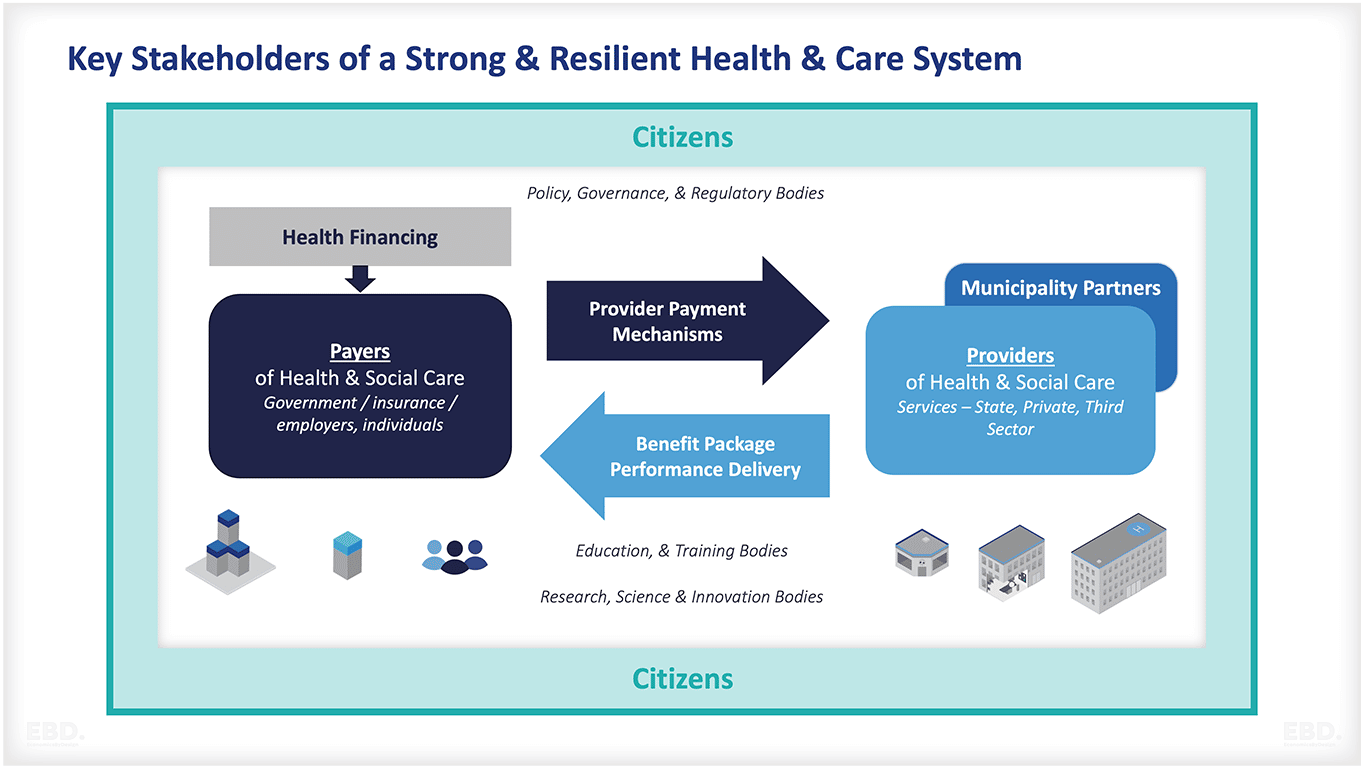
医療システムにはさまざまな資金の流れ方がありますが、どのシステムも基本的には4つの要素を備えています:
財務および収入源
これは、ヘルスケアに必要な費用を支払うために、人々から資金を集めることである。これは、政府からの拠出金、税金、社会保険料、民間保険料、慈善事業による拠出金などを通じて大規模に行われることがあります。また、治療が必要なときに、個人が直接治療費を支払う自己負担も含まれます。
リスクプーリング
規模で集めた資金は、より効率的かつ効果的に使用できるようにプールすることができます。つまり、医療を必要とするリスクをより多くの人々で共有することで、コストを抑えることができるのです。プーリングは、医療システム全体を対象とした単一の基金、サブナショナルなシステムを対象とした地域基金、あるいは特定の人口集団を対象とした複数の基金を通じて行うことができます。
戦略的な購買活動
プールされた資金は、グループのための医療サービスを購入するために使用されます。これは、政府が直接行う場合と、民間の保険会社を通じて行う場合があります。これには、プロバイダーとの契約、価格の設定、品質基準の遵守が含まれる。
プロバイダーペイメントモデル
医療提供者(病院や医師など)には、提供する医療サービスに対する報酬が必要である。これは、様々なモデル、人頭分担金、ブロックファンディング、ラインアイテムファンディング、フィーフォースサービス、ケースベースペイメント、またはいくつかまたはすべての混合によって行うことができます。また、パフォーマンスを向上させるためのインセンティブや、事前に合意された成果の達成を条件とすることも可能である。
この経済学のレンズの焦点は、戦略的な購買と調達にあります。
戦略的購買とは?
"購買は、公的および私的な医療提供者が提供する医療サービスに対して、プールされた資金を配分することを指す、医療財政の中核的機能である。" WHO、2019年
購買は、ユニバーサル・ヘルス・カバレッジ(UHC)を達成する上で重要な機能である。これは、保健システムの資金調達から得られる収入、これらの資金のプール、およびサービスの提供と引き換えに異なる支払いメカニズムを使用するプロバイダーへの資金の流れの間のリンクである。
購買とは、どのようなサービス(医療給付)を購入し、それに対して何を(どのように)支払うか、どのプロバイダーと契約し、どのような品質と成果を期待できるかを決定することです。
従来、医療サービスの購入は主に取引であり、政府機関や保険会社など、ある集団のためにサービスを購入する責任を負う者は、質を守りながらコストをコントロールすることに重点を置いていました。
UHCのための購入には、発想の転換が必要です。コストだけに注目するのではなく、より幅広い医療システムの目標との関連で価値を達成することに重点を置くのです。
健康システムの目標
それぞれの国には、その国特有の状況、優先順位、ニーズによって、独自の保健システムの目標があります。しかし、いくつかの広範な目標は、ほとんどの医療システムに共通するものである:
- 集団の健康アウトカムを改善する
- 健康アウトカムにおける格差の是正
- 患者・消費者体験の向上
- プロバイダー/クリニシャンの経験値を向上させる
近年、国際的にトリプル・エイムやクアドラプル・エイムという目標が採用されています:
トリプルエッジ
トリプル・エイムとは、Berwickら(2008)が開発し、米国のInstitute for Healthcare Improvementが採用した、集団の健康状態の改善、患者のケアの経験(質と満足度を含む)の向上、一人当たりの医療費の削減を目指す枠組みである。
クアドラプルエイム
quadruple aimは、triple aimと同様の枠組みで、患者さんのケア体験の向上、集団の健康状態の改善、一人当たりの医療費の削減、医療提供者の体験と満足度の向上を目的としています。
バリュー・ベース・パーチェス
バリューベース購買(VBP)とは、達成された臨床的および非臨床的なアウトカムと、それらのアウトカムを生み出すためのコストを考慮した医療サービスの購買アプローチである。
つまり、ある医療介入がそのコストに対してどれだけの「価値」を提供するかを見る方法である。価値ベースの医療」、「価値ベースの保険設計」、「アウトカムベースの購買」とも呼ばれることがある。
VBPの主要な構成要素は以下の通りです:
- 患者、家族、地域社会にとって重要なアウトカムを定義し、測定する;
- プロバイダーは、単にサービスを提供するだけでなく、結果を出すことで報酬を得ることができる;
- ケアコーディネーションと継続性を向上させるために、プロバイダーが協力することを奨励する;
- 意思決定をサポートするために、情報をよりよく活用すること。
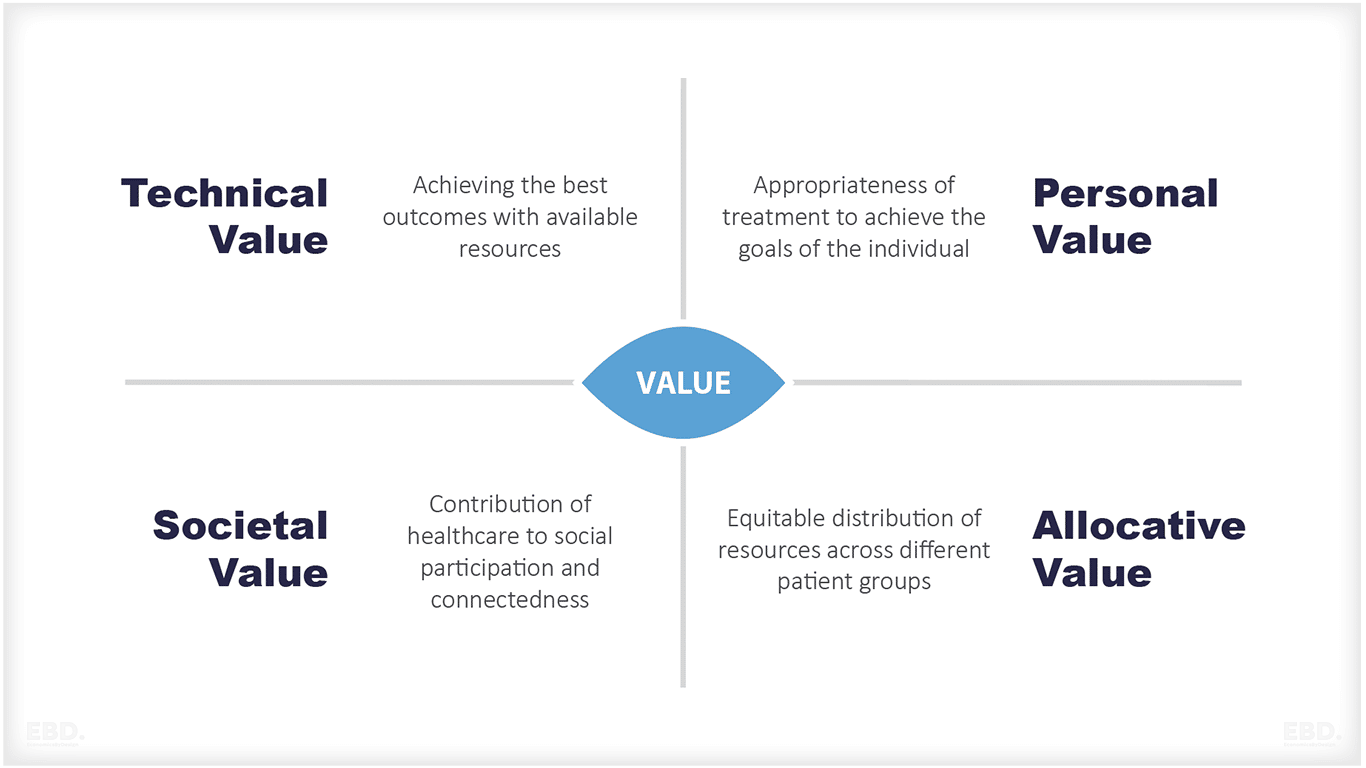
バリューベース・ヘルスケア
欧州委員会の専門家委員 会は、これをさらに一歩進めて、4つの重要な価値の柱を提唱しています:
- 患者の個人的な目標(パーソナルバリュー)を達成するために、適切なケアを行う、
- 利用可能な資源で可能な限り最高の結果を達成すること(技術的価値)、
- すべての患者群に公平な資源配分を行い(配分的価値)、かつ
- 医療が社会参加やつながりに貢献すること(社会的価値)。
UHCのための戦略的購買には、これらの要素をすべて考慮し、異なる医療サービスが相互に関連し、効果的に統合される必要性を説明するシステムアプローチを採用した効果的な購買システムが必要です。
UHCのための戦略的購買の指針となるべき重要な原則がある:
国民保健の優先事項との整合性
購入の決定は、その国の健康上の優先事項全般と一致させる必要があります。これは、疾病負担、医療従事者のニーズ、公平性への配慮などの要素を考慮することを意味する。
長期的な計画
戦略的購買では、人口のニーズを満たすために適切な医療サービスの組み合わせを確実に調達するための長期的な計画が必要です。これには、将来の健康ニーズや予測される疾病パターンの変化に対する計画も含まれます。
また、購買決定は、集団における健康と疾病の要因についての理解に基づいて行われるべきである。これには、教育、住居、栄養などの健康の社会的決定要因も含まれる。例えば、子どもの健康を改善するための学校保健プログラムへの投資や、健康の社会的決定要因に対処するための地域密着型サービスの調達などが挙げられます。
プロバイダーのパフォーマンス
購入の決定は、プロバイダーの実績の評価に基づいて行われるべきである。これには、ケアの質、費用対効果、患者満足度などの要素を考慮することが含まれる。
戦略的購買では、多くの場合、基準が満たされていることを確認するために、何らかの形でプロバイダーの認定や認証が必要です。これには、独立した検査やプロバイダーのパフォーマンスの監視も含まれるはずである。例えば、国際共同委員会 (JCI)による病院の認定や、ニュージーランドのHealthCERTなどがある。
データの利用
データは、購入の意思決定に活用されるべきであり、リアルタイムのデータを使用してニーズを評価し、サービス提供のギャップを特定することに重点が置かれる。また、データは、プロバイダーのパフォーマンスを監視し、購買決定が健康上の結果に与える影響を評価するために使用することができる。
購買の意思決定にデータが活用されている例としては、以下のようなものがあります:
ペイヤー請求データ
これは、患者さんに提供され、保険者から支払われる医療サービスに関するデータです。ケアのパターン、サービス提供のギャップ、質の向上が必要な領域を特定するために使用することができます。
プロバイダーのパフォーマンスデータ
これは、医療提供者が提供するケアの質に関するデータです。プロバイダーのパフォーマンスを評価し、品質向上のための領域を特定し、プロバイダーを比較するために使用することができます。
患者満足度データ
これは、患者さんのケアに関する経験に関するデータです。患者さんの満足度の評価、品質向上のための領域の特定、プロバイダーの比較などに利用することができます。
ヘルスアウトカムデータ
これは、集団の健康状態に関するデータです。購買決定が健康上の成果に与える影響を評価し、改善が必要な分野を特定するために使用することができます。
エビデンスの活用
購入の決定は、入手可能な最善のエビデンスに基づくべきである。これには、臨床的なエビデンスと経済的なエビデンスの両方が含まれる。臨床ガイドラインの使用は、購入決定が利用可能な最良のエビデンスに基づくことを保証するのに役立つ。
医療技術評価(HTA)は、意思決定においてエビデンスがどのように活用されるかのもう一つの例です。HTAでは、医療技術の臨床的・経済的エビデンスを評価し、購入の意思決定に役立てます。よく知られた例としては、英国のNational Institute of Health and Care Excellence(NICE)があり、ケアパスや臨床的に有効な医療技術の使用に関するガイダンスを提供しています。
ステークホルダーのエンゲージメント
UHCのための戦略的な購買には、すべての関連するステークホルダーの関与が必要です。これには、臨床医、管理職、政策立案者、一般市民が含まれます。すべてのステークホルダーの参加は、購買の決定が透明で説明責任のある方法で行われることを保証するために重要である。また、すべてのステークホルダーがUHCにおける戦略的購買の役割について明確に理解することも重要です。
購買決定は、患者さんや一般市民のニーズや好みに基づいて行われる必要があります。これは、フォーカスグループ、患者調査、市民陪審などの患者・市民参画(PPI)手法の利用によって行うことができる。PPIは、購買決定が住民のニーズに対応した方法で行われるようにするのに役立ちます。
バリュー・フォー・マネー
購入の決定は、さまざまな健康介入の費用対効果を考慮する必要がある。これは、異なる選択肢のコストと健康上の成果の両方を考慮することを意味する。費用対効果分析は、異なる選択肢の費用と健康上の成果を比較する体系的な方法を提供することで、購入の意思決定に情報を提供するのに役立つ。例えば、NICEが行っているように、新薬や医療技術の使用に関する意思決定に費用対効果分析が活用されています。同様の例は欧州全域に存在し、世界的にも増えてきています。
エクイティ
購入の決定は、公平性への影響を考慮すべきである。これは、異なる介入策が異なる人口集団にどのような影響を与えるかを考慮することを意味する。例えば、ある種の介入策は、高リスクのグループを対象とした方が、健康格差の是正に効果的である場合がある。
品質へのインセンティブを与える
購入の取り決めは、アウトカムを改善し、質の高いケアを提供するプロバイダーに報いることに重点を置き、質の向上にインセンティブを与えるべきである。
コンペティションを育てる
適切な場合には、コストを下げ、品質を向上させるために、プロバイダー間の競争が促進されるべきである。これは、入札プロセスやその他のメカニズムを利用することによって行うことができる。
戦略的購買を実施している国
中低所得国(LMICs)では、保健アウトカムを改善するための戦略的購買はまだ初期段階にある。各国は、どのようにすれば購買決定を国の保健上の優先事項と一致させ、より戦略的なアプローチに移行できるかを模索し始めている。ガーナ、ケニア、ルワンダ、タンザニア、ウガンダなどである。
高位中所得国(UMICs)では、戦略的購買がより定着しており、この分野で大きく前進した国がいくつかある。ブラジル、メキシコ、タイなどである。
高所得国(HICs)では、健康上の成果を改善するための戦略的購買の利用が確立されている。オーストラリア、カナダ、イングランド、スコットランド、ドイツ、オランダ、アイルランド、米国などである。
戦略的購買のガバナンス上の課題とは?
多くの国では、医療制度に携わる多くの購買機関が存在する。国や地方の政府機関、社会保険団体、民間保険会社、あるいはドナー機関などである。これらの機関は、その目標やインセンティブが異なることが多く、これら複数の購買機関を横断して調整することはほとんど不可能である。
WHOは、戦略的購買に必要な9つのガバナンスを定めています。これらは以下の通りです:
1.保健省、監督機関、購入者の購買に関する明確で一貫性のある意思決定ルール
2.購入者に戦略的な方向性を与え、戦略的に行動するための公益的な使命と明確な目的。
3.購入者が目標達成のために戦略的に行動するために、能力に見合った十分な自律性と権限を有すること。
4.効果的な監視
5.包括的で有意義なステークホルダーの参加
6.透明性を支える首尾一貫した複数のアカウンタビリティライン
7.堅実で信頼できる予算制約
8.業務を指導する適切な能力および業績インセンティブに基づく購買機関の長の選任
9.購入者の資金の管理・運用に係るコンプライアンスルール
また、複数のアクターが関わっている場合、説明責任の希薄化からくるリスクも多くあります。
購入者と提供者の大切な関係性
結局のところ、医療購入者と医療提供者の関係は、システムが健康状態の改善を達成するために効果的であるかどうかを決定する上で極めて重要である。ここで重要なのは、医療提供者が単に多くのケアを提供するのではなく、質の高いケアを提供することで報われるように、インセンティブを調整することである。
医療サービス調達
医療サービスの購入を担当する政府機関や保険会社は、医療提供者を特定し、契約する必要があります。 プロバイダーと契約するプロセスは調達と呼ばれ、合意した内容は契約と呼ばれる。
調達という言葉は、購買と同じように使われることがありますが、両者には違いがあります。購買は商品やサービスを購入する行為を指し、調達は商品やサービスを獲得するプロセスを指します。
調達と契約に関する取り決めは、購入者が政府または公的資金を使用する公的セクターの一部であるかどうか、また、提供者が独立した組織であるかどうかによって異なる。
公共部門では、調達は通常、米国の連邦調達規則や 欧州連合の公共調達規則など、公共契約法によって管理されています。これらは、機関と業者間の契約に関するプロセスや規制を定めています。調達法は、政府機関が公正で透明なプロセスに従って契約を結ぶことを保証するために存在します。また、この法律は、競争を促進し、納税者の利益を保護し、汚職のリスクを軽減することを目的としています。
調達の種類はどのようなものがあるのでしょうか?
調達には様々な種類がありますが、一般的な例としては以下のようなものがあります:
オープン・プロキュアメント
競争入札とも呼ばれる公開調達は、最も一般的な調達のタイプです。このプロセスでは、ベンダーは契約機関に封印された入札を提出し、契約機関は最低入札額のベンダーに契約を授与する。
限定調達
限定調達は、調達する商品またはサービスを提供できるベンダーが数社しかない場合に使用されます。この場合、契約機関は、公開入札を行うのではなく、ベンダーと直接交渉することを選択することができます。
直接購入
直接購入は、契約機関が物品またはサービスを迅速に調達する必要があり、それらを提供できるベンダーが1社しかない場合に使用されます。この場合、契約機関は、入札プロセスを回避し、ベンダーから直接商品またはサービスを購入することを選択することができます。
調達には、コスト、品質、納期など、さまざまな要素を考慮する必要があります。どのような調達を行うかは、多くの場合、これらの要因に依存することになります。
調達基準値とは何ですか?
調達基準値とは、正式な入札プロセスを経ずに調達できる物品、サービス、または工事の金額について、政府またはその他の組織が設定する金銭的な制限のことです。例えば、欧州連合(EU)では、物品・サービスの調達基準額は140,000ユーロ、公共工事契約の調達基準額は5,382,000ユーロとなっています。
調達基準額は、国や組織によって異なります。通常、契約金額に基づいて設定されるが、調達される物品またはサービスの種類に基づいて設定される場合もある。
医療システムのサプライチェーンとは?
サプライチェーンとは、医療を提供するために必要な商品やサービスの調達、流通、利用に関わる組織や活動のネットワークのことを指します。サプライチェーンは、商品やサービスの製造業者に始まり、それらを受け取る患者さんに終わります。
その間にあるのは、サプライヤー、ディストリビューター、卸売業者、小売業者、その他さまざまな組織である。組織と活動のグローバル・ネットワークである。配送の遅れ、供給物資の不足、価格の変動など、さまざまなリスクにさらされている。多くの場合、サプライチェーンに沿った医療サービス提供者は、医療サービスを提供するために認定を受ける必要があり、規制や検査の対象となる。
この文脈では、サービスプロバイダーも調達する。医療サービス提供者は、供給品や重要なインフラから最良の価値を得るために、自らの「購買力」を利用することができる。彼らはしばしば独自の調達部門を持ち、公的部門に説明責任がある場合、しばしば同じ調達規則や閾値を遵守しなければならない。
英国など、医療提供者の大半が公営である国では、医療サービス提供者が調達する一般的に使用される医療用品の一部は、購入者が交渉する国家価格が適用されます。これは、医薬品や医療機器に適用されることが多い。
中低所得国の主な課題のひとつは、調達システムが十分に整備されていないことが多いことです。これは汚職や非効率につながる可能性があります。さらに、調達部門の能力不足がこれらの問題をさらに助長する可能性があります。その結果、これらの国の購買担当者は、商品やサービスを調達する際に、最高のコストパフォーマンスを得ることが困難な場合が多いのです。
効果的な調達システムがもたらす経済効果とは?
効果的な調達システムがもたらす経済的影響はいくつかあります。一つの影響は、物品及びサービスが効率的に調達されるようになることである。これは、購入者だけでなく、患者や納税者にとっても大きな節約になる。
また、商品やサービスが倫理的かつ持続可能な形で調達されるようになることも、影響のひとつです。これは、雇用やビジネスチャンスの創出、環境保護につながります。






















