レベルオブケアとは
必須医療給付は、医療システム内のさまざまなレベルで提供することができます。
医療レベルは、問題の深刻度、医師が扱う健康状態の種類、および医師が実践する専門性を表しています。
今回は、医療システムの各レベルとその関係性について見ていきます。
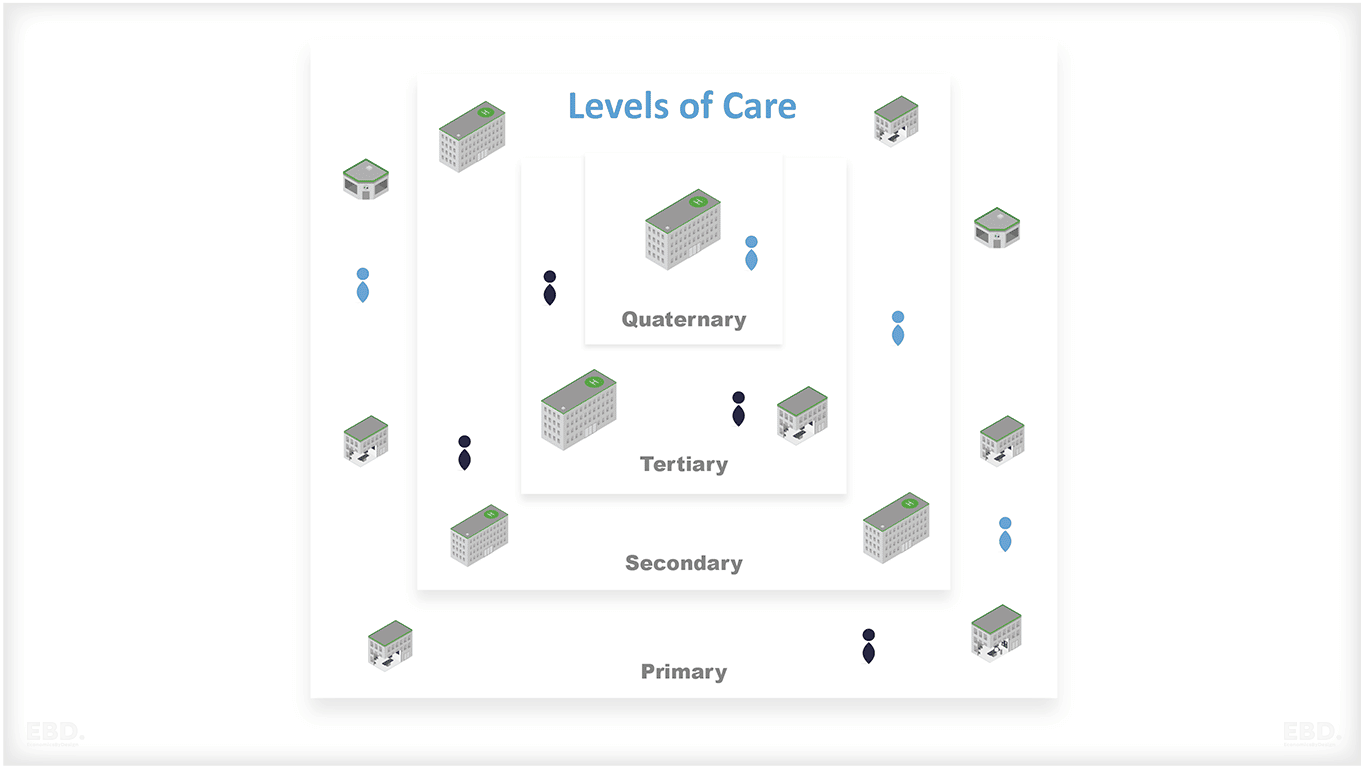
医療システムの主な4つのケアレベル
ほとんどすべての医療システムにおいて、地域または国の医療システムにはさまざまなタイプのプロバイダーがあり、それぞれが独自のサービスや専門性を持っています。
異なるタイプのプロバイダーは、通常、医療システム内の異なるケアレベルに対応しています。一般的に、これらは4つの主要なカテゴリーに分類することができる:
1.プライマリーケア
2.セカンダリーケア
3.三次医療
4.クオータナリーケア
この記事では、異なるタイプのプロバイダーが関与するケアレベルと、どのような状況で異なるケアレベルが必要になるかについて説明します。
プライマリーケアとは?
プライマリーケアとは、患者さんが健康上の問題を抱えたときに、最初に医療機関と接することです。
プライマリーケアとプライマリーヘルスケアの違いとは?
プライマリーケアは、プライマリーヘルスケア(PHC)と混同しないように、人の健康に影響を与えるすべての要因に目を向ける、より総合的な健康へのアプローチです。これには、安全な水や衛生設備へのアクセス、食糧安全保障、教育、住宅などが含まれます。
世界保健機関(WHO)によると、プライマリーヘルスケアには 3つの要素があるとされています:
- 生涯を通じて人々の健康ニーズに応える統合された医療サービス
- 多部門にわたる政策と行動を通じて、より広範な健康の決定要因に対処する。
- 個人、家族、地域社会が自らの健康を管理できるように力を与える。
プライマリーケアは、PHCの重要な要素です。
プライマリーケアを提供するのは誰か?
ほとんどの場合、プライマリケアは一般医(GP)によって提供されますが、場合によっては、ナースプラクティショナー、医師アソシエイト、薬剤師など、他の医療専門家によって提供されることもあります。
一般開業医(GP)は、一般的な健康問題に幅広く対処できるよう訓練されています。また、患者さんが専門医や他のレベルのケアに紹介される必要がある場合、それを認識する訓練も受けています。多くの医療システムでは、GPは医療システムの他の部分への「フロントドア」となっています。
総合診療医は、しばしばファミリープラクティショナーとして知られています。これは、赤ちゃんや子どもから大人、高齢者まで、家族全体のケアを提供する役割を担っているためでもあります。
プライマリーケアではどのようなサービスが提供されるのですか?
プライマリーケアサービスは、以下の通りです:
- 健康増進と疾病予防
- 健康教育
- 急性・慢性疾患の診断と治療
- 慢性疾患の管理
- リハビリテーション
- 緩和ケア(Palliative care
- 複雑な健康上のニーズを持つ患者へのケアコーディネート
プライマリーケアはどのように組織化されているのか?
プライマリーケアの組織化にはいくつかの異なるモデルがあり、医療システム、地域、関係するプライマリーケア実践者のタイプなどの要因によって異なります。
プライマリーケアを組織化するための主なモデルは以下の通りです:
ソロ・プラクティス
GPが1人で作業している
パートナーシップ
2つ以上のGPが施設やスタッフを共有する
グループプラクティス
1つの外科で複数のGPが連携して診療を行う。
ヘルスセンター
施設やスタッフを共有する診療所グループで、看護師、コミュニティワーカー、薬剤師など他の医療専門家がいることが多い。
ネットワーク
他の医療・福祉サービスとともに、地理的な範囲内で協力し合う診療所のグループです。
イングランドでは、近年、プライマリーケアネットワーク(PCN)が統合ケアシステムの一部となっています。プライマリ・ケア・ネットワークとは、一般診療所が他の地域の医療・介護サービスと協力し、地域住民の健康と福祉を向上させるためのグループである。
PCNはNHS長期計画の一環としてイングランドで導入され、統合ケアシステム(ICS)をどのように構築していくかの重要な要素となっています。
多くの医療システムでは、患者はプライマリ・ケア診療所に登録し、その診療所からケアを受けることができる。患者さんが登録するプライマリ・ケア診療所を選択できる場合もあれば、患者さんの所在地に基づいて診療所が割り当てられる場合もあります。
エンロールメントは、しばしばエンパネルメントと呼ばれます。また、患者さんは、例えばセクシャルヘルスなど、最初にGPを受診しなくても、プライマリケアサービスを自己紹介することができる場合があります。
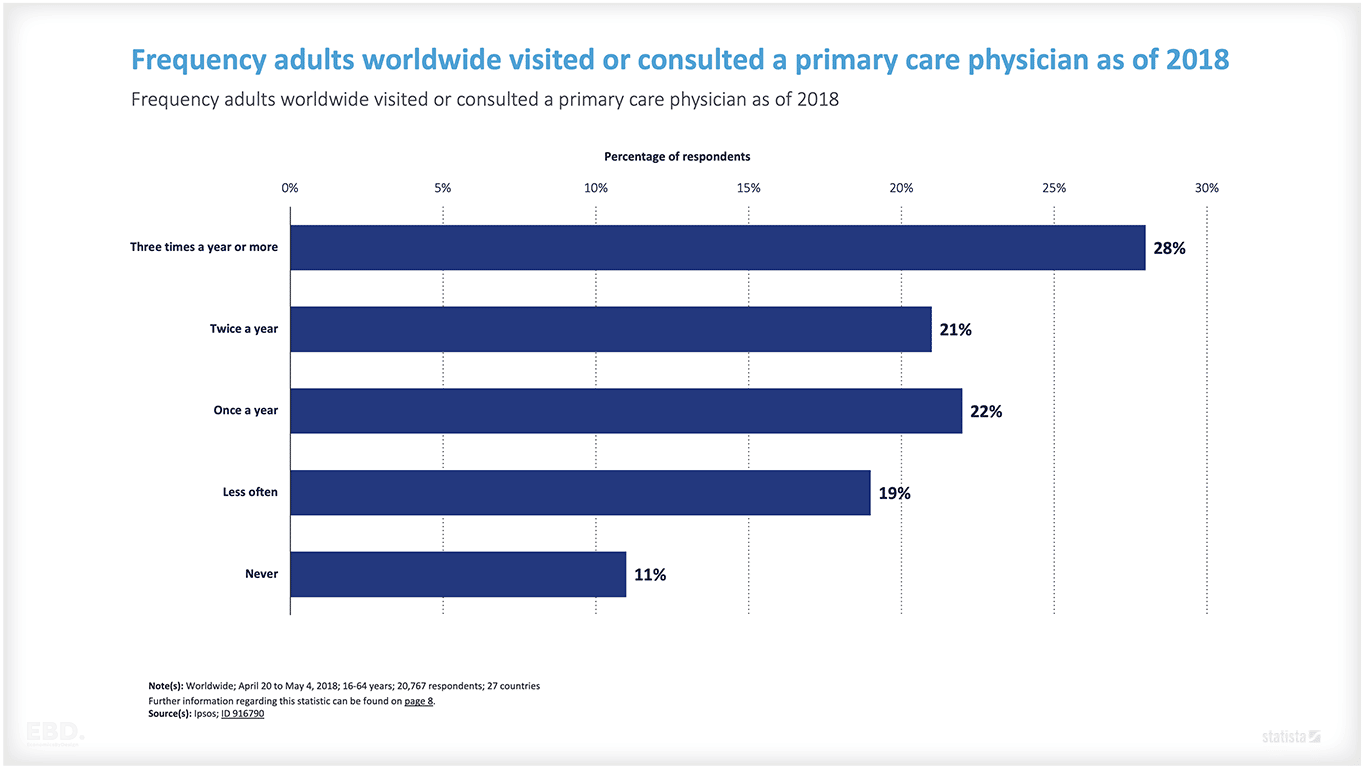
2018年のイプソスの世界調査によると、成人(16~64歳)の28%が年に3回以上、プライマリケア医を訪れていることが判明しました。プライマリケア医に相談したことのない大人はわずか11%でした。
プライマリケアはどのように支払われるのか?
ほとんどの医療システムでは、プライマリケアサービスの財源は、一般的な税金と特別に割り当てられた税金や保険料の組み合わせで賄われています。場合によっては、プライマリ・ケアサービスの一部に対して、患者が直接支払い(自己負担)を行うこともある。支払いモデルには、対象者1人当たりの固定額と、検診や健康診断などの特定のサービスに対する変動額が含まれることが多い。
医療システムにおけるプライマリ・ケアの経済的価値とは?
プライマリーケアは、医療システムにおいて重要な役割を担っており、患者さんとの最初の接点を提供し、しばしば医療システムの他の部分へのゲートウェイとして機能します。
プライマリケアは、疾病予防と慢性疾患の管理に重点を置いているため、費用対効果の高い医療提供方法と見なされることが多いです。プライマリーケアは、以下のような付加価値をもたらします:
- 病気を予防し、健康と幸福を促進するための支援
- 病気の早期診断・早期治療を提供する
- 患者さんの経験や満足度を向上させる
- 不要な病院への入院を減らす
- 集団の健康アウトカムを改善する
という結果になります:
- 慢性疾患の予防・管理による間接的なコスト削減-。
- 入院の回避による間接的なコスト削減
- 健康寿命の延伸と健康・ウェルビーイングの改善による経済価値
プライマリ・ケアが集団の健康状態を改善し、医療費を削減する価値を実証する多くのエビデンスが存在します。
プライマリーケアが直面する課題とは?
プライマリケアはその重要性にもかかわらず、多くの国で課題に直面しています。これらの課題には、以下のようなものがあります:
- 高齢化社会とそれに伴う慢性疾患の増加、サービスに対する需要の増加
- 深刻な労働力不足と一般診療所研修への過小投資
- 二次医療、三次医療との患者ケア管理のための効果的な垂直統合を確保する。
- PHCやソーシャルケアの他の部分との効果的な水平統合を確保する。
- 複数の慢性疾患を抱える複雑な患者さんへのケア提供の課題。
これらの課題は、プライマリーケアサービスを高品質で効率的かつ持続可能なものにすることが、これまで以上に重要であることを意味しています。
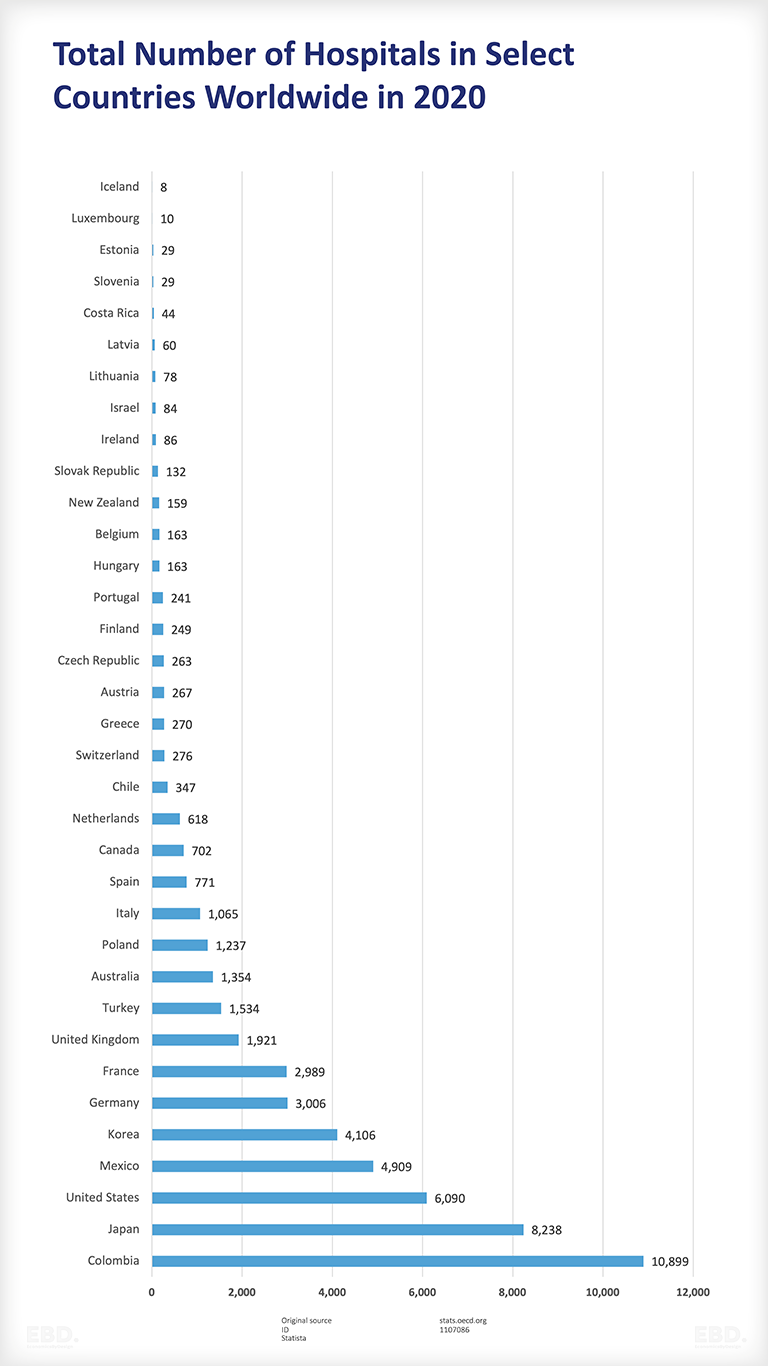
| コロンビア | 10,899 |
| 日本 | 8,238 |
| ユーエスエー | 6,090 |
| メキシコ | 4,909 |
| 韓国 | 4,106 |
| ドイツ | 3,006 |
| フランス | 2,989 |
| イギリス | 1,921 |
| トルコ | 1,534 |
| オーストラリア | 1,354 |
| ポーランド | 1,237 |
| イタリア | 1,065 |
| スペイン | 771 |
| カナダ | 702 |
| オランダ | 618 |
| チリ | 347 |
| スイス | 276 |
| ギリシア | 270 |
| オーストリア | 267 |
| チェコ共和国 | 263 |
| フィンランド | 249 |
| ポルトガル | 241 |
| ハンガリー | 163 |
| ベルギー | 163 |
| ニュージーランド | 159 |
| スロバキア共和国 | 132 |
| アイルランド | 86 |
| イスラエル | 84 |
| リトアニア | 78 |
| ラトビア | 60 |
| コスタリカ | 44 |
| スロベニア | 29 |
| エストニア | 29 |
| ルクセンブルク | 10 |
| アイスランド | 8 |
セカンダリーケアとは?
セカンダリーケアとは、プライマリーケアの次のレベルのケアのことです。セカンダリーケアとは、"一般的に患者さんと最初に接することのない専門家による医療提供 "と定義されています。
このレベルのケアは、通常、患者さんが専門的な治療や監視を必要とする状態にある場合に必要となります。
セカンダリーケアは誰が提供するのか?
通常、病院や地域の保健センターなどの環境で、専門医が治療を行います。これらの専門家には、外科医、内科医、精神科医、小児科医が含まれます。
専門医は、看護師、セラピストなど医療に関連する職種、画像診断士、科学者などの多職種からなるチームによってサポートされています。
セカンダリーケアではどのようなサービスが提供されるのでしょうか?
セカンダリーケアサービスは以下の通りです:
インパウンドケア
患者さんが入院して、さらに調査や治療を行う場合
外来診療
入院せずに専門医の診断や治療のために病院や診療所に通う場合
デイケースサージェリー
入院の必要がない手術を受ける場合
患者さんは、救急外来に緊急で来院されるか、計画的な紹介や入院で来院されます。救急二次医療は、患者が急性の病気やケガですぐに治療が必要な場合に必要となります。
救急車サービスは、二次医療を提供する上で重要な役割を担っており、患者を病院へ搬送し、さらに治療を行う。救急車サービスは、通常、国の医療サービスまたは民間のプロバイダーによって提供されます。
救急隊員やその他の救急医療技術者は、事故現場や病院への搬送中に患者さんにケアを提供します。
二次医療は、一般的に専門分野ごとに組織されています。例としては、以下のようなものがあります:
- 救急医療
- 一般外科
- 一般医学
- 循環器内科
- 耳鼻咽喉科
- 消化器内科
- 老年医学
- 婦人科
- 神経学
- オンコロジー
- 整形外科
- 産科
- 眼科
- 小児科
- 呼吸器内科
- 泌尿器科
セカンダリーケアサービスはどのように組織されているのか?
二次医療サービスの組織化方法は、国によって異なる。ほとんどの国では、二次医療サービスは、政府の医療サービス、非営利の民間病院、商業的な民間病院、民間診療所など、複数の異なる事業者によって提供されています。
患者さんは通常、主治医から二次医療に紹介されます。場合によっては、患者さんが自己紹介したり、理学療法士などの他の医療専門家から紹介されることもあります。
紹介制度にはいくつかの種類があります:
オープンアクセス
患者がプライマリケア医を受診することなく、直接専門医を紹介することができるところ
ゲートキーピング
患者が専門医に紹介される前に主治医の診察を受けなければならない場合
選択的ゲートキーピング
患者が一部の専門医に自己紹介することはできるが、他の専門医に紹介される前にプライマリケア医の診察を受ける必要がある場合。
セカンダリーケアは、プライマリーケアに比べ、より多くの患者を対象としている。専門医へのアクセスや、専門医の技術、専門知識、経験を維持するために十分な数の患者を診察する必要性から、対象人口の大きさが決定されることがよくあります。
一部の病院プロバイダーは、専門の臨床スタッフを雇用しています。また、専門家や専門機関と契約し、有償でサービスを提供しているところもあります。
セカンダリーケアサービスはどのように支払われるのか?
二次医療は、提供されるサービスが専門的であるため、一般的に一次医療よりも高額になります。
二次医療サービスは、通常、政府の健康保険制度、民間の健康保険会社、または患者による自己負担によって支払われます。
国によっては、二次医療サービスがすべての国民に無料で提供されています。また、二次医療サービスに対して、患者さんが自己負担金や控除額を支払わなければならない国もあります。
医療サービスの戦略的購入を 担当する者は、二次医療サービスの支払いにあらゆる種類の支払いモデルを使用します。
政府が運営する病院では、一般に、部門ごとの項目別費用に基づく分割予算またはブロックグラントによってサービスが賄われる。
その他の病院では、フィー・フォー・サービスが一般的な支払モデルの形態である。統合ケアモデルやアカウンタブルケアモデルの中には、パフォーマンスやアウトカム支払いと連動した人頭分担金を使用するものもある。
医療システムにおける二次診療の経済的価値とは?
セカンダリーケアは、複雑な症状を持つ患者さんに専門的な治療とモニタリングを提供する、医療システムにおいて重要な役割を担っています。それは、以下のような価値向上の可能性を持っています:
- 効果的なケアをタイムリーに提供することで、患者さんのアウトカムを向上させます。
- 患者様中心のケアをタイムリーに提供することで、患者様の体験を向上させます。
- 診断、治療、ケアについて、異なる医療専門家や診療科にまたがって効率的にケアを提供することで、単価を削減する。
- プライマリーケアと協力し、患者さんが適切な地域で管理されるようにする。
- 継続的なケアが必要でありながら、退院の準備が整った患者さんが、できるだけ早く自宅や支援付き宿泊施設に戻れるように、ソーシャルケアプロバイダーと効果的に連携しています。
異なる環境でのケアの調整を改善しようとする統合ケアモデルは、大幅なコスト削減と患者のアウトカムの改善につながるというエビデンスが存在する。
セカンダリーケアの課題とは?
セカンダリーケアにまつわる課題はいくつかあります。例えば、以下のようなものがあります:
- 待ち時間-専門医の診察や治療を受けるために、患者さんは長い時間待たなければならないかもしれません。
- ケアの断片化 - さまざまなタイプのプロバイダーが存在するため、患者が協調したケアを受けることが困難な場合がある
- アクセス不足 - 患者の中には遠隔地に住んでいたり、交通手段を利用することが困難な人もいるため、予約や治療を受けることが困難な場合があります。
- コスト - 二次医療サービスは高額であるため、保険や税金で賄われるサービスを利用できない一部の患者さんにとっては、手が届かないものとなる可能性があります。
- 労働力の問題 - 特定の専門医が不足し、患者さんが必要な治療を受けることが困難になる可能性があります。
三次医療とは?
三次医療は以下のように定義されています。
"一般的に患者との最初の接触がない専門家による高度な専門医療サービスの提供"。
このレベルのケアは、通常、患者が非常に専門的な治療や監視を必要とする状態にある場合に必要とされるものです。
三次医療施設は通常、大規模な教育病院や、病院と提携している独立したセンターにあります。
三次医療サービスの一般的な例としては、以下のようなものがあります:
- 高度な複合診断
- がんの専門的な管理
- 移植手術
- 心臓外科
- 脳神経外科
- 形成外科
- 新生児科の高度なサービス
三次医療への患者さんの紹介は、通常、二次医療の専門医が行いますが、場合によっては、プライマリーケア医が直接三次医療施設に患者さんを紹介する場合もあります。
三次医療は、提供されるサービスが複雑化するため、一般的に一次医療や二次医療よりもさらに高額になります。
三次医療はその専門性から、二次医療よりも多くの人口をカバーし、しばしば地域的に組織され、三次と二次のセンター間の確立されたリンクを通じて紹介が管理されています。
クウォータリーケアとは?
四次医療は、三次医療の延長線上にあるものです。しかし、これは非常に専門的で、非常に珍しいもので、一般的にはごく限られた国内センターと国際センターでのみ提供されています。
第四次医療施設は、通常、大規模な教育病院や、病院と提携している独立したセンターで見られます。サービス内容は以下の通りです:
- 希少疾患や複雑な疾患に対する治療
- 新しい治療法や薬剤の臨床試験
- 最先端の医療技術
- 大きな怪我や病気の後のリハビリテーション。
三次医療と同様に、紹介は三次と二次センター間の確立されたリンクによって管理されています。
教育・研修・研究
すべてのレベルのケアは、医療従事者にある程度の教育と訓練を提供し、健康研究とイノベーションのための重要な場を提供します。






















