健康に欠かせないもの
政府および医療保険会社は、国民または被保険者のために医療給付を購入するためにプールされた資金を使用します。医療給付パッケージは、これらの人々に提供される健康予防、治療、ケア、リハビリテーションサービスの集合体である。その範囲は、制度や国によって異なる。何が含まれ、何が除外されるかの定義は、非常に緩やかであったり、非常に詳細であったりする。
国民や個人とその家族が、保険や税金を財源とする融資制度によって経済的な保護を受けているからといって、必要となりうるすべてのサービスを利用できるわけではありません。
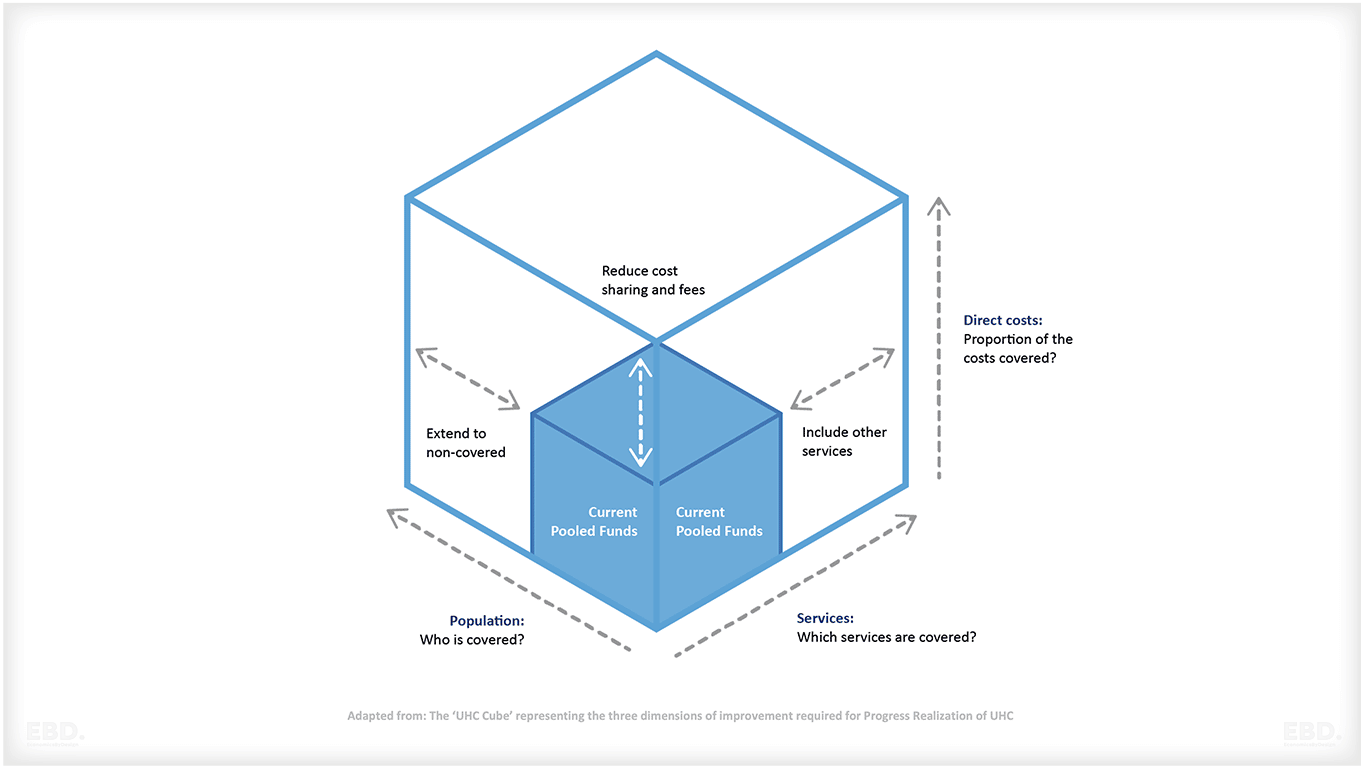
下の図は、「ユニバーサル・ヘルス・カバレッジ・キューブ」を示しています。これを見ると、適用範囲を広げるには、対象となる人口の割合を増やすこと、対象となる費用の範囲と範囲を広げること、そしてサービスの適用範囲を広げることが必要であることがわかります。
ユニバーサル・ヘルス・カバレッジを目指す多くの国では、必須医療給付または必須医療サービスのリストの作成に着手しています。これらは優先的医療給付パッケージと呼ばれることもあります。
プライオリティ・セッティングの8つの原則とは?
世界保健機関(WHO)によると、Essential Health Benefits Package Designは、以下の通りです:
- せかいぜんたいをめざす
- 民主的かつ包括的で、不利な立場にある人々も含めた公的関与がある。
- 国民的な価値観と明確に定義された基準に基づいている
- データ主導でエビデンスに基づき、新しいエビデンスに照らして改訂することも含む
- けじめをつける
- 強固な資金調達の仕組みと連動している
- 質の高いケアを促進できる効果的なサービス提供メカニズムを含む。
- プロセスのすべてのステップにおいてオープンで透明性があり、トレードオフを含む決定が明確に伝達されるべきである。
福利厚生の枠組み
多くの場合、医療給付パッケージはプログラムまたは分類として組織化される。これらは、ライフコースの段階、リスクと疾患のグループ分け、ケアの設定(一次、二次、三次)、またはいくつかの組み合わせに基づくことができます。以下は、スーダンにおける必須医療給付パッケージの開発における例である。
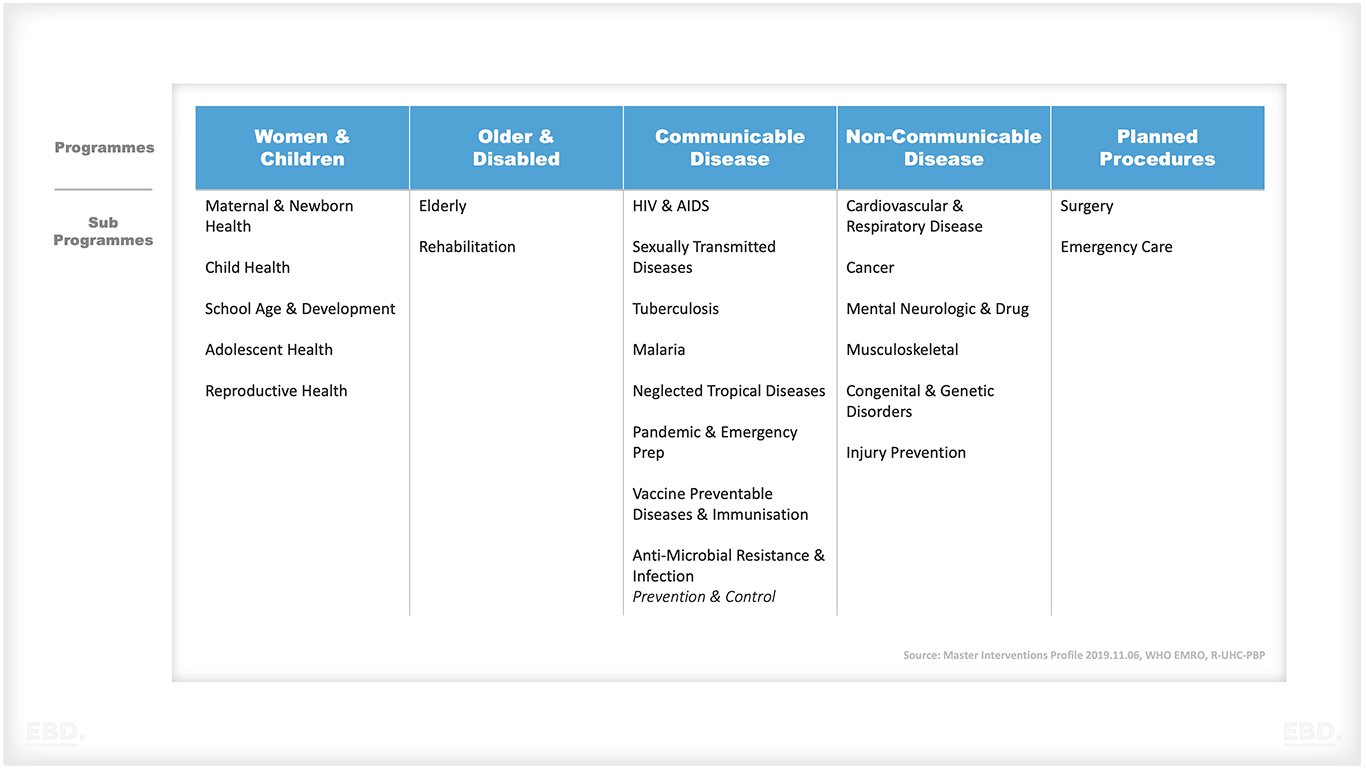
優先的な給付のリストの作成は、疾病の負担に基づく集団の健康ニーズに関する証拠、および現在のサービスのコスト、質、利用可能性のレビューによって知ることができる。
現在のサービス提供を変更または拡大する提案は、既存および新規サービスの介入効果および費用対効果に関する証拠と、資金枠内での投資の優先順位の評価によって知らされるべきである。
疾病の負担
疾病負担は、健康上のニーズと優先順位を特定するのに役立ちます。世界疾病負担 (GBD )調査は、疾病、傷害、危険因子の世界、地域、国のレベルを定量化する、これまでで最も包括的な試みである。
障害調整生存年(DALYs)は、早死と不健康を組み合わせた、全体的な疾病負担の指標です。GBD 2019の調査によると、世界のDALYsの10大原因は以下の通りです:
- 新生児疾患
- 虚血性心疾患
- ストローク
- 下気道感染症
- 下痢性疾患(Diarrhoeal diseases
- 慢性閉塞性肺疾患(COPD)
- 交通事故による負傷
- 糖尿病
- 腰痛
- 先天性欠損症
Institute for Health Metrics and Evaluation (IHME)は、性別、年齢、年、場所ごとに病気の負担を調べ、比較することができるオンライン可視化ツールを提供しています。
効果的な健康介入プログラムおよびサービス
疾病負担が確定したら、次のステップは、効果的な健康介入プログラムやサービスを特定することである:
- は、健康介入と健康アウトカムとの間に関係があることを示す入手可能な最善の証拠に基づくものである。
- 患者さんや介護者の好みを考慮する
- で、安全で実現可能なものを提供する
効果的な介入策を特定し、評価する方法は数多くある。その一つは、システマティックレビューを利用することである。システマティックレビューは、文献レビューの一種で、類似しているが別々の研究の結果を特定、評価、選択、統合するために、あらかじめ定義された方法を使用する。
システマティックレビューは、医療介入の有効性に関する最良のエビデンス源であると考えられている。しかし、その作成には時間と費用がかかり、特に低・中所得国では、ある種の介入について高品質のエビデンスが不足している可能性があります。
これは、簡易な方法で、類似しているが別々の研究の結果を特定し、評価し、統合する文献レビューの一種である。ラピッドレビューは、システマティックレビューよりも短期間かつ低コストで実施できるため、資源が限られている環境ではより実現可能性が高い。
コクラン共同計画(Cochrane Collaboration
コクラン共同計画は、130カ国以上から集まった37,000人以上の人々が、健康介入の有効性に関する高品質で最新のエビデンスを生み出すために協力しているグローバルネットワークです。コクランレビューは、健康介入の有効性に関する最も質の高いエビデンスのひとつと考えられています。
ジョアンナ・ブリッグス研究所
Joanna Briggs Institute (JBI)は、医療介入の有効性に関する高品質なエビデンスを作成する世界的な組織です。JBIは、JBI Rapid Review Methodology (JBI RRM)と呼ばれるラピッドレビューを実施するための方法論を開発しました。
疾病対策優先順位ネットワーク
Disease Control Priorities Network(DCP3)は、健康を改善するための費用対効果の高い介入策について、意思決定者に入手可能な最善のエビデンスを提供することを目的としたプロジェクトである。DCP3は、幅広い条件と介入策をカバーしており、さまざまな介入策のコスト、効果、費用対効果に関する情報を提供しています。
出力は、世界各国、特に中低所得国において、優先順位設定や保健サービスの必須パッケージの開発に役立てることができます。
バリュー・フォー・マネー
様々な治療介入のコストと利益は、国によって異なる可能性が高い。現地の給与水準、インフラ、サプライチェーンのコスト、輸入医薬品や医療機器の購入可能性を左右する経済状況によって、投資の背景は大きく異なる。
しかし、出発点として利用できる国際的なデータベースは存在する。例えば、TUFTS Cost-Effectiveness Analysis Registryは 、世界中の10,000以上の費用対効果分析が登録されているデータベースである。このデータベースには、HIV/AIDS、結核、母子保健、非感染性疾患、保健システム強化など、幅広いテーマに関する研究が登録されており、保健介入にかかるコストに関する情報が提供されている。
パスウェイやプログラム・オブ・ケアの重要性
健康アウトカムを改善するためには、健康介入をパスウェイやケアプログラムの一部として提供する必要がある。これは、さまざまな介入が、協調的かつ統合的で、個々の患者のニーズを考慮した方法で提供されることを意味する。
パスウェイやケアプログラムは、プライマリーケア(例えば、コミュニティ・ヘルスワーカー・プログラム)から三次ケア(例えば、がん治療プログラム)まで、さまざまなレベルで提供することができる。理想的には、予防、診断、治療、管理、リハビリをカバーする必要がある。
制度上の取り決め
必須医療給付の定義は、1回限りの作業ではありません。医療サービスを購入する責任者は、このリストを適切かつ最新の状態に保つために、継続的な監視、評価、見直しのシステムを使用します。これには通常、すべての利害関係者が意思決定プロセスに参加できるようにする、ある種のガバナンスの仕組みが必要です。
これには、例えば、公衆衛生や臨床の専門家、医療サービス提供組織、市民や患者、システム財政の責任者などが含まれることになる。このプロセスは透明である必要があり、決定に対する説明責任を果たすためのメカニズムが必要である。
一例です:アフォーダブル・ケア・アクト10必須医療給付金
2010年3月に成立した米国の医療保険法(Affordable Care Act)では、個人および小グループ市場のすべての医療保険市場で、10種類の必須医療給付を含む包括的な項目とサービスを提供することが義務づけられました:
- 外来患者サービス
- 緊急時対応
- 入院について
- マタニティ・新生児ケア
- 精神衛生および物質使用障害サービス(行動衛生を含む
- 処方箋薬
- リハビリテーションおよびハビリテーションサービスおよび装置
- ラボラトリーサービス
- 予防・ウェルネスサービス、慢性疾患管理
- 口腔ケア、視力ケアを含む小児科サービス
Affordable Care Act 10 Essential Health Benefitsは、2010年3月23日の時点で、少なくとも一部の州で州法によりカバーすることが義務付けられている給付のリストに基づいています。10種類の必須給付の仕様は、非常に高いレベルにある。
Affordable Care Act以前は、健康保険に加入している多くの人が、これらの特典をすべて利用できるわけではありませんでした。例えば、3人に1人は薬物誤用サービスの保険に加入していませんでした。約10%の人が処方薬に対する保険に加入していませんでした。20%近くの人が精神医療に対する保険に加入していなかった。
プランによっては、「アフォーダブル・ケア・アクト」に従わなくてもよいものもあります。例えば、州によっては短期間の保険を認めており、これらの保険には必須サービスの要素をカバーするものが含まれていないことが多い。例えば、AIDsやその他の免疫不全疾患に対する診断や治療が含まれない。
各国が必須保健サービスを提供することを妨げているものは何か?
必須医療サービスを提供するためには、いくつかの障壁があります。これらの障壁は、財政的、物流的、政治的という3つの主要なカテゴリーに分けることができます。
経済的な障壁には、必要不可欠な保健サービスを提供するための費用が含まれます。例えば、ワクチンの費用は、予防接種の障壁となり得ます。また、医薬品の価格も治療の障壁となり得ます。
物流面での障壁には、インフラや訓練を受けた人材の不足があります。例えば、多くの発展途上国には、ワクチンを保管したり配布したりするためのインフラがありません。さらに、多くの開発途上国では、必要不可欠な保健サービスを提供するための十分な訓練を受けた人材がいません。
政治的障壁には、必要不可欠な保健サービスを提供する政治的意志の欠如が含まれます。例えば、ある政府は、必要不可欠な保健サービスを提供することは、お金の無駄と見なされるため、消極的であるかもしれません。また、必要不可欠な保健サービスを提供することは、人口をコントロールするための方法と見なされるため、消極的になる場合もあります。
必須医療給付の医療経済価値とは?
エッセンシャル・ヘルス・ベネフィットは、国民の健康に対する重要な投資である。命を救うだけでなく、医療費を削減し、経済的生産性を向上させる可能性を秘めています。