
रोगी की सुरक्षा
ओईसीडी के अनुसार, असुरक्षित देखभाल का वैश्विक बोझ एचआईवी / एआईडी के बराबर है। विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) के अनुसार, असुरक्षित देखभाल के कारण होने वाली प्रतिकूल घटनाएं दुनिया भर में मृत्यु और विकलांगता के शीर्ष 10 प्रमुख कारणों में से एक हैं।
रोगी सुरक्षा रोगियों, स्वास्थ्य देखभाल पेशेवरों, स्वास्थ्य सेवा प्रदाता संगठनों, रोगियों की ओर से स्वास्थ्य देखभाल खरीदने वालों और नियामकों और संबंधित एजेंसियों के लिए सर्वोच्च प्राथमिकता है। यह समझना महत्वपूर्ण है कि त्रुटियों को कैसे रोका जाए और रोगियों को सुरक्षित देखभाल प्रदान की जाए।
इस लेख में, हम असुरक्षित देखभाल के कारणों और परिणामों और आर्थिक परिणामों का पता लगाते हैं।
रोगी सुरक्षा से संबंधित प्रतिकूल घटना क्या है?
एक प्रतिकूल घटना रोगी की अंतर्निहित स्थिति के बजाय चिकित्सा देखभाल के कारण होने वाली चोट है।
उदाहरण के लिए, एक रोगी जो बिस्तर से गिर जाता है और अस्पताल में रहते हुए अपने कूल्हे को तोड़ देता है, उसे प्रतिकूल घटना का अनुभव करने के लिए माना जाएगा। यदि गिरावट एक नर्स द्वारा बिस्तर रेल की जांच नहीं करने के कारण हुई थी, तो इसे रोगी सुरक्षा से संबंधित प्रतिकूल घटना माना जाएगा।
चिकित्सा देखभाल के कारण होने वाली चोटें सामान्य चिकित्सक (जीपी) क्लीनिकों से लेकर अस्पतालों और वृद्ध देखभाल घरों तक स्वास्थ्य देखभाल प्रणाली में कहीं भी हो सकती हैं।
रोगी सुरक्षा से संबंधित प्रतिकूल घटनाओं को आमतौर पर दो श्रेणियों में विभाजित किया जाता है:
- ऐसी घटनाएं जो नुकसान पहुंचाती हैं लेकिन जीवन के लिए खतरा नहीं हैं, उदाहरण के लिए, एक सर्जरी जो गलत तरीके से की जाती है और संक्रमण की ओर ले जाती है।
- ऐसी घटनाएं जो जीवन के लिए खतरा हैं या मृत्यु का कारण बनती हैं, उदाहरण के लिए, एक रोगी गलत दवा प्राप्त करता है और एनाफिलेक्टिक सदमे में जाता है।
रोगी सुरक्षा प्रतिकूल घटनाओं के 10 सामान्य उदाहरण यहां दिए गए हैं:
1 नैदानिक त्रुटियाँ
यह वह जगह है जहां एक रोगी का गलत निदान किया जाता है और परिणामस्वरूप, सही उपचार प्राप्त नहीं होता है। उदाहरण के लिए, एपेंडिसाइटिस वाले रोगी को गलत तरीके से पेट की बग होने का निदान किया जाता है और उनके परिशिष्ट को हटाए बिना घर भेज दिया जाता है।
2 दवा त्रुटियां
यहीं पर मरीज को गलत दवा दी जाती है या गलत डोज में सही दवा दी जाती है। उदाहरण के लिए, उच्च रक्तचाप वाले रोगी को दवा की गलत खुराक निर्धारित की जाती है और उनका रक्तचाप अनियंत्रित रहता है।
3 स्वास्थ्य देखभाल से जुड़े संक्रमण (नोसोकोमियल संक्रमण)
ये संक्रमण हैं जो अस्पताल में होने के परिणामस्वरूप होते हैं। उदाहरण के लिए, एक रोगी जिसने अस्पताल में रहते हुए एमआरएसए को अनुबंधित किया। एमआरएसए एक बैक्टीरिया है जो एंटीबायोटिक दवाओं के लिए प्रतिरोधी है और इसलिए इसे नियंत्रित करना मुश्किल है। हाल ही में सार्स-सीओवी-2 महामारी (कोविड-19) एक बड़ा खतरा बन गया है; 44% तक मामले अस्पतालों (रोगियों और कर्मचारियों) से प्राप्त किए गए हैं।
4 दबाव अल्सर (बिस्तर घावों)
ये तब होते हैं जब एक रोगी लंबे समय तक बिस्तर तक सीमित रहता है और लेटने से दबाव त्वचा को रक्त की आपूर्ति में कटौती करता है। इससे त्वचा टूट सकती है और संक्रमित हो सकती है।
5 झरने
अस्पतालों और वृद्ध देखभाल घरों में फॉल्स एक आम प्रतिकूल घटना है। वे कूल्हे के फ्रैक्चर जैसी गंभीर चोटों का कारण बन सकते हैं।
6 शिरापरक थ्रोम्बोम्बोलिज्म (वीटीई)
यह एक ऐसी स्थिति है जहां नसों में रक्त का थक्का बनता है, आमतौर पर पैर में। यदि थक्का टूट जाता है और फेफड़ों की यात्रा करता है, तो यह घातक हो सकता है। वीटीई अस्पताल के रोगियों में एक आम जटिलता है।
7 सर्जिकल त्रुटियां
यहीं पर शरीर के गलत अंग की सर्जरी की जाती है या गलत सर्जरी की जाती है। उदाहरण के लिए, एक रोगी जो अपने पित्ताशय की थैली को हटाने के लिए था, उसके बजाय उनके परिशिष्ट को हटा दिया गया है।
8 संवेदनाहारी त्रुटियां
संज्ञाहरण के दौरान त्रुटियां हो सकती हैं जिससे मृत्यु जैसे गंभीर परिणाम हो सकते हैं। उदाहरण के लिए, यदि गलत दवा दी जाती है या एनेस्थेटिस्ट रोगी की बारीकी से निगरानी नहीं करता है, तो इससे रोगी सर्जरी के दौरान जाग सकता है।
9 जन्म की चोटें
ये प्रसव के दौरान हो सकते हैं यदि बच्चा ब्रीच स्थिति में है या प्लेसेंटा के साथ जटिलताएं हैं। उदाहरण के लिए, यदि बच्चे का सिर मां के श्रोणि के माध्यम से फिट होने के लिए बहुत बड़ा है, तो इसके परिणामस्वरूप रीढ़ की हड्डी को नुकसान हो सकता है।
10 मातृ मृत्यु
यह गर्भावस्था, प्रसव या प्रसवोत्तर अवधि के दौरान हो सकता है। मातृ मृत्यु विभिन्न कारणों से हो सकती है जिसमें रक्तस्राव, संक्रमण और प्लेसेंटा के साथ जटिलताएं शामिल हैं। मातृ मृत्यु के कारण प्रतिकूल घटनाएं सौभाग्य से विकसित दुनिया में दुर्लभ हैं, लेकिन हर मौत एक त्रासदी है।
जब कोई रोगी प्रतिकूल घटना का अनुभव करता है, तो यह महत्वपूर्ण है कि घटना को प्रलेखित और रिपोर्ट किया जाए। ऐसा इसलिए है ताकि घटना के कारणों का पता लगाया जा सके और इसे फिर से होने से रोकने के लिए कदम उठाए जा सकें।
प्रतिकूल घटनाओं का गंभीर प्रभाव पड़ सकता है।
दुनिया भर में प्रतिकूल घटनाएं कितनी आम हैं?
डब्ल्यूएचओ के अनुसार, अस्पताल-आधारित देखभाल प्राप्त करते समय लगभग 10% रोगियों को नुकसान होता है, और यह उच्च आय वाले देशों के लिए है। इनमें से आधे से ज्यादा रोकथाम योग्य हैं।
इंग्लैंड में एनएचएस ने 379 "नेवर इवेंट्स" दर्ज किए। इन्हें "गंभीर, बड़े पैमाने पर रोके जाने योग्य रोगी सुरक्षा घटनाओं के रूप में परिभाषित किया गया है जो तब नहीं होना चाहिए जब स्वास्थ्य सेवा प्रदाताओं ने मौजूदा राष्ट्रीय मार्गदर्शन या सुरक्षा सिफारिशों को लागू किया हो"।

निम्न और मध्यम आय वाले देशों में, अनुमान बताते हैं कि अस्पतालों में 134 मिलियन घटनाओं के परिणामस्वरूप 2.6 मिलियन मौतें होती हैं।
रोगी सुरक्षा प्रतिकूल घटनाओं के परिणाम क्या हैं?
रोगी सुरक्षा से संबंधित प्रतिकूल घटनाओं का रोगियों, उनके परिवारों और स्वास्थ्य देखभाल प्रणाली पर महत्वपूर्ण प्रभाव पड़ सकता है।
प्रतिकूल घटना का अनुभव करने वाले रोगी शारीरिक चोटों, भावनात्मक आघात और वित्तीय कठिनाई से पीड़ित हो सकते हैं। वे स्वास्थ्य सेवा प्रणाली में विश्वास खो सकते हैं और अपने स्वास्थ्य सेवा प्रदाताओं में विश्वास खो सकते हैं।
प्रतिकूल घटना का अनुभव करने वाले रोगियों के परिवार भी भावनात्मक और आर्थिक रूप से पीड़ित हो सकते हैं। उन्हें अपने प्रियजन की देखभाल के लिए काम से समय निकालने की आवश्यकता हो सकती है या उन्हें निजी स्वास्थ्य देखभाल के लिए भुगतान करने की आवश्यकता हो सकती है।
प्रतिकूल घटनाएं स्वास्थ्य सेवा प्रणाली पर भी महत्वपूर्ण बोझ डाल सकती हैं। उदाहरण के लिए, यदि कोई रोगी अस्पताल में रहते हुए संक्रमण का अनुबंध करता है, तो उन्हें एंटीबायोटिक दवाओं के साथ अलग और इलाज करने की आवश्यकता हो सकती है। यह उनके अस्पताल में रहने की लंबाई और उनकी देखभाल की लागत को बढ़ा सकता है।
रोगी सुरक्षा के संबंध में हेल्थकेयर में मानव कारकों की क्या भूमिका है?
मानव कारक रोगी सुरक्षा में महत्वपूर्ण भूमिका निभाते हैं। यह समझकर कि मानव कारक स्वास्थ्य देखभाल को कैसे प्रभावित कर सकते हैं, पेशेवर उन्हें कम करने और सुरक्षा में सुधार करने के लिए कदम उठा सकते हैं।
स्वास्थ्य देखभाल में मानव कारक ऐसी स्थितियां हैं जो लोगों को अपने परिवेश के साथ इस तरह से बातचीत करने की अनुमति देती हैं जो सुरक्षा और गुणवत्ता को बढ़ावा देती हैं। कई मानव कारक स्वास्थ्य सेवा को प्रभावित कर सकते हैं, जैसे संचार, थकान, तनाव और बहुत कुछ। इन मानवीय कारकों को समझकर, स्वास्थ्य देखभाल पेशेवर उन्हें कम करने और रोगी सुरक्षा में सुधार करने के लिए कदम उठा सकते हैं।
स्वास्थ्य सेवा में सबसे महत्वपूर्ण मानव कारकों में से एक संचार है। सुरक्षित और प्रभावी देखभाल के लिए स्पष्ट संचार आवश्यक है। जब संचार टूटने होते हैं, तो वे त्रुटियों और नुकसान का कारण बन सकते हैं। इन त्रुटियों को रोकने के लिए, स्वास्थ्य सेवा टीम के सभी सदस्यों के बीच स्पष्ट और संक्षिप्त संचार होना महत्वपूर्ण है।
एक अन्य मानवीय कारक जो स्वास्थ्य सेवा को प्रभावित कर सकता है वह थकान है। हेल्थकेयर पेशेवर अक्सर लंबे समय तक काम करते हैं, और इससे थकान हो सकती है। जब स्वास्थ्य देखभाल पेशेवर थक जाते हैं, तो वे गलतियां करने की अधिक संभावना रखते हैं। त्रुटियों को रोकने के लिए, स्वास्थ्य देखभाल पेशेवरों को पर्याप्त आराम करने और जरूरत पड़ने पर ब्रेक लेने की आवश्यकता होती है।
तनाव एक और मानवीय कारक है जो स्वास्थ्य सेवा को प्रभावित कर सकता है। जब स्वास्थ्य पेशेवर तनाव में होते हैं, तो वे गलतियां करने की अधिक संभावना रखते हैं। त्रुटियों को रोकने के लिए, स्वास्थ्य देखभाल पेशेवरों को अपने तनाव के स्तर को प्रबंधित करने और उनके तनाव को कम करने के लिए कदम उठाने के लिए समर्थन करने की आवश्यकता है।
रोगी सुरक्षा प्रतिकूल घटनाओं को कैसे रोका जा सकता है?
त्रुटियों को रोकने और सुरक्षित देखभाल प्रदान करने के कई तरीके हैं। एक तरीका चेकलिस्ट का उपयोग करना है। चेकलिस्ट यह सुनिश्चित करने में मदद करती हैं कि किसी प्रक्रिया में सभी चरण पूरे हो गए हैं, और त्रुटियों को होने से पहले पकड़ने में मदद करते हैं।
उदाहरण के लिए, सर्जिकल त्रुटियां सबसे आम प्रकार की त्रुटियों में से एक हैं जो स्वास्थ्य सेवा में हो सकती हैं। सर्जिकल त्रुटियों को कम करने का एक तरीका प्रीऑपरेटिव चेकलिस्ट का उपयोग करना है। इस चेकलिस्ट में रोगी के नाम और प्रक्रिया की पुष्टि करने, प्रक्रिया के लिए सही साइट की पुष्टि करने और यह सुनिश्चित करने जैसे आइटम शामिल हैं कि सभी उपकरणों का हिसाब है।
त्रुटियों को रोकने का एक और तरीका स्वास्थ्य देखभाल पेशेवरों के बीच स्पष्ट संचार करना है। अच्छा संचार रोगियों को नुकसान पहुंचाने से पहले त्रुटियों को पकड़ने में मदद कर सकता है।
रोकथाम योग्य प्रतिकूल घटनाओं को कम करने के लिए प्रौद्योगिकी का भी उपयोग किया जा सकता है। इलेक्ट्रॉनिक हेल्थ रिकॉर्ड्स उस समय रोगी के स्वास्थ्य इतिहास की अधिक पूर्ण और सटीक तस्वीर प्रदान करके त्रुटियों को कम करने में मदद कर सकते हैं जब चिकित्सक उपचार निर्णय ले रहे हैं।
विश्व स्वास्थ्य संगठन (डब्ल्यूएचओ) ने एक वैश्विक रोगी सुरक्षा कार्य योजना (2021-2030) विकसित की है। यह रोगी सुरक्षा रणनीतियों को विकसित करते समय उपयोग करने के लिए देशों के लिए 7 मार्गदर्शक सिद्धांत निर्धारित करता है:
- रोगियों और परिवारों को सुरक्षित देखभाल में भागीदारों के रूप में संलग्न करें
- सहयोगात्मक कार्य के माध्यम से परिणाम प्राप्त करना
- सीखने उत्पन्न करने के लिए डेटा का विश्लेषण और साझा करें
- कार्रवाई योग्य और औसत दर्जे का सुधार में साक्ष्य का अनुवाद करें
- देखभाल सेटिंग की प्रकृति पर आधार नीतियां और कार्रवाई
- सुरक्षा में सुधार के लिए वैज्ञानिक विशेषज्ञता और रोगी अनुभव दोनों का उपयोग करें
- स्वास्थ्य देखभाल के डिजाइन और वितरण में एक सुरक्षा संस्कृति पैदा करें।
कार्य योजना उन रणनीतियों और नीतियों का विवरण प्रदान करती है जिन्हें देश प्रतिकूल घटनाओं के जोखिम को कम करने और रोगियों को परिहार्य नुकसान पहुंचाने के लिए अपना सकते हैं।
6 अंतर्राष्ट्रीय रोगी सुरक्षा लक्ष्य क्या हैं?
संयुक्त आयोग अंतर्राष्ट्रीय मान्यता और प्रमाणन गुणवत्ता और रोगी सुरक्षा का एक अंतरराष्ट्रीय बेंचमार्क है। वे रोगी सुरक्षा का समर्थन करने के लिए 6 लक्ष्यों की पहचान करते हैं जिनमें से सभी जोखिम में कमी से संबंधित हैं:
1 मरीजों की सही पहचान
उदाहरण के लिए, रोगी की पहचान की पुष्टि करते समय और रिस्टबैंड की जांच करते समय दो पहचानकर्ताओं का उपयोग करना
2 प्रभावी संचार में सुधार
उदाहरण के लिए, शिफ्ट परिवर्तनों के बीच मानकीकृत हैंडओवर प्रक्रियाओं का उपयोग करना
3 हाई-अलर्ट दवाओं की सुरक्षा में सुधार
उदाहरण के लिए, हाई-अलर्ट दवाओं को लिखने और वितरित करने के लिए एक कम्प्यूटरीकृत प्रणाली का उपयोग करना
4 सुरक्षित सर्जरी सुनिश्चित करें
उदाहरण के लिए, सर्जरी से पहले रोगी, प्रक्रिया और साइट की जांच करने के लिए 'टाइम आउट' का उपयोग करना
5 स्वास्थ्य देखभाल से जुड़े संक्रमण के जोखिम को कम करें
उदाहरण के लिए, मानकीकृत संक्रमण नियंत्रण प्रथाओं का उपयोग करना
6 गिरने से रोगी को होने वाले नुकसान के जोखिम को कम करें
उदाहरण के लिए, सभी रोगियों के लिए एक गिरने के जोखिम मूल्यांकन का संचालन करना और उचित हस्तक्षेप को लागू करना
रोगी सुरक्षा का आर्थिक मूल्य?
असुरक्षित देखभाल महंगी है।
हेल्थकेयर सिस्टम की लागत
ओईसीडी का अनुमान है कि राष्ट्रीय स्वास्थ्य व्यय के प्रत्येक $ 100 के लिए, $ 12.60 असुरक्षित देखभाल से जुड़ा हुआ है; तीव्र सेटिंग्स में $ 5.4, प्राथमिक देखभाल में $ 3.3, और समुदाय में दीर्घकालिक स्थितियों में $ 3.9 की देखभाल की गई। संयुक्त रूप से, यह ओईसीडी देशों में सकल घरेलू उत्पाद (जीडीपी) के लगभग 1.4% के बराबर है।
यूनाइटेड किंगडम में, अनुमान बताते हैं कि मृत्यु के परिणामस्वरूप हर एक रोगी सुरक्षा घटना के लिए, तीन ऐसे होते हैं जिनके परिणामस्वरूप विकलांगता होती है, और दस जिसके परिणामस्वरूप अतिरिक्त आवश्यक उपचार होता है। स्वास्थ्य देखभाल प्रणाली की लागत प्रत्येक मृत्यु के लिए £ 1000, प्रत्येक विकलांगता के लिए £ 24,000 और अतिरिक्त उपचार के लिए £ 1000 अनुमानित है।
इन आंकड़ों में चिकित्सा लापरवाही से संबंधित भुगतान शामिल नहीं हैं। इंग्लैंड में एनएचएस में, सभी नैदानिक लापरवाही दावों के 70% से कम के लिए शीर्ष 10 विशिष्टताएं हैं:
- आर्थोपेडिक सर्जरी
- आपातकालीन चिकित्सा
- प्रसूति-विज्ञान
- स्त्री रोग
- जनरल सर्जरी
- जनरल मेडिसिन
- रेडियोलॉजी
- मनश्चिकित्सा / मानसिक स्वास्थ्य
- मूत्रविज्ञान
- गैस्ट्रोएंटरोलॉजी
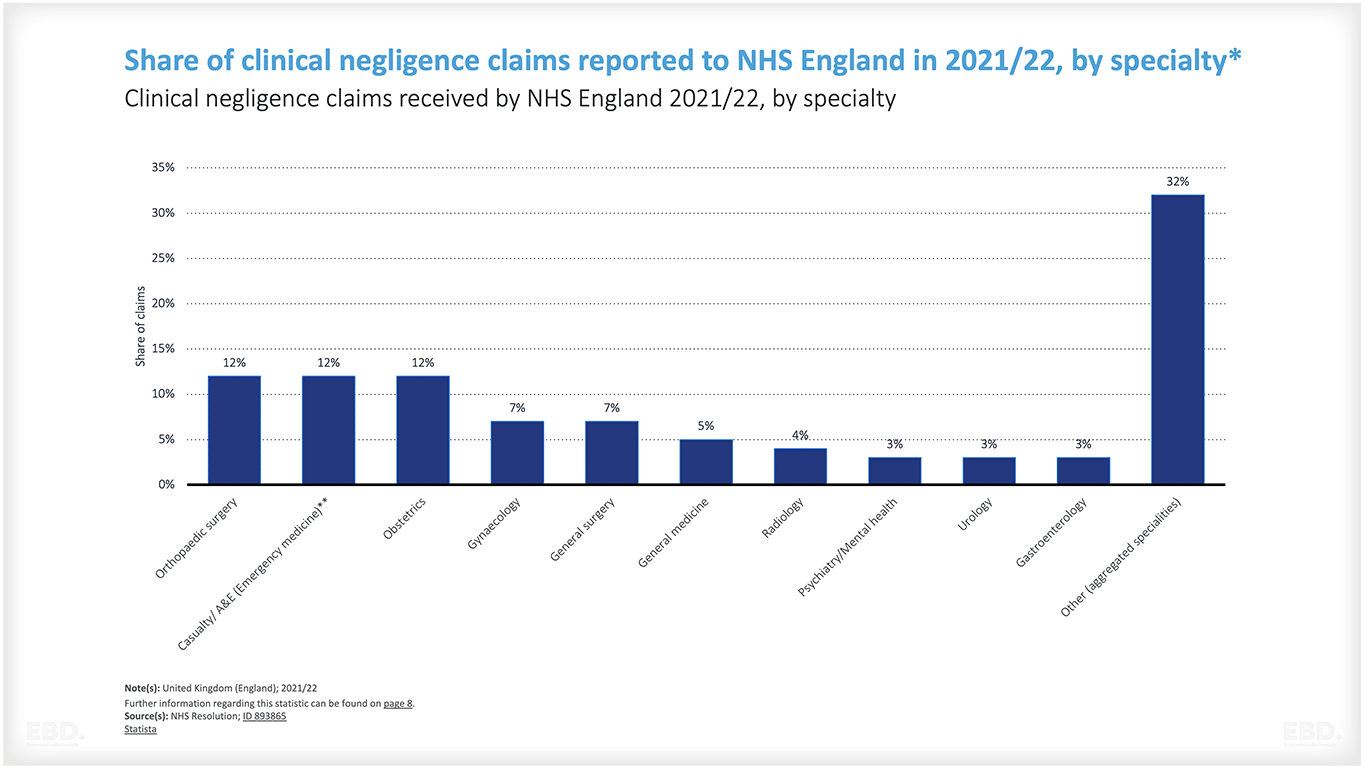
कुल मिलाकर दावे (नुकसान, दावेदार कानूनी लागत और एनएचएस कानूनी लागत) लगभग £ 2.1 बिलियन थे, जिसमें प्रसूति विज्ञान लगभग £ 700 मिलियन या 2.6 मिलियन प्रति दावा (एनएचएस रिज़ॉल्यूशन डेटा 2020-21) पर सबसे बड़ा हिस्सा था।
हाल के अनुमान प्रति वर्ष लगभग £ 5 बिलियन की रोगी सुरक्षा घटनाओं की संयुक्त लागत का सुझाव देते हैं।
दुनिया भर के अन्य अनुमानों में शामिल हैं:
- संयुक्त राज्य अमेरिका - यूएस $ 1 ट्रिलियन - असुरक्षित देखभाल की आर्थिक लागत
- वैश्विक - दवा त्रुटियों पर यूएस $ 42 बिलियन
- कनाडा - प्रति वर्ष रोगी सुरक्षा घटनाओं से $ 2.75 बिलियन स्वास्थ्य उपचार लागत
व्यापक सामाजिक + आर्थिक लागत
स्वास्थ्य प्रणाली की लागत के अलावा, असुरक्षित देखभाल व्यापक आर्थिक और सामाजिक लागतों को प्रभावित करेगी। लागत में शामिल हैं:
उत्पादकता खो दिया
अनुपस्थिति, प्रस्तुतिवाद, दीर्घकालिक विकलांगता और समय से पहले मृत्यु दर
कार्यबल स्वास्थ्य के उत्पादकता प्रभाव
उदाहरण के लिए, यदि कर्मचारी अस्पताल में प्राप्त संक्रमण से बीमार हैं
देखभाल करने वालों की कीमत
अनौपचारिक देखभाल करने वालों पर प्रभाव जिन्हें काम से समय निकालने या पूरी तरह से काम छोड़ने की आवश्यकता हो सकती है
सामाजिक लागत
सामाजिक सामंजस्य पर प्रभाव, उदाहरण के लिए, यदि लोग अस्पताल जाने से डरते हैं।
कई अलग-अलग अध्ययन और पद्धतियां हैं जिन्होंने अर्थव्यवस्था की व्यापक लागत का अनुमान लगाने की कोशिश की है। क्या सुसंगत है कि इन अनुमानों से पता चलता है कि असुरक्षित देखभाल की व्यापक सामाजिक और आर्थिक लागत स्वास्थ्य देखभाल प्रणाली की लागत से बड़ी है, कुछ कई द्वारा।
स्वास्थ्य अर्थशास्त्र रोगी सुरक्षा में सुधार कैसे कर सकता है?
स्वास्थ्य अर्थशास्त्र कई तरीकों से रोगी सुरक्षा में सुधार करने में भूमिका निभा सकता है।
त्रुटियों और प्रतिकूल घटनाओं के वित्तीय प्रभाव को समझकर, स्वास्थ्य सेवा संगठनों को सुरक्षा में सुधार के लिए संसाधनों का निवेश करने के बारे में निर्णय लेने के लिए बेहतर ढंग से सुसज्जित किया जा सकता है। इसके अलावा, विभिन्न सुरक्षा हस्तक्षेपों के आर्थिक मूल्य को समझकर, स्वास्थ्य सेवा संगठन उन हस्तक्षेपों का चयन कर सकते हैं जो निवेश पर अच्छा रिटर्न प्रदान करते हुए सुरक्षा में सुधार करने की सबसे अधिक संभावना रखते हैं।
इसके अलावा, स्वास्थ्य अर्थशास्त्र यह पहचानने में मदद कर सकता है कि त्रुटियों और प्रतिकूल घटनाओं का सामना करने के लिए कौन सी रोगी आबादी सबसे अधिक जोखिम में है। इस जानकारी का उपयोग उन आबादी के लिए सुरक्षा हस्तक्षेपों को लक्षित करने के लिए किया जा सकता है जो लाभान्वित होने की सबसे अधिक संभावना रखते हैं।
अंत में, स्वास्थ्य अर्थशास्त्र विभिन्न सुरक्षा पहलों की लागत-प्रभावशीलता का आकलन करने में मदद कर सकता है। इस जानकारी का उपयोग सुरक्षा पहलों को प्राथमिकता देने और यह सुनिश्चित करने के लिए किया जा सकता है कि संसाधनों का उपयोग सबसे प्रभावी तरीके से किया जा रहा है।






















