Systèmes de soins intégrés : Introduction
Dans le monde entier, on s'accorde de plus en plus à dire que les soins intégrés et les soins centrés sur les personnes ont le potentiel d'améliorer considérablement la valeur des systèmes de santé.
Le NHS en Angleterre investit actuellement beaucoup dans le développement de 42 systèmes de soins intégrés. (Systèmes de soins intégrés et flux financiers)
Mais quelles sont les preuves à l'appui de cette affirmation ?
Services de santé intégrés axés sur les personnes
Avant de commencer, voyons en quoi consistent les systèmes de soins intégrés.
Le cadre des services de santé intégrés centrés sur les personnes a été adopté lors de la 69e Assemblée mondiale de la santé en 2016 et son influence n'a cessé de croître dans les pays à revenu élevé, intermédiaire et faible.
Définition : Services de santé intégrés
La définition du cadre des services de santé intégrés centrés sur les personnes est la suivante :
"Des services de santé gérés et fournis de manière à ce que les personnes reçoivent un continuum de services de promotion de la santé, de prévention des maladies, de diagnostic, de traitement, de gestion des maladies, de réadaptation et de soins palliatifs, coordonnés entre les différents niveaux et sites de soins au sein et au-delà du secteur de la santé, et en fonction de leurs besoins tout au long de la vie."
Stratégies pour les systèmes de soins intégrés
Il existe cinq stratégies de services de santé intégrés axés sur les personnes :
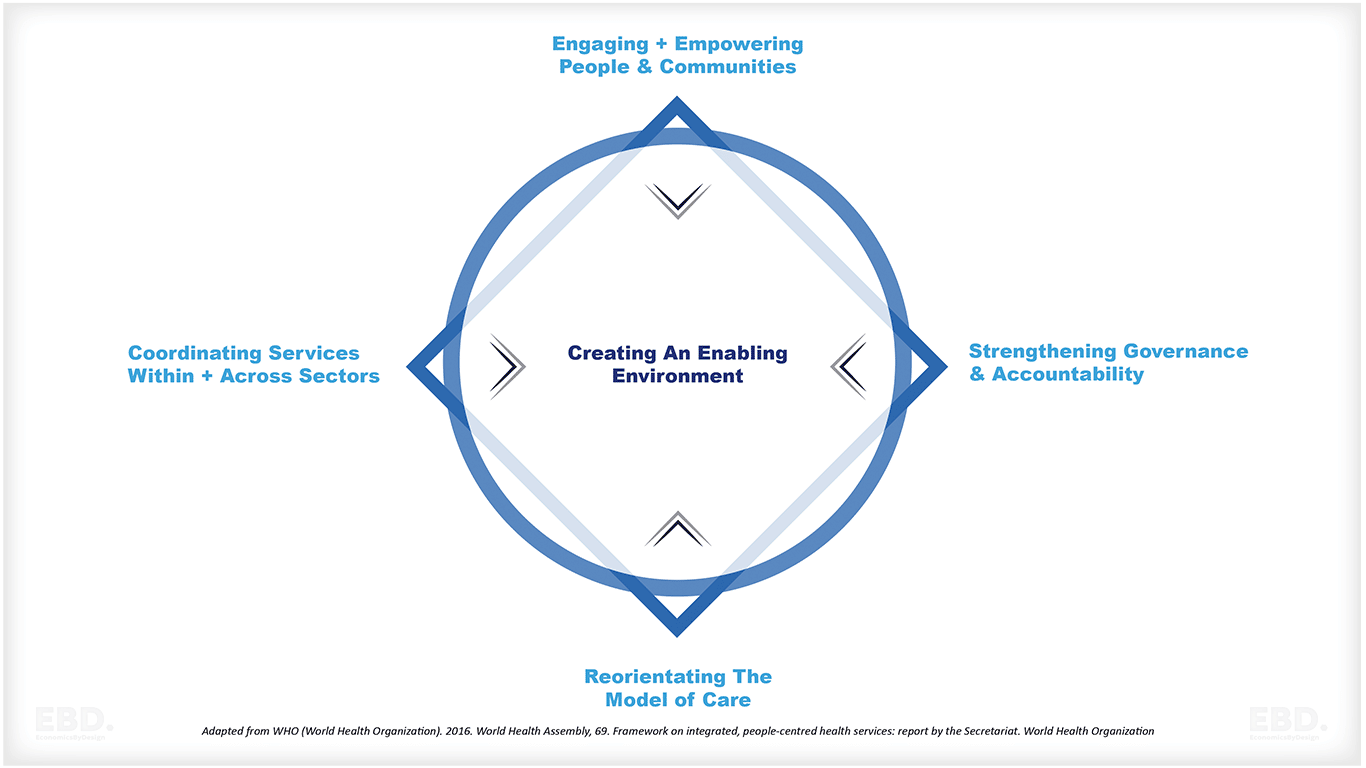
Caractéristiques des approches des systèmes de soins intégrés
L'approche de mise en œuvre doit être élaborée dans le contexte du pays et des conditions locales ; les caractéristiques clés d'une mise en œuvre réussie sont les suivantes
- Dirigé par le pays
- Axé sur les actions
- Participatory
- Renforcement du système
- Pratique fondée sur des données probantes
- Orientation vers les résultats
- Basé sur l'éthique
- Durable
Le cadre des services de santé intégrés centrés sur les personnes dispose d'excellents référentiels de directives, de bonnes pratiques et d'études de cas, qui méritent d'être consultés.
Fondation internationale pour les soins intégrés (IFIC)
La Fondation internationale pour les soins intégrés dispose également d'un fabuleux référentiel de preuves, dont le journal.
Les 9 piliers des soins intégrés de l'IFIC
Les 9 piliers des soins intégrés de l'IFIC (Lewis et Ehrenberg 2020) ont été développés sur la base des connaissances assimilées à travers un réseau mondial de plus de 20 000 membres de l'IFIC et ont été compilés pour accélérer l'adoption des soins intégrés alors que les systèmes de santé et de soins se rétablissent et se reconstruisent après le COVID-19.
Ils comprennent :
- Valeurs et vision communes soulignant la nécessité de considérer la santé de la population et l'intégration des services comme une responsabilité à l'échelle du système, toutes les parties prenantes s'engageant à travailler ensemble pour une vision commune.
- Santé de la population et contexte local : promouvoir le développement d'initiatives locales conçues autour des besoins locaux, des atouts de la communauté et des approches multisectorielles.
- Les personnes en tant que partenaires de soins , qui s'appuie sur le concept de responsabilisation des patients, des familles et des soignants dans le développement de la santé de la population.
- Resilient Communities and New Alliances l'importance des actifs communautaires et du capital social et communautaire comme moteur de l'efficacité des soins communautaires intégrés.
- Les capacités et les compétences du personnel , qui soulignent la nécessité de compétences de base et de pratiques de travail intégrées axées sur la défense des patients, la communication, le travail interdisciplinaire, les soins centrés sur les personnes et l'apprentissage continu.
- Gouvernance et leadership à l'échelle du système : promouvoir des modèles de gouvernance en réseau qui tiennent compte de la complexité et de l'interdépendance des systèmes de santé et favoriser la coopération plutôt que la concurrence.
- Les solutions numériques sont le "ciment" qui maintient ensemble les éléments constitutifs de l'intégration, depuis l'infrastructure jusqu'aux dossiers de soins partagés et aux technologies de santé numériques, afin d'améliorer le suivi, la gestion et la prestation des soins.
- Systèmes de paiement alignés l'utilisation des systèmes de paiement en tant qu'outils permettant aux fonds de circuler là où ils doivent circuler, et la conduite de ces systèmes en tant qu'intégration plutôt qu'en tant qu'inhibiteurs ou en tant qu'incitations perverses.
- Transparence des progrès, des résultats et de l'impact il n'existe pas de modèle unique de soins intégrés qui convienne à tous les systèmes ; les bonnes pratiques doivent impliquer le partage des résultats de manière transparente et honnête afin de promouvoir l'apprentissage continu.
L'arbre des connaissances, basé sur les 9 piliers, contient des liens préétablis vers des articles et des publications relatifs aux données probantes sur les systèmes de soins intégrés. Si vous êtes à la recherche de preuves, il vaut la peine de commencer ici.
Quelle est la qualité de la base factuelle ?
Malheureusement, malgré l'abondance d'articles et de documents, il n'est pas facile de naviguer ou de résumer les preuves. Le paysage des preuves est complexe et dépend autant de la qualité de la recherche que de la qualité du modèle d'intégration étudié.
Il existe de nombreuses études de cas de bonnes pratiques, et même lorsqu'elles ont fait l'objet de recherches approfondies, elles sont toutes très différentes et les résultats varient en fonction de la culture, de la géographie et des caractéristiques des systèmes de santé et de soins locaux.
En clair, il n'existe pas de modèle simple d'intégration qui puisse être copié pour être diffusé et adopté.
Jetons un coup d'œil à trois examens systématiques des preuves mondiales de la valeur des soins intégrés et à leurs conclusions respectives.
Nouveaux modèles de soins intégrés : bases factuelles
Notre premier examen, issu d'une étude récente financée par le National Institute of Health Research, s'est penché sur les preuves des nouveaux modèles de soins intégrés dans les pays développés : Baxter S, Johnson M, Chambers D, Sutton A, Goyder E, Booth A. Comprendre les nouveaux modèles de soins intégrés dans les pays développés : une revue systématique. Health Serv Deliv Res 2018;6(29).
L'équipe de Baxter a entrepris un examen systématique de la littérature internationale publiée pour découvrir les différents types d'interventions en matière de soins intégrés, leur mode de fonctionnement, les résultats obtenus et leur impact.
Types d'interventions en matière de soins intégrés
Il existe une énorme variété d'interventions qui entrent dans le cadre des soins intégrés et l'étude de Baxter et al (2018) a identifié les types de base suivants :
- évaluation conjointe
- parcours de soins intégrés
- critères d'orientation partagés / convenus
- coordination des soins
- examens conjoints / décharge
- technologies de l'information intégrées et dossiers des patients
- nouveaux services
- équipes pluridisciplinaires
- relocalisation / réaffectation des rôles du personnel
- mise en service conjointe
- intégration financière
- intégration organisationnelle
Parmi ceux-ci, les plus fréquemment cités sont les parcours de soins intégrés et le recours à des équipes multidisciplinaires.
Preuve de l'impact
Comme c'est souvent le cas avec les interventions complexes, les preuves de l'impact de ces interventions sur les résultats des patients, les expériences du personnel et l'efficacité opérationnelle étaient difficiles à interpréter et à généraliser. Mais l'examen a conclu que les nouveaux modèles de soins intégrés peuvent :
- accroître la satisfaction des patients,
- améliorer la qualité perçue des soins
- améliorer l'accès aux services.
Intégration à l'interface primaire secondaire
L'un des principaux problèmes dans le domaine des soins de santé est l'interface entre les soins primaires et les services cliniques spécialisés. Nous avons tous fait l'expérience de problèmes de transition entre les soins primaires et les soins secondaires (orientation) et inversement (gestion et sortie). Un aspect important de l'intégration doit consister à améliorer la coordination des soins entre ces deux groupes de professionnels de la santé et, souvent, entre les deux types de soins.
Mais que disent les preuves ?
En 2015, une étude a été publiée dans l'Australian Journal Of Primary Health : Geoffrey K. Mitchell, Letitia Burridge, Jianzhen Zhang, Maria Donald, Ian A. Scott, Jared Dart et Claire L. Jackson : "Systematic review of integrated models of health care delivered at the primary-secondary interface : how effective is it and what determines effectiveness ?".
L'équipe a procédé à un examen systématique de la littérature internationale pour étudier spécifiquement l'intégration verticale dans la gestion des maladies chroniques/complexes pour les patients individuels.
Quelles sont les caractéristiques qui ont facilité les améliorations ?
Cette équipe a identifié six éléments qui semblent faciliter l'amélioration des modèles de soins intégrés dans l'ensemble de la division primaire secondaire :
- équipes pluridisciplinaires
- communication et échange d'informations
- directives et parcours de soins partagés
- la formation et l'éducation
- accès et accessibilité
- des modèles de financement viables
Preuve des résultats
Cette revue a examiné les résultats économiques. Mais ceux-ci se sont limités aux coûts et n'ont couvert que quelques études. Les résultats variaient, certaines études montrant une diminution des coûts globaux et d'autres une augmentation des coûts. Comme de nombreuses évaluations économiques, les résultats dépendaient du point de départ, de l'ampleur du changement et du contexte géographique et du système de santé local. Les études ont toutefois montré une augmentation modeste des résultats cliniques et des améliorations significatives des résultats des processus.
Soins intégrés : coûts et effets
Notre dernière étude en vedette était une revue systématique des coûts et des effets des soins intégrés, publiée dans le European Journal of Health Economics (2020). Stephen Rocks, Daniela Berntson, Alejandro Gil-Salmeron, Mudathira Kadu3, Nieves Ehrenberg, Viktoria Stein, Apostolos Tsiachristas "Cost and effects of integrated care : a systematic literature review and meta-analysis" (2020).
Il s'agissait d'un examen systématique de la littérature internationale portant uniquement sur le rapport coût-efficacité des soins intégrés.
Preuve de l'impact
Cette étude a montré que les systèmes de soins intégrés entraînaient des coûts inférieurs et des résultats supérieurs dans toutes les régions couvertes (Amérique du Nord, Europe, Australie, Asie et Afrique). Ils ont constaté que l'impact sur les coûts et les résultats était généralement observé lorsque les études étaient suivies sur une période de temps raisonnable (au moins plus d'un an). Il faut donc du temps pour que les avantages se concrétisent.
Ce qui est vraiment intéressant, c'est qu'ils ont constaté que les résultats variaient selon le type d'intervention de soins intégrés :
- les programmes de gestion des maladies ont réduit les coûts et amélioré les résultats
- les équipes de soins intégrés ont réduit les coûts
- la coordination des soins a augmenté les coûts
- la gestion intégrée des soins améliore les résultats
- les parcours de soins intégrés n'ont montré aucun changement dans les coûts ou les effets !
Que devons-nous faire des preuves ?
Tout d'abord, il est difficile de procéder à un examen systématique des preuves relatives à un concept.
Les soins intégrés sont un sujet extrêmement vaste, aux définitions et applications multiples. C'est un peu comme faire un examen systématique de l'impact de l'alimentation sur la santé - il y a trop de variations et les résultats n'ont aucun sens.
Que devons-nous conclure de ces preuves ?
La rareté des preuves comparables ne signifie pas que l'intégration en tant que concept ne vaut pas la peine d'être réalisée, mais plutôt qu'il n'existe pas de modèle unique à partir duquel nous pouvons généraliser.
En outre, malgré tous les problèmes, les trois examens systématiques suggèrent qu'il existe des preuves que la conception et la mise en œuvre de systèmes et de services de soins de santé centrés sur les personnes et intégrés contribuent à améliorer la santé de la population, les résultats des patients et l'efficacité du système de santé.
Les services de santé intégrés centrés sur les personnes sont aussi clairement une bonne chose d'un point de vue théorique. Et c'est une composante importante de la santé de la population et de l'économie en général.
Comment ne pas aimer ?
Que devons-nous faire ?
En pratique, si vous voulez ajouter de la valeur au système de santé et de soins en améliorant l'intégration, vous devez examiner ce qui se fait actuellement, comment cela peut être amélioré, ce que cela coûtera, quels en seront les avantages et si nous pouvons nous le permettre.
Vous pouvez chercher des idées dans la littérature. Mais il est difficile de simplement copier un modèle qui a fonctionné ailleurs dans le monde. Ce n'est pas parce qu'il a eu un impact ailleurs qu'il est adapté à votre situation locale.
Il s'agit en fait d'intégrer la valeur dès le début et de mesurer les résultats par le biais de l'évaluation par la suite - après tout, il est probablement utile d'étayer la base de données probantes !






















