Le personnel de santé
Le personnel de santé fait partie intégrante de tout système de santé performant. Il existe de nombreuses professions différentes qui constituent collectivement le personnel de santé (voir, par exemple, "Le personnel de santé : un guide simple") : Le personnel de santé : un guide simple. Ils possèdent tous des aptitudes, des capacités et des compétences qui reflètent l'éducation, la formation et le développement professionnel continu dont ils ont besoin pour fournir des services de santé correspondant à leur rôle.
Il est donc essentiel de veiller à ce que l'éducation et la formation du personnel de santé répondent aux normes requises pour fournir des soins de qualité. Cet éclairage économique fournira une vue d'ensemble des composantes clés de l'éducation et de la formation pour les professions de santé.
Quels sont les modèles traditionnels d'éducation et de formation des professionnels de la santé ?
Les modèles traditionnels d'éducation et de formation comprennent
- l'acquisition des connaissances de base à l'école
- développement avancé des connaissances et des compétences par le biais d'écoles supérieures et/ou d'un établissement d'enseignement supérieur, souvent associé à des stages en milieu clinique
- des connaissances, des compétences et des capacités spécialisées par le biais d'un apprentissage post-universitaire, également combiné à des stages en milieu clinique
- la formation en cours d'emploi avant et après l'inscription, dispensée par les prestataires de soins de santé/employeurs, avec le soutien d'organismes professionnels
- le développement professionnel continu par la participation à des événements et des expériences d'apprentissage.
Il s'agit d'un partenariat complexe entre les stagiaires, les superviseurs, les employeurs, les établissements d'enseignement et les organismes professionnels. Chaque profession a son propre parcours, et chaque pays a ses propres exigences en matière d'enregistrement de la pratique et ses propres dispositions en matière de gouvernance.
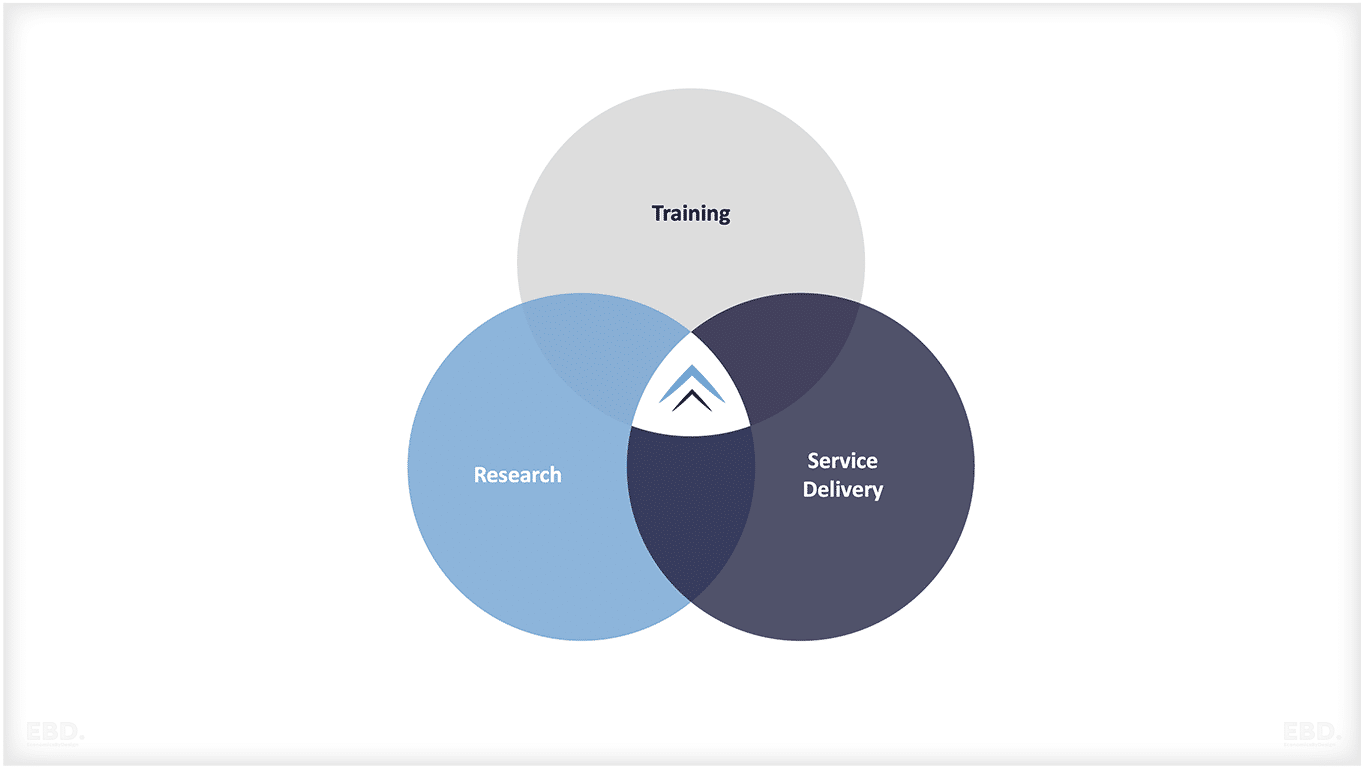
Souvent, les institutions qui soutiennent l'éducation et la formation du personnel de santé sont également engagées dans la recherche et le développement. La ligne de démarcation entre la prestation de services, la formation et la recherche peut être floue, car les fortes interrelations se combinent pour améliorer la qualité de ces trois domaines.
Quelles sont les innovations en matière d'éducation et de formation des professionnels de la santé ?
Les modèles traditionnels d'éducation et de formation des professionnels de la santé ont rapidement évolué au cours de la dernière décennie. En particulier, la technologie a permis d'utiliser des options d'apprentissage à distance, des programmes d'apprentissage basés sur le web, des simulations et des expériences de réalité virtuelle pour faciliter l'acquisition et la rétention des connaissances et des compétences.
Avec le développement des systèmes de soins intégrés, de nouveaux programmes de formation ont été mis en place pour promouvoir l'amélioration de la pratique, la pratique avancée et l'apprentissage pluriprofessionnel. Des diplômes de troisième cycle en pratique avancée ont été créés, couvrant la pratique clinique, le leadership, la gestion, la recherche et l'éducation.
De plus en plus, la formation ne se fait plus uniquement sur la base du "temps de service", mais sur la base de la capacité à démontrer ses compétences et ses aptitudes.
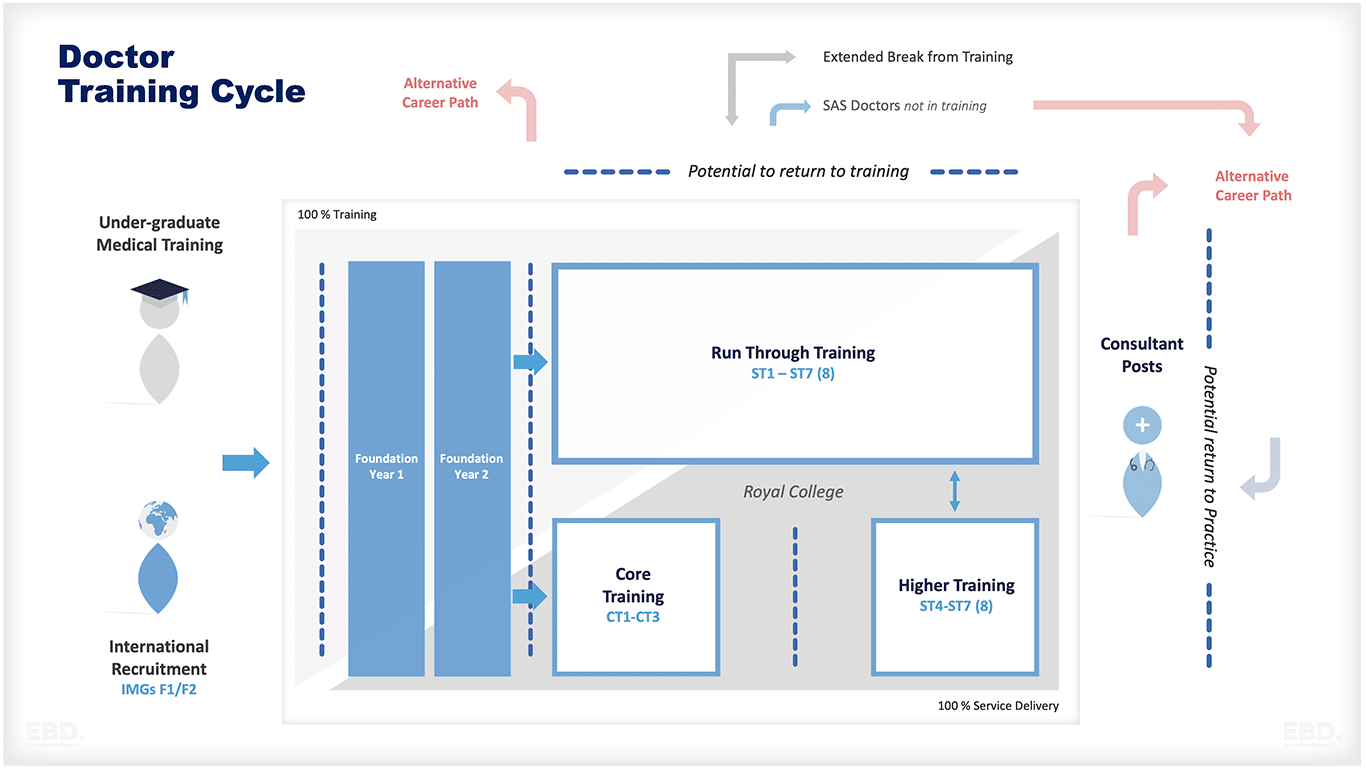
Comment fonctionne un parcours de formation ?
La figure ci-dessous illustre le parcours de formation type d'un médecin au Royaume-Uni.
Écoles de médecine de premier cycle
Ce programme peut durer entre quatre et sept ans, en fonction du parcours choisi. Il est dispensé par des établissements d'enseignement supérieur accueillant des facultés de médecine liées à des hôpitaux universitaires pour les stages cliniques.
Voici quelques exemples d'écoles de médecine et d'hôpitaux universitaires du monde entier :
ROYAUME-UNI
Université d'Oxford, Imperial College London, King's College London, University College London, Université de Cambridge, Université de Manchester.
Royal Free Hospital, St Thomas' Hospital, Great Ormond Street Hospital, Guy's and St Thomas', NHS Foundation Trust et University College London Hospitals.
ÉTATS-UNIS
Harvard Medical School, Johns Hopkins School of Medicine, Stanford School of Medicine et Duke University School of Medicine.
Massachusetts General Hospital, Mayo Clinic, Cleveland Clinic, Johns Hopkins Hospital et UCLA Medical Center.
L'Europe
Université de technologie RWTH d’Aix-la-Chapelle, Allemagne ; Karolinska Institutet en Suède ; l’Université d’Uppsala en Suède ; Université Paris-Descartes, France et Université Ludwig-Maximilians à Munich, Allemagne.
Charité-Universitätsmedizin Berlin, Hospital Clínic de Barcelona, Academic Medical Centre Amsterdam et Helsinki University Central Hospital.
Canada
Faculté de médecine de l'Université de Toronto, Faculté de médecine de l'Université McGill, Université McMaster, Michael G. DeGroote School of Medicine et Faculté de médecine de l'Université de Colombie-Britannique.
L'hôpital d'Ottawa, l'hôpital général de Toronto et l'hôpital général de Vancouver.
Inde
Sri Ramachandra Medical College and Research Institute, All India Institute of Medical Sciences, Jawaharlal Nehru Medical College et Bangalore Medical College.
All India Institute of Medical Sciences, Christian Medical College Vellore, Postgraduate Institute of Medical Education & Research (PGIMER) et Apollo Hospitals.
Amérique du Sud
Universidade Federal do Rio de Janeiro, Universidad Nacional Autónoma de México, Pontificia Universidad Católica Argentina et Universidad Peruana Cayetano Heredia.
Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, Instituto Nacional de Cancerología.
Asie
National Taiwan University College of Medicine, Seoul National University College of Medicine, Peking University Health Science Center et The Medical School of Zhejiang University, Ateneo School of Medicine and Public Health, National University of Singapore Yong Loo Lin School of Medicine, The University of the Philippines College of Medicine.
National Taiwan University Hospital, Seoul National University Bundang Hospital, Peking Union Medical College Hospital, Siriraj Hospital, The Philippines General Hospital, Singapore General Hospital et Chiang Mai University Faculty of Medicine.
Afrique
Faculté des sciences de la santé de l'université du Cap, école de médecine de l'université du Caire, école de médecine de Makerere et collège médical de l'université Aga Khan.
Groote Schuur Hospital en Afrique du Sud, Kenyatta National Referral & Teaching Hospitals au Kenya, Muhimbili National Hospital en Tanzanie et University of Ibadan Teaching Hospital au Nigeria.
Australie
École de médecine de l'université de Monash, école de médecine de l'université de Melbourne, école de médecine de l'université de Sydney et école de médecine de l'université du Queensland.
Royal Prince Alfred Hospital, The Alfred Hospital et St Vincent's Hospital Australia.
Le paysage mondial de l'enseignement médical est en constante évolution. De nouvelles écoles et de nouveaux hôpitaux sont créés chaque année pour répondre aux objectifs ambitieux fixés par leurs pays respectifs en matière de services et de normes de soins de santé. Il existe également une variété de possibilités de formation pour les médecins, les infirmières et les autres professionnels de la santé qui souhaitent poursuivre leurs études ou se spécialiser dans des domaines spécifiques.
Formation de base
Il s'agit d'une passerelle entre les études de médecine et le travail en tant que consultant stagiaire. L'inscription complète intervient après l'année de formation 1. Le programme de l'année de fondation est géré au niveau national par le UK Foundation Programme Office (UKFPO) et dispensé dans des écoles de fondation situées dans des hôpitaux. Les stagiaires sont rémunérés pour travailler à temps plein mais sont principalement impliqués dans des activités de formation par rotation. Les postes sont largement subventionnés par une aide salariale financée au niveau national.
Quelques exemples d'écoles de fondation :
ROYAUME-UNI
Thomas' NHS Foundation Trust, University College London Hospitals (UCLH) NHS Foundation Trust et Imperial College Healthcare NHS Trust.
ÉTATS-UNIS
Brigham and Women's Hospital, Duke University Medical Center et Mayo Clinic
L'Europe
Charité-Universitätsmedizin Berlin, Hospices Civils de Lyon et Ziekenhuis Oost Limburg
Inde
All India Institute of Medical Sciences (AIIMS), Postgraduate Institute of Medical Education & Research (PGIMER) et Christian Medical College Vellore
Amérique du Sud
Fundação Faculdade Federal de Ciências Médicas da Paraíba, Hospital Universitario San Ignacio et Instituto Nacional de Cancerología.
Asie
National Taiwan University Hospital, Chulalongkorn University Faculty of Medicine at King Chulalongkorn Memorial Hospital et Seoul National University Bundang Hospital, Chiang Mai University Faculty of Medicine, Institut Kesihatan Umum Malaysia (IKUM) et Singapore General Hospital.
Afrique
Groote Schuur Hospital, Muhimbili National Hospital et Kenyatta National Referral & Teaching Hospitals.
Australie
L'hôpital Royal Prince Alfred, l'hôpital St. Vincent et l'hôpital Westmead
Formation spécialisée
La progression dans la formation spécialisée dépend de la spécialité. La formation spécialisée en médecine générale dure 3 ans après la formation initiale. La formation spécialisée peut se dérouler en continu pour certaines spécialités OU peut être dissociée en une formation de base suivie d'une formation supérieure. Les stagiaires sont rémunérés à temps plein et sont pris en charge par les employeurs grâce à des subventions financées au niveau national. Les stagiaires alternent sur des postes attribués/approuvés par les doyennés régionaux.
Les collèges royaux exigent des candidats qu'ils passent des examens d'adhésion pour compléter la formation de base et la formation spécialisée - chaque collège facture ses propres frais. Le recrutement est coordonné au niveau national. La formation globale s'achève par la délivrance du certificat d'achèvement de la formation par le General Medical Council (GMC).
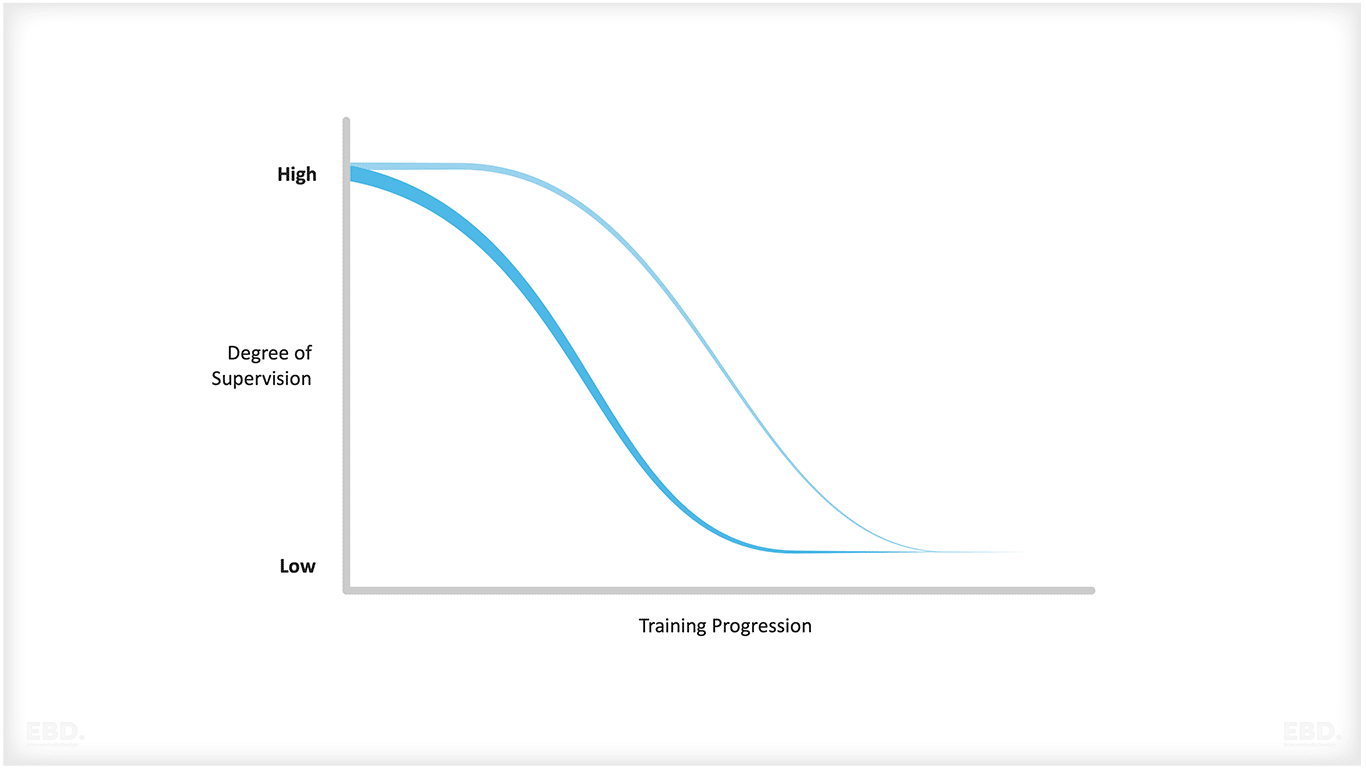
Au Royaume-Uni, la formation spécialisée et la prestation de services sont étroitement liées. Globalement, on estime que les médecins en formation dans le NHS passent environ 50 % de leur temps à fournir des services sans supervision. Ce chiffre est plus faible au début de leur formation spécialisée, mais beaucoup plus élevé lorsqu'ils atteignent la fin de leur formation spécialisée.
En Europe, la rotation des postes est plus courante pour la formation spécialisée et la supervision varie d'un pays à l'autre. Les diplômes de spécialité sont délivrés par l'EBMA ( European Board of Medical Assessors ), mais le processus et la structure de la formation spécialisée peuvent varier selon les pays.
En Asie, la rotation et la supervision sont plus courantes. Les frais varient en fonction du pays - le Japon impose des frais fixes pour les examens de spécialité, tandis que Singapour impose des frais variables en fonction de la spécialité). La formation peut être financée directement par les employeurs ou les particuliers, mais des bourses et des subventions sont également disponibles auprès du gouvernement et d'autres sources.
En Afrique, les pays ont développé des systèmes de formation basés sur les compétences, tandis que d'autres utilisent encore des formats plus traditionnels. La supervision est variable et les frais varient d'un pays à l'autre. L'enseignement médical a été fortement subventionné dans certains pays africains, avec des bourses accordées par le gouvernement ou d'autres sources.
En Australie et en Nouvelle-Zélande, les qualifications médicales spécialisées sont délivrées par l'Australian Medical Council (AMC) et le Medical Council of New Zealand (MCNZ). La supervision est généralement assurée par des superviseurs qui ont réussi les examens pertinents dans leur spécialité. Les candidats doivent terminer leur formation pour pouvoir s'inscrire auprès d'un organisme médical professionnel.
Inscription
Il existe trois types d'enregistrement auprès du GMC :
- Provisoire - permet à un médecin nouvellement qualifié d'achever la formation clinique générale nécessaire à l'enregistrement complet = cela se produit après l'obtention du diplôme de l'école de médecine.
- Plein - permet aux médecins de travailler sans supervision dans le NHS ou dans un cabinet privé = à la fin de la première année d'études.
- Spécialiste - il est nécessaire pour travailler en tant que consultant = à la fin de la formation de spécialiste.
Coûts de formation
Selon les estimations du PSSRU Unit Costs of Health & Social Care , la délivrance d'un diplôme de médecine en cinq ans coûte environ 250 000 livres sterling (2022) par étudiant. Si l'on inclut les deux années de formation initiale, ce coût passe à 327 000 £. Si l'on atteint le niveau de consultant, les coûts globaux s'élèvent à 584 000 livres sterling.
Ces coûts comprennent les frais de scolarité, les frais de subsistance et le manque à gagner, les stages cliniques et les salaires des médecins en formation. La majeure partie de la formation est financée par le gouvernement, mais certains frais de scolarité - ainsi que le loyer et les frais de subsistance - sont à la charge de l'étudiant.
Innovation dans l'enseignement médical
Les possibilités d'utiliser des programmes de formation innovants tels que les apprentissages se multiplient également. À partir de 2023, au Royaume-Uni, il sera possible de suivre une formation pour devenir médecin dans le cadre d'un nouveau programme d'apprentissage du diplôme de médecin.
Une autre initiative intéressante est celle des "titres". Par exemple, le diplôme de gestion des maladies du sein permet aux médecins qui ont terminé leur formation initiale de se spécialiser pendant trois ans dans la gestion des maladies du sein. Pour en savoir plus, consultez notre étude de cas sur l'optique économique.
Le NHS a également mis en place un programme d'apprentissage assisté par la technologie (Technology Enhanced Learning). Pour les professionnels de la santé, l'utilisation de la simulation, des outils numériques et des techniques de communication avancées peut accroître les possibilités de compléter les modèles de supervision individuelle par des modèles de supervision individuelle, ce qui devrait réduire les exigences globales en matière de supervision au fur et à mesure de la progression de la formation des médecins.
Qu'est-ce que le développement professionnel continu ?
Le développement professionnel continu est la façon dont le personnel de santé est de plus en plus censé maintenir ses connaissances et ses compétences. Les soins de santé ne cessent d'innover et de s'améliorer et il est essentiel que les professionnels de la santé se tiennent au courant des dernières données et normes de pratique.
Le développement professionnel continu implique d'assister à des conférences et à des séminaires, de suivre des cours en ligne et d'apprendre de ses pairs. Il comprend également la rédaction d'articles pour des revues professionnelles ou la réalisation de projets de recherche.
Souvent, les organismes de réglementation exigent que les professionnels de la santé participent à des programmes accrédités de développement professionnel continu pour conserver leur autorisation d'exercer. Toutefois, il existe des différences considérables d'un pays à l'autre.
Une étude européenne (EAHC/2013) a montré que dans tous les États membres de l'UE, il existait d'énormes différences quant à la question de savoir si le développement professionnel continu était obligatoire, et pour quelles professions, et si la participation au développement professionnel continu était liée à l'examen de l'autorisation d'exercice de la profession.
En Autriche, par exemple, tous les principaux groupes professionnels (pharmaciens, médecins, sages-femmes, infirmières et dentistes) sont tenus par la loi de participer à une formation professionnelle continue, mais celle-ci n'est pas liée à l'autorisation d'exercer. En Suède, aucune de ces professions n'était tenue de suivre un programme de développement professionnel continu.
Quel est le rôle des régulateurs professionnels ?
Chaque pays a ses propres dispositions pour réglementer les professionnels de la santé et fixer les conditions d'enregistrement et d'autorisation d'exercer. D'une manière générale, ces organismes de réglementation ont le devoir fondamental de protéger les patients et sont responsables de ce qui suit :
- fixer des normes à respecter par les individus en termes de compétence, de conduite, d'éthique, etc.
- fixer des normes pour les cours d'éducation et de formation et les stages de pratique clinique
- la tenue d'un registre public des personnes autorisées à exercer leur profession
- traiter les plaintes et évaluer l'aptitude continue à exercer.
Certains régulateurs professionnels sont issus d'associations professionnelles créées à l'origine pour représenter et protéger les intérêts professionnels d'un groupe de spécialistes de la santé.
Il y a là un conflit d'intérêts potentiel entre la représentation des intérêts de la profession et la garantie de la sécurité des patients. C'est pourquoi il faut une séparation claire entre les associations professionnelles et les régulateurs, ces derniers ayant la responsabilité générale de fixer des normes, de réglementer et de contrôler la pratique professionnelle.
Une récente enquête mondiale sur les régulateurs (Besancon et al LINK) a révélé qu'environ la moitié des systèmes de régulation des professionnels de la santé étaient des régulateurs gouvernementaux, que plus d'un quart relevait de la responsabilité d'un organisme professionnel et que le reste était une combinaison des deux. Ces chiffres varient très peu d'un groupe professionnel à l'autre.
Quels sont les principaux défis en matière d'éducation et de formation des professionnels de la santé ?
L'efficacité de l'éducation et de la formation des professionnels de la santé se heurte à un certain nombre de difficultés. Il s'agit notamment de
Suivre les progrès technologiques
Le rythme rapide de l'innovation signifie que les professionnels de la santé doivent rester à la pointe des développements numériques et scientifiques et être en mesure de les utiliser efficacement dans leur pratique quotidienne. Le développement professionnel continu peut y contribuer, mais la supervision, la cohérence et la relation avec les tests d'aptitude à la pratique varient d'une profession à l'autre et d'un pays à l'autre.
Assurance qualité
Il est complexe de garantir que les programmes d'éducation et de formation répondent aux besoins des soins de santé et qu'ils sont dispensés selon des normes élevées et constantes. Cela dépend de la mise en place de systèmes d'assurance qualité efficaces, avec des normes spécifiques pour chaque profession.
Coût
L'élaboration d'un programme d'études et l'organisation de cours de formation répondant aux normes requises peuvent entraîner des coûts importants. Cela peut s'avérer particulièrement difficile dans les pays à faibles ressources.
Trouver un équilibre entre la théorie et la pratique
L'éducation et la formation en matière de soins de santé doivent préparer les diplômés à acquérir à la fois les connaissances théoriques et les compétences pratiques nécessaires à une pratique clinique sûre. Il est souvent difficile d'atteindre cet objectif dans le cadre de programmes de formation courts, en particulier dans des environnements où les ressources sont limitées.
Actions
Remédier aux disparités dans l'accès à l'éducation et à la formation de tous les professionnels de la santé, indépendamment de leur sexe, de leur appartenance ethnique ou de leur milieu socio-économique, est un véritable défi dans tous les pays. Il est particulièrement important que les professionnels de la santé représentent les patients et les zones géographiques qu'ils servent.
Mesure des résultats
Il est extrêmement difficile d'évaluer les résultats des programmes d'éducation et de formation sur les individus et l'impact qu'ils ont sur les résultats en matière de santé, mais cela est important si l'on veut maintenir une pratique clinique efficace et de haute qualité dans toutes les disciplines.
Pour garantir que les professionnels de la santé sont correctement formés et compétents pour exercer en toute sécurité, les organismes de réglementation des professions de santé doivent veiller à ce que les prestataires de cours d'éducation et de formation et de stages de pratique clinique respectent des normes minimales, afin que les diplômés soient des praticiens compétents et sûrs.
Les régulateurs doivent également collaborer avec les organismes professionnels pour veiller à ce que les programmes de formation suivent les progrès technologiques et s'efforcer d'assurer l'égalité d'accès à l'éducation et à la formation pour tous les professionnels de la santé. Enfin, elles doivent mesurer les résultats des programmes d'éducation et de formation afin d'évaluer leur impact sur la santé.
Planification de la main-d'œuvre
Il y a souvent un décalage entre le nombre de places à l'université et le nombre de places en formation clinique nécessaires pour progresser dans le parcours de formation et de développement. Lorsque les gouvernements jouent un rôle de premier plan dans la planification des effectifs, ces risques peuvent être quelque peu atténués.
Cependant, lorsque l'éducation et la formation du personnel de santé ne sont pas coordonnées, il peut y avoir de sérieux goulets d'étranglement qui entraînent un gaspillage d'efforts et de talents, et/ou une pénurie de certains groupes de personnel.
Pour une discussion sur les défis posés par les questions de planification de la main-d'œuvre, veuillez consulter l'objectif économique.
Quels sont les principaux coûts liés à l'éducation et à la formation d'un professionnel de la santé ?
L'éducation et la formation d'un professionnel de la santé peuvent être très coûteuses. Les coûts peuvent inclure la mise à disposition d'infrastructures telles que des équipements spécialisés et des laboratoires, les salaires du personnel chargé de dispenser la formation, le coût de l'élaboration des programmes d'études, les frais d'examen et d'évaluation. Ces coûts peuvent varier en fonction du type de spécialité et de la région du monde où l'enseignement ou la formation est dispensé. Dans des contextes où les ressources sont limitées, ces coûts peuvent être prohibitifs.
Outre ces coûts, il faut également tenir compte des coûts financiers et des coûts d'opportunité. Il s'agit notamment du coût de la perte de productivité pendant que les professionnels de la santé suivent un enseignement ou une formation, du coût du recrutement et de la formation du personnel de remplacement, et de toute perte de revenus résultant de la réduction du nombre de patients en raison de l'absence du personnel pour des études ou une formation.
D'une manière générale, l'éducation et la formation des professionnels de la santé constituent l'un des investissements les plus importants d'un système de santé. Il est essentiel de veiller à ce que tous les coûts soient pris en compte lorsque l'on décide d'investir dans des programmes d'éducation et de formation pour les professionnels de la santé.
Selon les estimations du PSSRU Unit Costs of Health & Social Care, la formation d'une infirmière, d'un kinésithérapeute, d'un ergothérapeute, d'un orthophoniste, d'un diététicien, d'un radiographe et d'un travailleur social coûte entre 65 000 et 66 000 livres sterling au Royaume-Uni. À titre de comparaison, le coût de la formation d'un médecin jusqu'au stade FY1 (enregistrement) s'élève à environ 312 000 livres sterling.
Références utiles
Organisation mondiale de la santé : Stratégie mondiale sur les ressources humaines pour la santé : effectifs 2030 (2016)
Okoroafor, S.C., Ahmat, A., Asamani, J.A. et al. An overview of health workforce education and accreditation in Africa : implications for scaling-up capacity and quality. Hum Resour Health 20, 37 (2022). https://doi.org/10.1186/s12960-022-00735-y
Besancon, LJR. Rockey, P. Zanten, M. "Regulation of Health Professions : Disparate Worldwide Approaches are a Challenge to Harmonization" (2012) World Medical Journal 58(4)( 127-136)
EAHC/2013/Health/07 - Étude concernant l'examen et la cartographie du développement professionnel continu et de l'apprentissage tout au long de la vie pour les professionnels de la santé dans l'UE
Contrat n° 2013 62 02 RAPPORT FINAL.
PSSRU Unit Costs of Health & Social Care (Coûts unitaires de la santé et des soins sociaux). Université du Kent (Royaume-Uni). https://www.pssru.ac.uk/project-pages/unit-costs/
Korpal, M., Kvas, Z., Abrahamowicz, M., et al "Cost Analysis of Health Professional Education : A Systematic Review" (2018) PLoS One 13(10) : e0205218. doi : 10.1371/journal.pone .0205218 https://journals.plos.org/plosone/article?id=10.1371/journal.pone .0205218 Consulté le 27 mars 2021.
Kaufman, D., Chen, L., Ivers, L., et al "Cost-effectiveness of human resources for health interventions" (2016) Human Resources for Health 14:64. https://hrh.bmj.com/content/14/1/64 Consulté le 27 mars 2021.