Creación de valor en la planificación del personal del SNS

Las presiones para recortar costes son cada vez mayores, pero es más importante que nunca invertir la tendencia a tratar la mano de obra como un coste y no como un activo, a la hora de desarrollar planes y planteamientos de mano de obra.
Muchas organizaciones y sistemas con los que trabajamos consideran el personal como un coste. Las solicitudes de contratación se examinan y bloquean, las vacantes se consideran una forma de reducir los gastos excesivos y los planes de capacidad para recuperar los atrasos son esencialmente planes para "hacer sudar la gota gorda".
Cada vez más juntas y organizaciones de atención integrada están entrando en diversas formas de "medidas especiales" por razones financieras y el NHS se enfrenta a niveles sin precedentes de gasto excesivo. Guardian informaba en septiembre de 23 que el NHS tendrá una deuda de 7.000 millones de libras en 2024.
En sus planes y actuaciones, las organizaciones sanitarias y asistenciales suelen equilibrar las necesidades de tres aspectos fundamentales:
- Usuarios del servicio o pacientes: las personas para las que existe el servicio.
- Personal: las personas que prestan el servicio
- La organización: la entidad que reúne al personal y a los usuarios de los servicios para generar valor.
Nuestra experiencia de trabajo en reducción de costes y economía de la salud nos dice que es la presión la que inclina la balanza hacia uno u otro grupo. En estos momentos, observamos presiones en los tres ámbitos.
- Los hospitales con los que trabajamos se enfrentan a previsiones de crecimiento de la demanda superior al 5% anual.
- El personal actual está sometido a presiones, como demuestran las huelgas y el aumento de la rotación.
- La organización está infrafinanciada, infracapitalizada y, en consecuencia, es poco eficaz.
Pero son las presiones sobre los costes las que parecen dominar en este momento, a nivel nacional, regional, de sistema y de organización.
Si la presión se inclina hacia el coste, generalmente conduce a respuestas reactivas y a corto plazo para reducirlo. Lo que se necesita es una planificación estratégica de la plantilla a largo plazo. Pero las presiones a corto plazo se interponen. Las organizaciones y los sistemas actúan como si se tratara de una "reconversión" del sector privado. Además de perjudicar la experiencia del personal y los resultados de los usuarios de los servicios, esto conduce a lo contrario de lo que debería pretender: un mayor coste de los servicios a largo plazo.
El excelente "El rompecabezas de la productividad del NHS", destaca la necesidad de este planteamiento aparentemente contraproducente para reducir costes. Se necesita una gran inversión en tecnología Y PERSONAL si realmente queremos crear un servicio rentable y de alta calidad.
Los sistemas y organizaciones sanitarios deben seguir centrándose en el personal mientras tratan de controlar los costes y hacer frente a la creciente demanda de los usuarios. Deben dedicar tiempo a la formación, el perfeccionamiento y el cuidado del personal a la hora de elaborar planes de personal en un mundo en el que aumentan los niveles de demanda de los usuarios de los servicios y la presión sobre los costes, y considerar al personal como un activo midiendo su impacto en el servicio, no su coste.
Planificación de personal a la antigua usanza, en la que el valor sólo equivale al coste
Somos lo bastante mayores como para recordar los primeros años de la década de 2000, cuando en los centros sanitarios todo giraba en torno al control y la reducción de costes. Cuando los centros que no funcionaban bien financieramente tenían que elaborar un Plan de Mejora de Costes (CIP), un Plan de Rendimiento y Eficiencia (P&E), un Esquema de Reducción de Costes y Eficiencia (CRES) o alguna otra estrategia dirigida por consultores de gestión para operar dentro de sus posibilidades.
En su momento, éstas se centrarían en la posibilidad de reducir los puestos equivalentes a tiempo completo sobre la base de que la mano de obra representaba casi la la mitad de los costes sanitarios. Sin embargo, esta visión del personal era totalmente errónea. En lugar de ver el personal del SNS como un coste que hay que controlar, deberíamos apreciar que los profesionales sanitarios son un activo valioso que hay que cuidar.
Los consorcios que consideran el "coste" exploraron dos opciones para controlarlo: o bien pagar menos en las cuentas bancarias del personal o bien pagar menos en las cuentas bancarias de los proveedores. De nuevo, esto es, en sí mismo, correcto si sólo se consideran estos recursos como un coste, ya que esto ve el gasto de la fuerza de trabajo como algo indeseable y algo que debe reducirse.
Avancemos hasta 2023, a través de los días en los que la espera en Urgencias y, finalmente, en la atención electiva superó los máximos permitidos, a través del cierre de los PCT y la invención de los Grupos de Puesta en Marcha Clínica (CCG), a través de los años de COVID y la suspensión urgente de contratos y modelos de pago y emergiendo en un mundo naciente de sistemas de atención integrada, salud de la población y una coordinación más eficiente de la atención.
Inmediatamente después de Covid-19 se habló mucho más de la demanda y la desigualdad que de los costes, y más de la moral, el bienestar y la retención de los trabajadores. En general, se hablaba de la escasez de personal necesario para satisfacer la demanda y, durante unos años, no se habló del personal desde la perspectiva del coste. A pesar de que el gobierno había considerado oportuno recortar el salario del personal del NHS en términos reales.
Este año, eso ha cambiado. La presión sobre los costes ha vuelto, y ha vuelto con fuerza, como en los malos tiempos del turnaround. Las Juntas de Atención Integrada están recibiendo el apoyo de NHS England para controlar sus gastos. Los planes de crecimiento de la plantilla están siendo cuestionados por NHS England cuando los planes regionales presentados destacan la eficiencia como prioridad a la hora de considerar la plantilla. Y, por último, los costes nacionales son elevados y son noticia.
La rotación ha descendido desde los niveles de La Gran Dimisión, pero sigue siendo históricamente alta. Al mismo tiempo, los que se llevaron la peor parte de la pandemia han sufrido importantes daños morales (véase el artículo anterior), tienen más probabilidades de enfermar y abandonan la profesión más rápidamente.
Tras el impacto del COVID, ahora hay una mayor demanda subyacente de asistencia sanitaria, una demanda acumulada en listas de espera y menos personas para prestar asistencia. El equilibrio entre la oferta y la demanda no sólo se ha desequilibrado, sino que prácticamente se ha derrumbado.
A pesar de la tentación, no debemos volver a la antigua forma de planificar la mano de obra, en la que el valor sólo equivale al coste.
La nueva forma de planificar el personal, en la que valor equivale a eficiencia y eficacia
Cinco pasos para aportar valor a la planificación de los recursos humanos del SNS
En nuestra opinión, las organizaciones del SNS a todos los niveles sólo pueden corregir el rumbo incorporando valor a la planificación de la plantilla. Para ello:
- Paso 1: Elaborar planes de personal realistas que muestren la diferencia entre el personal necesario y el personal que podemos permitirnos, y mantener una conversación enérgica sobre cómo colmar esa diferencia a nivel ejecutivo, en lugar de ignorarla y esperar que se resuelva por sí sola.
- Paso 2: Demostrar el valor económico del personal sanitario para que los equipos financieros vean claramente que los recortes a corto plazo provocan un aumento de los costes a corto y largo plazo.
- Paso 3: Invertir en un liderazgo real y agradecido desde la primera línea hasta los departamentos centrales.
- Paso 4: Transformación dual: Permitir que el personal innove para resolver problemas mientras se llevan a cabo los grandes rediseños, porque sólo así se salvará la distancia.
- Paso 5: Definir las normas de trabajo en una época de gran actividad, para que el personal no cargue con el peso de las decisiones sobre quién recibirá asistencia.
Sólo mediante un planteamiento planificado para mejorar la eficiencia centrándonos en el personal, y mostrando su valor económico para la organización, podremos controlar los costes y satisfacer las necesidades de las organizaciones.
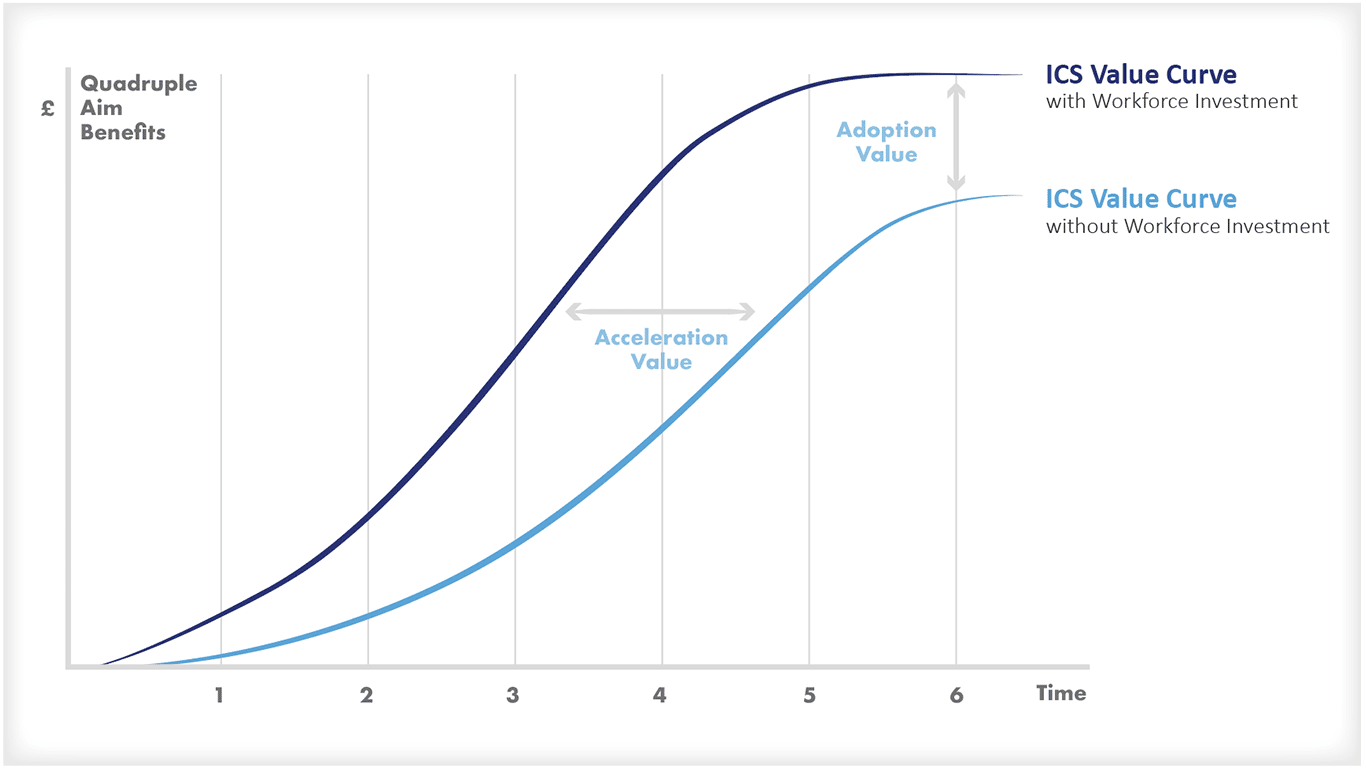
Paso 1: Elaborar planes de personal adecuados
En The Bumper Book of Health & Care Workforce PlanningColin detalla los aspectos básicos de la redacción de un buen plan de personal. Junto con consejos para elaborar realmente estos planes adecuados en lugar de hojas de cálculo bellamente elaboradas pero completamente inutilizables, incluye un proceso que cualquiera puede seguir. Los elementos clave son:
- Establecer claramente el reto para todas las organizaciones y personas del sistema, y alinear y supervisar la ejecución de las actividades en función de los principales retos.
- Centrarse en en realizar un pequeño número de cambios de gran repercusión a nivel central, uno de los cuales debería ser la creación de capacidades de liderazgo y gestión de categoría mundial.
- Considerar un equilibrio entre la transformación del sistema (gestión de la salud de la población, atención más cercana al paciente, etc.), el rediseño de áreas clave (cáncer, salud mental, atención urgente, etc.) y los programas de capacitación (crecimiento del personal propio, contratación internacional, liderazgo, etc.).
- Garantizar la inversión para destinarla a las prioridades.
Pero el planteamiento debe endurecerse y acelerarse AHORA, si queremos evitar que las necesidades financieras a corto plazo de las organizaciones inunden las necesidades del personal asistencial y perjudiquen las necesidades financieras a largo plazo.
Los planes de personal deben ser reales. Deben establecer el futuro que se necesita y, a continuación, deben debatirse a fondo entre los equipos ejecutivos, de modo que la diferencia entre lo que se necesita y lo que es asequible pueda comprenderse Y ABORDARSE. Y no esconderlo debajo de la alfombra como algo que se resolverá solo, porque el resultado es perjudicar al personal, dañar la estabilidad financiera a largo plazo de la organización y reducir la cantidad y la calidad de la asistencia.
No será una conversación fácil, pero planificar la forma de abordar la brecha (como el rediseño turboalimentado (véase más abajo)) puede crear una visión capaz de salvar la brecha.
Paso 2: Demostrar el valor económico del personal sanitario
En tiempos de control de gastos de personal, vemos las vacantes como una bendición: algo de dinero ahorrado para compensar los excesos presupuestarios. Pero, ¿qué quiere decir esto? Que el personal es coste, y que si tuviéramos menos gente, todo iría bien, como si la asistencia sanitaria real se produjera por arte de magia. La realidad es que el valor del personal reside en su prestación eficiente y eficaz de la asistencia sanitaria necesaria y de las valiosas actividades que la rodean. Sólo si existe y se presta puede tener valor, y tenemos que hacer un mejor trabajo para evaluar y celebrar el valor, así como comprender su coste de una manera mucho más madura.
Tenemos que reconocer todo el valor que tiene para nuestro personal trabajar en el SNS, y reconocer el valor de nuestro personal para el SNS .
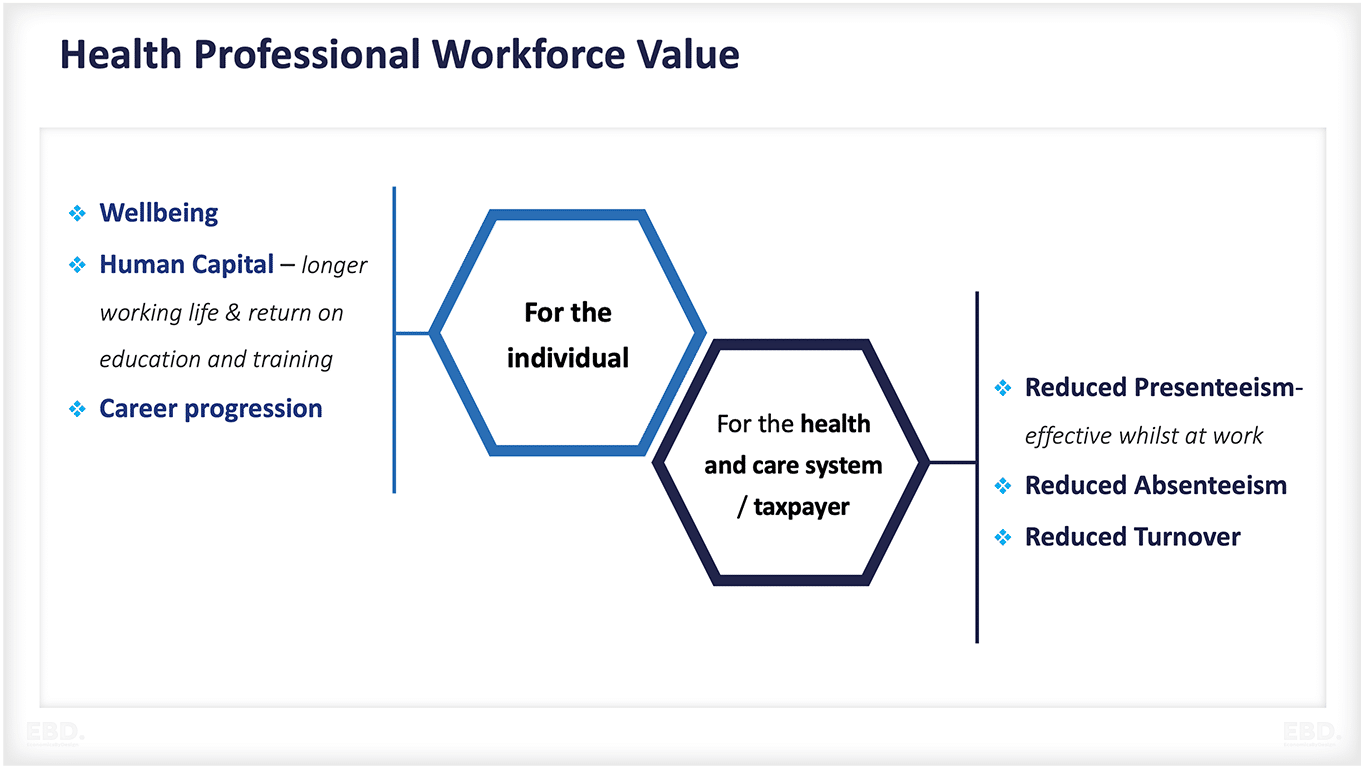
El verdadero coste del personal sanitario no está en lo que pagamos a las personas, sino en todo el dinero que se paga por la actividad que no es eficiente ni necesaria. Si quisiéramos una métrica que identificara con exactitud el coste del personal, nos fijaríamos en:
- Coste del tiempo perdido en actividades que no son valiosas
- Rendimiento insuficiente: se dedica a la atención sanitaria más tiempo del que sería óptimo para obtener el máximo valor.
- Coste de los cambios de carrera, debido a que la gente se marcha por motivos que no son los óptimos.
- Vacantes y enfermedad, porque eso significaría que no se está añadiendo valor.
- Presentismo: personas que acuden a hacer un trabajo que en realidad no beneficia al paciente y, por tanto, no añade valor.
- Coste de las personas que abandonan los cursos de formación porque no han tenido una buena experiencia
- Coste de la gente que se va porque la dirección no les ha inspirado, etc.
Nuestra planificación estratégica nacional de la mano de obra debe incorporar el valor de la inversión en programas de todo el sistema que aceleren el tiempo de formación, amplíen las carreras y, en particular, las carreras en el SNS, y que mejoren la productividad porque las personas trabajan según su ámbito de práctica y experimentan altos niveles de bienestar en el trabajo.
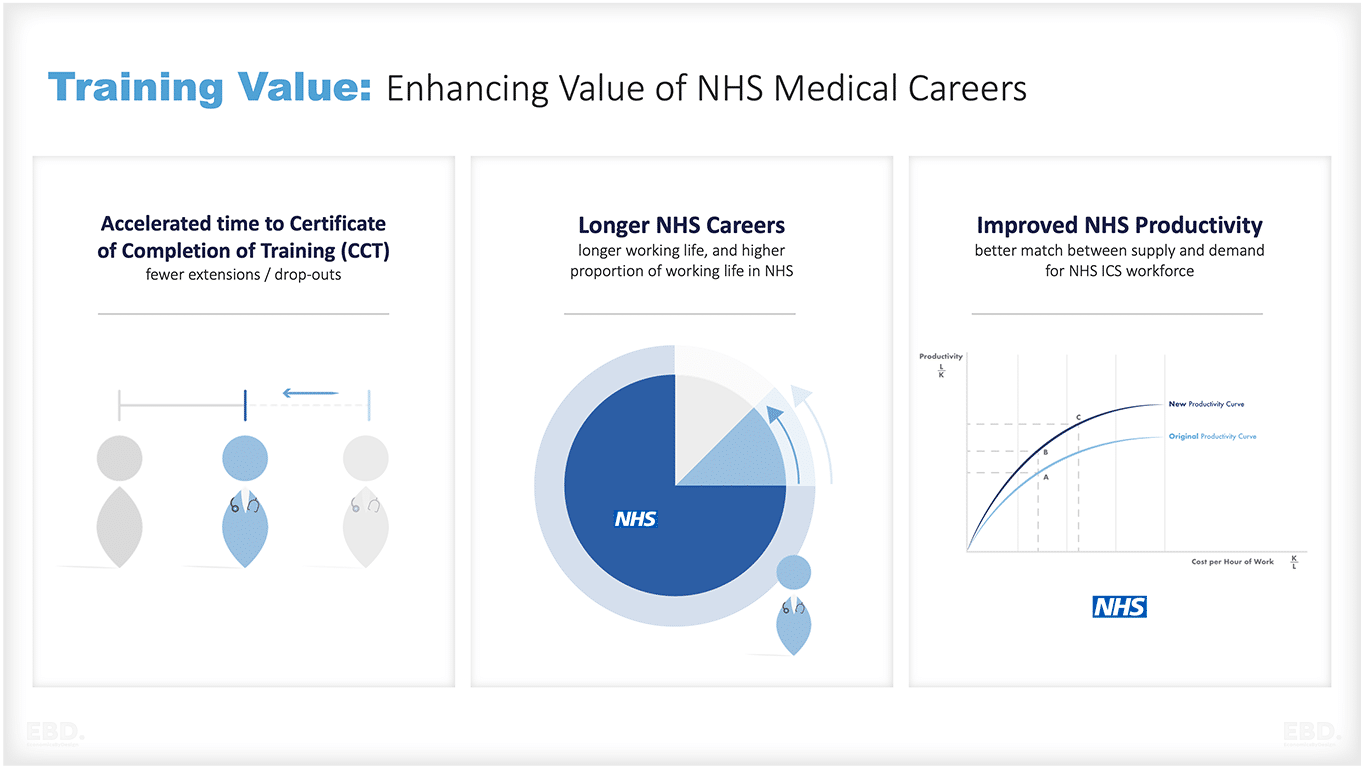
Nuestros planes de personal deben incluir estrategias para invertir en las competencias necesarias para la atención integrada, como la defensa del paciente, la comunicación eficaz, el trabajo en equipo multiprofesional, la atención centrada en las personas y el aprendizaje continuo. Deberíamos incluir en nuestros planes de personal estrategias de transformación de la mano de obra como:
- Mejorar las cualificaciones del personal sanitario, incluidos médicos (generalistas y especialistas), enfermeros, fisioterapeutas, farmacéuticos, otros profesionales sanitarios aliados y trabajadores sanitarios comunitarios.
- delegación de funciones: ampliación del ámbito de actuación recurriendo al personal sanitario en general para que asuma tareas que antes eran competencia de los profesionales médicos.
Sin nuestra mano de obra, nuestras ambiciones de atención integrada se quedarán en nada.
Paso 3: Invertir en liderazgo apreciativo
Incluso antes de que surgiera este problema, habríamos sostenido que la mejor inversión que puede hacerse es centrarse en las capacidades reales de liderazgo y gestión en la atención sanitaria. La calidad del liderazgo y la gestión de equipos, organizaciones y sistemas se traduce en un alto rendimiento, un alto nivel asistencial, una reducción de las listas de espera, una disminución de los costes y un aumento de la moral.
Ahora que el personal tiene muchas más opciones, será necesario darle un impulso, y los sistemas tendrán que valorar a su gente. El liderazgo apreciativo es una forma de hacerlo.
Paso 4: Doble transformación
Ya estábamos viendo cómo el reto del rediseño en sanidad y asistencia superaba la oferta de tiempo, personas y competencias para poder llevarlo a cabo. La falta de un funcionamiento adecuado del sistema, la elevada carga de trabajo y la inversión relativamente desestructurada en rediseño han conducido a un mundo en el que es necesaria la transformación en todos los sistemas sanitarios y asistenciales. Ahora, las cosas están mucho peor.
Centrarse en la salud de la población, sistemas digitales ágiles (aunque con un elemento humano), traslado de algunos elementos de la atención fuera de la atención secundaria, equipos comunitarios, mayor autogestión, uso de dispositivos portátiles y genómica, etc., son aspectos que deben estudiarse con rapidez y ponerse en práctica para afrontar los retos sanitarios y asistenciales de 2022 y más allá. Pero habrá que hacerlo bien y llevará tiempo.
Mientras tanto, hay un gran número de innovaciones en los modelos asistenciales, los modelos de personal, la tecnología y otros ámbitos que deben implantarse rápidamente en equipos y organizaciones. Necesitamos un sistema de transformación dualen el que los equipos dispongan de las competencias, el permiso, la estructura y el tiempo necesarios para innovar dentro de un marco que proteja la práctica actual, la equidad, la seguridad y la prudencia.
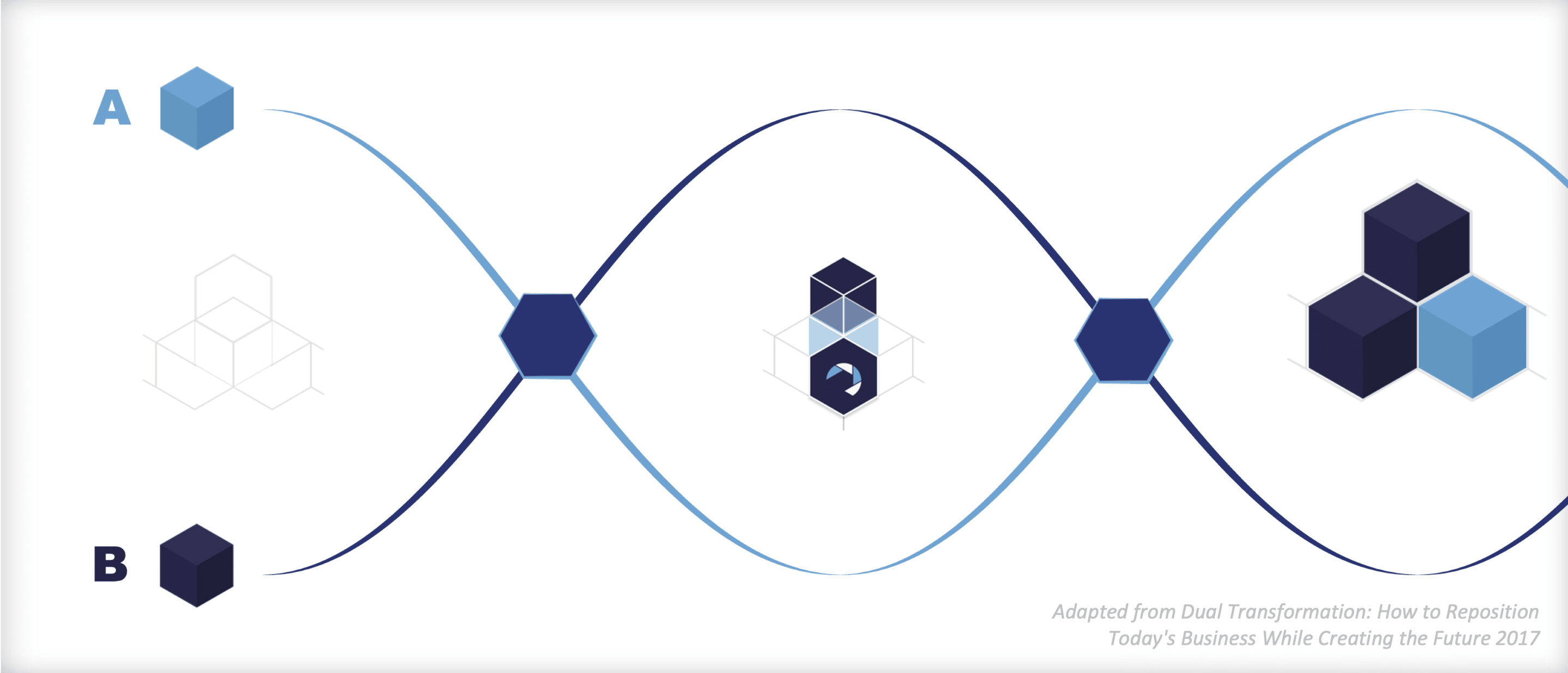
Paso 5: Las reglas de un mundo muy activo
En la actualidad, es difícil rediseñar la plantilla, ya que la demanda supera con creces la capacidad. El resultado es una enorme presión sobre el personal, que provoca daños morales y un círculo vicioso en el que el personal se va o se enferma, lo que aumenta la presión sobre los que quedan.
Pedirle a la gente que dedique tiempo a integrar la innovación, a asistir a cursos de desarrollo de liderazgo y a dirigir programas de rediseño del sistema, mientras se ocupa de la enorme presión de la demanda, no va a funcionar.
Tenemos que establecer las normas para un mundo en el que la demanda supera a la oferta: no podemos dejar siempre de lado el desarrollo porque tenemos que poner en marcha un programa de vacunación para el año nuevo, o porque hay que atender a este paciente.
Va a haber más crisis. Va a haber gente que ya debería haber recibido asistencia, haciendo cola a las puertas. Pero al ocuparnos constantemente del corto plazo, estamos poniendo en peligro el largo plazo. No debería ser el personal quien tomara todas las decisiones sobre lo que es, en esencia, el racionamiento de la asistencia sanitaria; si pedimos eso, corremos el riesgo de perjudicar y perder a esas personas.
Reflexiones finales - una taza medio llena...
Ningún problema es insuperable: sólo tenemos que centrarnos en debates reales sobre el número de personal que tenemos, en comprender el inmenso valor que crean para satisfacer la necesidad de salud y atención, y en controlar y recompensar eso en lugar de considerarlo un coste.
Sin embargo, rara vez se combinan las competencias de planificación y economía del personal. Esto supone una oportunidad real para que los sistemas incorporen valor a sus planes de personal desde el principio.
Al tratar la mano de obra como un activo y no como un coste, los sistemas sanitarios y asistenciales pueden traducir las necesidades sanitarias y los objetivos del triple objetivo en una declaración de demanda de mano de obra que vaya más allá de las prácticas tradicionales y los recuentos de personal uniprofesional.






















Ha sido una buena lectura esta tarde. Muchas gracias - inspirador. El triple de valor frente al coste. Así es.
Esperemos que los demás nos escuchen, ya que el principal reto no son las listas de espera o las cadenas de suministro (que sí son reales), sino la mano de obra. La pandemia desvaloriza nuestra mano de obra. Sí, han respondido con creatividad y pasión, pero fuera de lugar. Ahora hay un gran problema con el agotamiento y la pérdida de la profesión, sobre todo en las áreas STEM y en las mujeres.
Hay un gran espacio para la tecnología. Al igual que tú, soy un GRAN FAN de los wearables. Pero tenemos que innovar en los caminos que los utilizan, valorar a sus campeones y fundadores y mantener el conocimiento sobre lo que funciona, por qué, dónde y con quién.
Faltaba un liderazgo compasivo. No cometamos el mismo error en la próxima crisis.
Hola Adrian
Muchas gracias por su comentario. Es casi una vergüenza para mí la poca atención que los economistas como yo han prestado al valor de la mano de obra y a cómo aprovecharlo. Tu comentario sobre el agotamiento y las pérdidas para la profesión está muy bien hecho. Considero que la tecnología sanitaria digital es un elemento que permite a los pacientes y al personal, sobre todo al personal. Podemos diseñar modelos de personal que se centren en el aprovechamiento de este valor; todo lo que necesitamos es complementar las buenas prácticas existentes con una perspectiva económica.