Die Arbeitskräfte im Gesundheitswesen
Die Arbeitskräfte im Gesundheitswesen sind ein wesentlicher Bestandteil jedes erfolgreichen Gesundheitssystems. Es gibt viele verschiedene Berufe, die zusammen das Gesundheitspersonal ausmachen (siehe zum Beispiel: Arbeitskräfte im Gesundheitswesen: ein einfacher Leitfaden. Sie alle verfügen über Fähigkeiten, Fertigkeiten und Kompetenzen, die die maßgeschneiderte Ausbildung, Schulung und ständige berufliche Weiterentwicklung widerspiegeln, die sie benötigen, um ihrer Rolle entsprechende Gesundheitsdienstleistungen zu erbringen.
Um eine qualitativ hochwertige Versorgung zu gewährleisten, ist es daher unerlässlich, dass die Aus- und Weiterbildung der Arbeitskräfte im Gesundheitswesen den erforderlichen Standards entspricht. Dieser ökonomische Blickwinkel gibt einen Überblick über die wichtigsten Komponenten der Aus- und Weiterbildung für Gesundheitsberufe.
Was sind die traditionellen Modelle für die Aus- und Weiterbildung von Gesundheitsfachkräften?
Die traditionellen Modelle der allgemeinen und beruflichen Bildung umfassen:
- Erwerb von Grundkenntnissen in der Schule
- Vertiefung von Kenntnissen und Fähigkeiten durch Hochschulen und/oder eine höhere Bildungseinrichtung, oft in Kombination mit Praktika in klinischen Einrichtungen
- Fachwissen, Fähigkeiten und Fertigkeiten durch postgraduale Ausbildung, wiederum in Kombination mit Praktika in klinischen Einrichtungen
- Aus- und Fortbildung am Arbeitsplatz, die von Gesundheitsdienstleistern/Arbeitgebern angeboten und von Berufsverbänden unterstützt wird
- kontinuierliche berufliche Weiterentwicklung durch Teilnahme an Lernveranstaltungen und Lernerfahrungen.
Es ist eine komplexe Partnerschaft zwischen einzelnen Auszubildenden, Betreuern, Arbeitgebern, Bildungseinrichtungen und Berufsverbänden. Jeder Beruf hat seinen eigenen Weg, und jedes Land hat seine eigenen Anforderungen für die Praxisregistrierung und seine eigenen Regelungen für das System.
Häufig sind Einrichtungen, die die Aus- und Weiterbildung von Arbeitskräften im Gesundheitswesen unterstützen, auch in der Forschung und Entwicklung tätig. Die Grenzen zwischen Leistungserbringung, Ausbildung und Forschung können verschwimmen, da die engen Wechselbeziehungen zur Verbesserung der Qualität aller drei Bereiche beitragen.
Welche Innovationen gibt es in der Aus- und Weiterbildung von Gesundheitsfachkräften?
Die traditionellen Modelle für die Aus- und Weiterbildung von Angehörigen der Gesundheitsberufe haben sich in den letzten zehn Jahren rasch weiterentwickelt. Insbesondere die Technologie hat es ermöglicht, dass Fernunterrichtsoptionen, webbasierte Lernprogramme, Simulationen und virtuelle Realitätserfahrungen genutzt werden können, um den Erwerb und die Beibehaltung von Wissen und Fähigkeiten zu erleichtern.
Im Zuge der Entwicklung integrierter Pflegesysteme wurden neue Ausbildungsprogramme entwickelt, um eine verbesserte Praxis und fortgeschrittene Praxis sowie multiprofessionelles Lernen zu fördern. Es wurden postgraduale Abschlüsse in fortgeschrittener Praxis entwickelt, die klinische Praxis, Führung, Management, Forschung und Bildung abdecken.
Die Ausbildung wird zunehmend nicht mehr nur auf der Grundlage der "Dienstzeit" durchgeführt, sondern basiert auf dem Nachweis von Kompetenz und Fähigkeiten.
Wie funktioniert ein Ausbildungsweg?
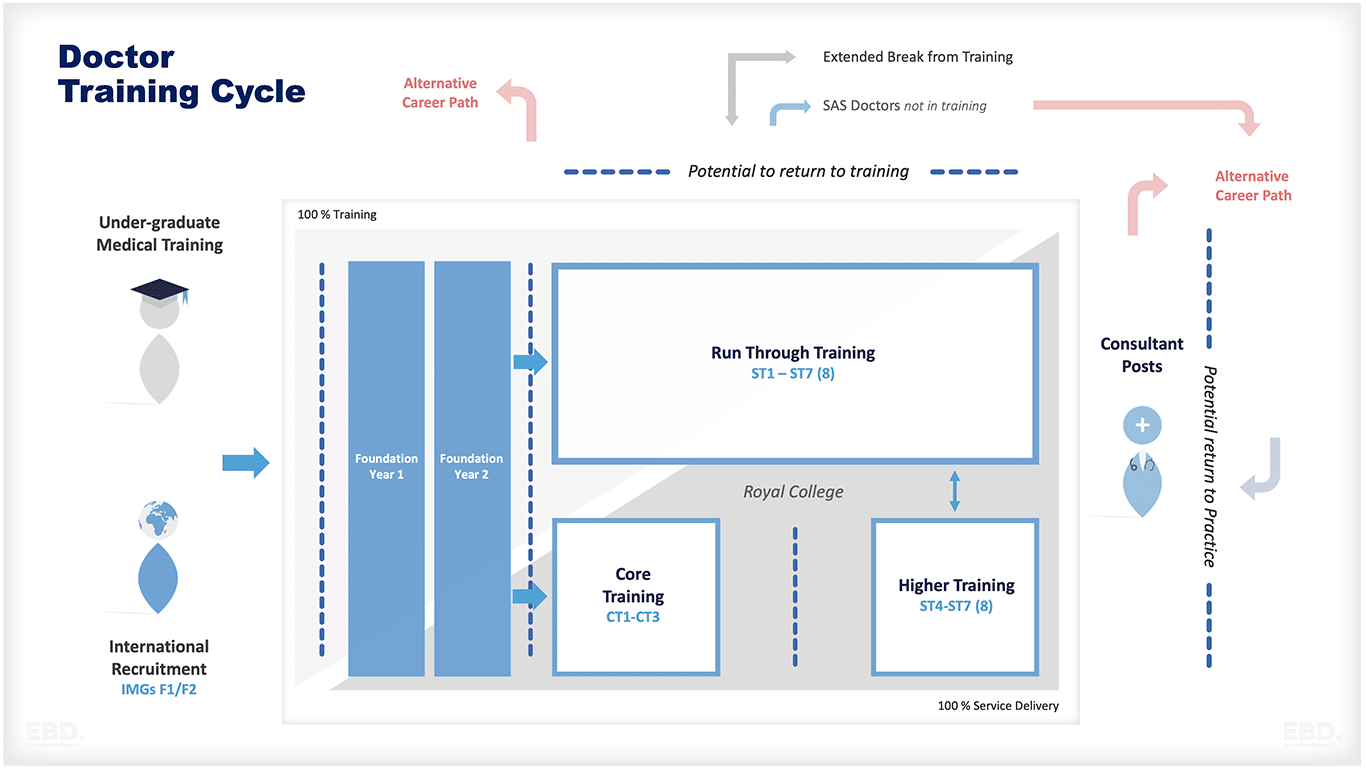
Die folgende Abbildung zeigt einen typischen Ausbildungsweg für einen Arzt im Vereinigten Königreich.
Medizinische Hochschulen im Grundstudium
Je nach gewähltem Weg kann es zwischen vier und sieben Jahren dauern. Es wird von Hochschulen angeboten, die medizinische Fakultäten beherbergen, die mit Lehrkrankenhäusern für klinische Praktika verbunden sind.
Hier sind einige Beispiele für medizinische Schulen und Lehrkrankenhäuser aus der ganzen Welt:
UK
University of Oxford, Imperial College London, King's College London, University College London, University of Cambridge, University of Manchester.
Royal Free Hospital, St Thomas' Hospital, Great Ormond Street Hospital, Guy's and St Thomas', NHS Foundation Trust und University College London Hospitals.
USA
Harvard Medical School, Johns Hopkins School of Medicine, Stanford School of Medicine und Duke University School of Medicine.
Massachusetts General Hospital, Mayo Clinic, Cleveland Clinic, Johns Hopkins Hospital und UCLA Medical Center.
Europa
RWTH Aachen, Technische Universität, Deutschland; Karolinska Institutet in Schweden; Universität Uppsala in Schweden; Université Paris-Descartes, Frankreich und Ludwig-Maximilians-Universität München, Deutschland.
Charité-Universitätsmedizin Berlin, Hospital Clínic de Barcelona, Academic Medical Centre Amsterdam und Helsinki University Central Hospital.
Kanada
Medizinische Fakultät der Universität Toronto, medizinische Fakultät der McGill University, McMaster University, Michael G. DeGroote School of Medicine und medizinische Fakultät der University of British Columbia.
Das Ottawa Hospital, das Toronto General Hospital und das Vancouver General Hospital.
Indien
Sri Ramachandra Medical College and Research Institute, All India Institute of Medical Sciences, Jawaharlal Nehru Medical College und Bangalore Medical College.
All India Institute of Medical Sciences, Christian Medical College Vellore, Postgraduate Institute of Medical Education & Research (PGIMER) und Apollo Hospitals.
Südamerika
Universidade Federal do Rio de Janeiro, Universidad Nacional Autónoma de México, Pontificia Universidad Católica Argentina und Universidad Peruana Cayetano Heredia.
Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo, Instituto Nacional de Cancerología.
Asien
National Taiwan University College of Medicine, Seoul National University College of Medicine, Peking University Health Science Center and The Medical School of Zhejiang University, Ateneo School of Medicine and Public Health, National University of Singapore Yong Loo Lin School of Medicine, The University of the Philippines College of Medicine.
National Taiwan University Hospital, Seoul National University Bundang Hospital, Peking Union Medical College Hospital, Siriraj Hospital, The Philippines General Hospital, Singapore General Hospital und Chiang Mai University Faculty of Medicine.
Afrika
Fakultät für Gesundheitswissenschaften der Universität Kapstadt, Medizinische Fakultät der Universität Kairo, Makerere Medical School und Aga Khan University Medical College.
Groote Schuur Hospital in Südafrika, Kenyatta National Referral & Teaching Hospitals in Kenia, Muhimbili National Hospital in Tansania und das University of Ibadan Teaching Hospital in Nigeria.
Australien
Monash University Medical School, University of Melbourne Medical School, University of Sydney Medical School und University of Queensland Medical School.
Royal Prince Alfred Hospital, The Alfred Hospital und St. Vincent's Hospital Australien.
Die globale medizinische Ausbildungslandschaft entwickelt sich ständig weiter. Jedes Jahr werden neue Schulen und Krankenhäuser gegründet, um die ehrgeizigen Ziele zu erreichen, die sich die jeweiligen Länder für die Gesundheitsversorgung und -standards gesetzt haben. Daher gibt es auch eine Vielzahl von Ausbildungsmöglichkeiten für Ärzte, Krankenschwestern und andere Fachkräfte im Gesundheitswesen, die sich weiterbilden oder auf bestimmte Bereiche spezialisieren möchten.
Ausbildung der Stiftung
Dies ist eine Brücke zwischen dem Medizinstudium und der Arbeit als angehender Berater. Die volle Zulassung erfolgt nach dem FY1. Das Foundation Year Programme wird landesweit vom UK Foundation Programme Office (UKFPO) durchgeführt und findet in krankenhausbasierten Foundation Schools statt. Die Trainees werden für eine Vollzeittätigkeit bezahlt, sind aber hauptsächlich an Ausbildungsaktivitäten im Rahmen der Rotation beteiligt. Die Stellen werden durch national finanzierte Gehaltszuschüsse stark subventioniert.
Einige Beispiele für Stiftungsschulen:
UK
Guy's and St. Thomas' NHS Foundation Trust, University College London Hospitals (UCLH) NHS Foundation Trust und Imperial College Healthcare NHS Trust
USA
Brigham and Women's Hospital, Duke University Medical Center und Mayo Clinic
Europa
Charité-Universitätsmedizin Berlin, Hospices Civils de Lyon und Ziekenhuis Oost Limburg
Indien
All India Institute of Medical Sciences (AIIMS), Postgraduate Institute of Medical Education & Research (PGIMER) und Christian Medical College Vellore
Südamerika
Fundação Faculdade Federal de Ciências Médicas da Paraíba, Hospital Universitario San Ignacio und Instituto Nacional de Cancerología.
Asien
National Taiwan University Hospital, Chulalongkorn University Faculty of Medicine at King Chulalongkorn Memorial Hospital und Seoul National University Bundang Hospital, Chiang Mai University Faculty of Medicine, Institut Kesihatan Umum Malaysia (IKUM) und Singapore General Hospital.
Afrika
Groote Schuur Hospital, Muhimbili National Hospital und Kenyatta National Referral & Teaching Hospitals.
Australien
Das Royal Prince Alfred Hospital, das St. Vincent's Hospital und das Westmead Hospital
Spezialisierte Ausbildung
Der weitere Verlauf der Facharztausbildung hängt vom jeweiligen Fachgebiet ab. Die Ausbildung zum Facharzt für Allgemeinmedizin dauert 3 Jahre nach der Grundausbildung. Die Facharztausbildung kann für bestimmte Fachrichtungen durchlaufen werden ODER sie kann in eine Grundausbildung und eine anschließende höhere Ausbildung aufgeteilt werden. Die Auszubildenden erhalten eine Vollzeitvergütung und werden von ihren Arbeitgebern bezahlt, die durch nationale Zuschüsse unterstützt werden. Die Auszubildenden rotieren auf Stellen, die von den regionalen Dekanaten zugewiesen/genehmigt werden.
Die Royal Colleges verlangen von den Bewerbern das Bestehen von Mitgliedschaftsprüfungen, um die Grundausbildung und die Spezialausbildung zu absolvieren - jedes College erhebt seine eigenen Gebühren. Die Rekrutierung wird auf nationaler Ebene koordiniert. Die Gesamtausbildung wird mit der Verleihung des Zertifikats über den Abschluss der Ausbildung durch den General Medical Council (GMC) abgeschlossen.
Im Vereinigten Königreich sind Facharztausbildung und Leistungserbringung eng miteinander verwoben. Es wird davon ausgegangen, dass Ärzte in der Ausbildung im NHS etwa 50 % ihrer Zeit mit der Erbringung von Dienstleistungen ohne Aufsicht verbringen. Diese Zahl ist zu Beginn ihrer Facharztausbildung niedriger, aber viel höher, wenn sie ihre Facharztausbildung abgeschlossen haben.
In Europa ist die Rotation der Stellen für die Facharztausbildung üblicher, und die Betreuung ist von Land zu Land unterschiedlich. Die Facharztqualifikationen werden vom European Board of Medical Assessors (EBMA) vergeben, aber der Prozess und die Struktur der Facharztausbildung können je nach Land unterschiedlich sein.
In Asien sind Rotation und Supervision üblicher. Die Gebühren sind von Land zu Land unterschiedlich - in Japan gibt es eine feste Gebühr für die Fachprüfungen, in Singapur hingegen sind die Gebühren je nach Fachgebiet unterschiedlich hoch). Die Ausbildung kann direkt von Arbeitgebern oder Einzelpersonen finanziert werden, aber auch Stipendien und Zuschüsse von der Regierung und anderen Quellen sind möglich.
In Afrika haben einige Länder kompetenzbasierte Ausbildungssysteme entwickelt, während andere noch eher traditionelle Formate verwenden. Die Aufsicht ist unterschiedlich und die Gebühren variieren von Land zu Land. In einigen afrikanischen Ländern wird die medizinische Ausbildung stark subventioniert, wobei Zuschüsse von der Regierung oder aus anderen Quellen gewährt werden.
In Australien und Neuseeland werden Facharzttitel vom Australian Medical Council (AMC) und dem Medical Council of New Zealand (MCNZ) vergeben. Die Betreuung erfolgt in der Regel durch Supervisoren, die die entsprechenden Prüfungen in ihrem Fachgebiet bestanden haben. Von den Bewerbern wird erwartet, dass sie die Ausbildung abschließen, um für die Registrierung bei einer medizinischen Berufsorganisation in Frage zu kommen.
Anmeldung
Es gibt drei Arten der GMC-Registrierung:
- Vorläufige Zulassung - ermöglicht es einem neu qualifizierten Arzt, die allgemeine klinische Ausbildung zu absolvieren, die für eine vollständige Zulassung erforderlich ist = dies geschieht nach Abschluss des Medizinstudiums
- Vollständig - erlaubt es Ärzten, unbeaufsichtigt im NHS oder in einer privaten Praxis zu arbeiten = dies geschieht am Ende des Foundation Year 1
- Spezialist - dies ist erforderlich, um als Berater zu arbeiten = dies geschieht am Ende der Facharztausbildung.
Ausbildungskosten
Nach Schätzungen des PSSRU Unit Costs of Health & Social Care kostet ein fünfjähriges Medizinstudium pro Student etwa 250.000 £ (2022). Rechnet man die zweijährige Grundausbildung hinzu, erhöht sich dieser Betrag auf 327.000 £. Mit dem Erreichen der Facharztebene steigen die Gesamtkosten auf 584.000 £.
Zu diesen Kosten gehören Studiengebühren, Lebenshaltungskosten und Verdienstausfall, Famulaturen und Gehälter der Ärzte in der Ausbildung. Der größte Teil der Ausbildung wird von der Regierung bezahlt, aber ein Teil der Studiengebühren - sowie Miete und Lebenshaltungskosten - wird von den Studierenden selbst getragen.
Innovation in der medizinischen Ausbildung
Auch die Möglichkeiten zur Nutzung innovativer Ausbildungsprogramme wie Lehrlingsausbildungen nehmen zu. Ab 2023 wird es im Vereinigten Königreich möglich sein, sich im Rahmen einer neuen Ausbildung zum Arzt (Medical Doctor Degree Apprenticeship) zum Arzt ausbilden zu lassen.
Eine weitere interessante Initiative sind die "Credentials". Ein Beispiel dafür ist das "Credential in Breast Disease Management" für Ärzte, die ihre Grundausbildung abgeschlossen haben und sich drei Jahre lang als "Breast Clinician" spezialisieren. Lesen Sie mehr darüber in unserer Fallstudie "Economic Lens".
Der NHS verfügt auch über ein Programm für technologiegestütztes Lernen. Der Einsatz von Simulationen, digitalen Werkzeugen und fortgeschrittenen Kommunikationstechniken bietet Medizinern die Möglichkeit, Modelle der Einzelsupervision durch Modelle der Supervision unter Gleichgesinnten zu ergänzen, was den gesamten Supervisionsbedarf in der ärztlichen Ausbildung verringern dürfte.
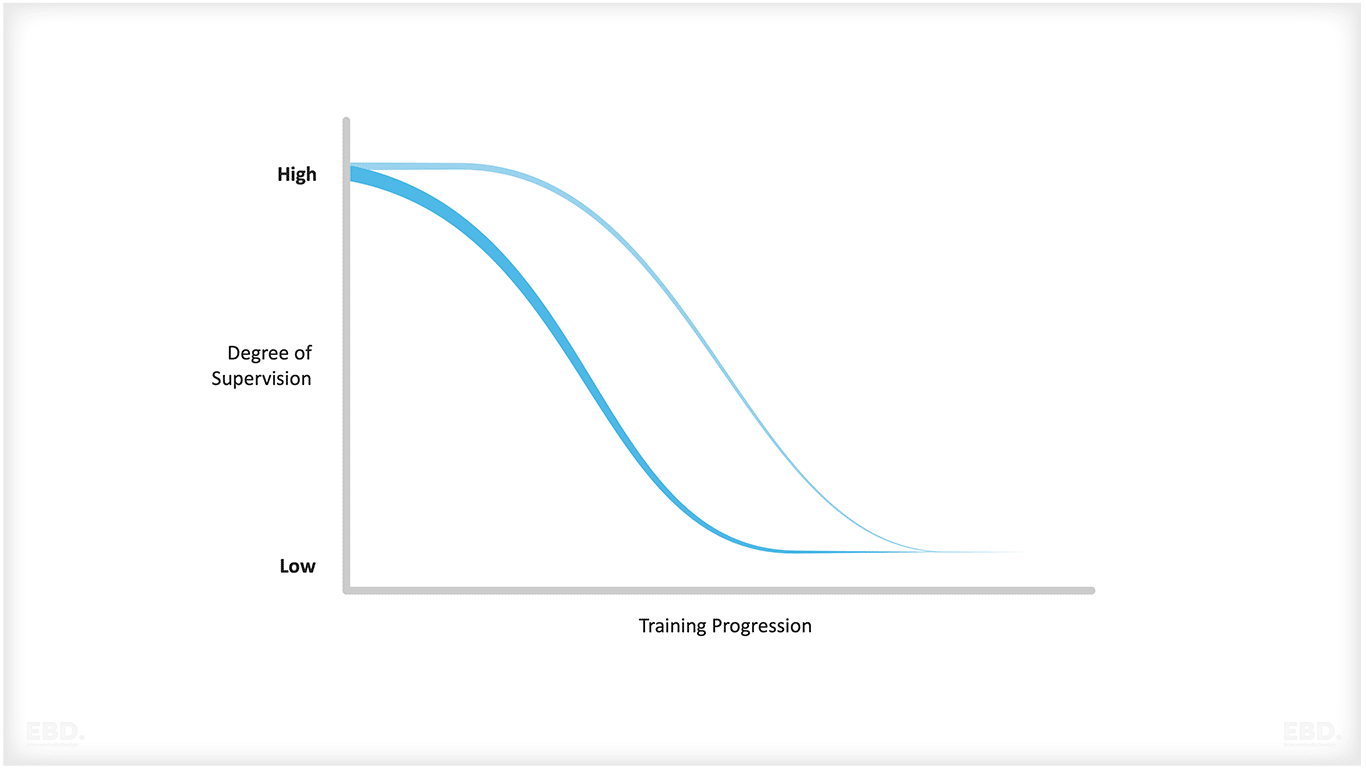
Was ist kontinuierliche berufliche Entwicklung?
Von den Beschäftigten im Gesundheitswesen wird zunehmend erwartet, dass sie ihre Kenntnisse und Fähigkeiten aufrechterhalten. Die Gesundheitsversorgung wird ständig erneuert und verbessert, und es ist von entscheidender Bedeutung, dass die Angehörigen der Gesundheitsberufe mit den neuesten Erkenntnissen und Praxisstandards Schritt halten.
Die kontinuierliche berufliche Weiterbildung umfasst die Teilnahme an Konferenzen und Seminaren, die Teilnahme an Online-Kursen und das Lernen von Gleichgesinnten. Dazu gehört auch das Schreiben für Fachzeitschriften oder die Durchführung von Forschungsprojekten.
Häufig verlangen die Aufsichtsbehörden, dass Angehörige der Gesundheitsberufe an akkreditierten Programmen zur ständigen beruflichen Weiterbildung teilnehmen, um ihre Approbation zu behalten. Es gibt jedoch erhebliche Unterschiede zwischen den Ländern.
Eine europäische Studie (EAHC/2013) hat gezeigt, dass es in allen EU-Mitgliedstaaten große Unterschiede darin gibt, ob und für welche Berufe eine kontinuierliche berufliche Weiterbildung vorgeschrieben ist, und dass es auch Unterschiede darin gibt, ob die Teilnahme an der kontinuierlichen beruflichen Weiterbildung mit der Überprüfung der Berufszulassung verbunden ist.
In Österreich beispielsweise waren alle wichtigen Berufsgruppen (Apotheker, Ärzte, Hebammen, Krankenschwestern und -pfleger sowie Zahnärzte) gesetzlich verpflichtet, an einer kontinuierlichen beruflichen Weiterbildung teilzunehmen; diese war jedoch nicht mit der Zulassung zur Berufsausübung verbunden. In Schweden gab es für keinen dieser Berufe ein Mandat zur ständigen beruflichen Weiterbildung.
Was ist die Rolle der Berufsregulierungsbehörden?
Jedes Land hat seine eigenen Regelungen für die Regulierung der Angehörigen der Gesundheitsberufe und legt die Anforderungen für die Registrierung und die Zulassung zur Berufsausübung fest. Im Allgemeinen haben diese Regulierungsbehörden eine grundlegende Sorgfaltspflicht zum Schutz der Patienten und sind dafür verantwortlich:
- Festlegung von Standards, die von Einzelpersonen in Bezug auf Kompetenz, Verhalten, Ethik usw. erfüllt werden müssen.
- Festlegung von Standards für Aus- und Weiterbildungskurse und klinische Praktika
- Führung eines öffentlichen Registers der Personen, die über eine Zulassung zur Berufsausübung verfügen
- sich mit Beschwerden befassen und die fortdauernde Eignung für die Ausübung der Tätigkeit beurteilen.
Einige Berufsregulierungsbehörden sind aus Berufsverbänden hervorgegangen, die ursprünglich gegründet wurden, um die beruflichen Interessen einer Gruppe von Fachkräften im Gesundheitswesen zu vertreten und zu schützen.
Hier besteht ein potenzieller Interessenkonflikt - zwischen der Vertretung der Interessen des Berufsstandes und der Gewährleistung der Patientensicherheit. Deshalb muss es eine klare Trennung zwischen Berufsverbänden und Regulierungsbehörden geben, wobei letztere die Gesamtverantwortung für die Festlegung von Standards sowie die Regulierung und Überwachung der beruflichen Praxis tragen.
Eine kürzlich durchgeführte weltweite Erhebung über Regulierungsbehörden (Besancon et al. LINK) ergab, dass etwa die Hälfte der Regulierungssysteme für Angehörige der Gesundheitsberufe staatliche Regulierungsbehörden sind, mehr als ein Viertel fällt in den Zuständigkeitsbereich eines Berufsverbands, und der Rest ist eine Kombination aus beidem. Dabei gab es kaum Unterschiede zwischen den einzelnen Berufsgruppen.
Was sind die größten Herausforderungen in der Aus- und Weiterbildung von Gesundheitsfachkräften?
Es gibt eine Reihe von Herausforderungen bei der Durchführung einer effektiven Aus- und Weiterbildung von Gesundheitsfachkräften. Dazu gehören:
Mit dem technischen Fortschritt Schritt halten
Das rasante Innovationstempo bedeutet, dass die Angehörigen der Gesundheitsberufe mit den digitalen und wissenschaftlichen Entwicklungen Schritt halten müssen und in der Lage sein müssen, sie in ihrer täglichen Praxis effektiv zu nutzen. Kontinuierliche berufliche Weiterbildung kann dabei helfen, aber die Aufsicht, die Konsistenz und die Beziehung zu den Eignungstests für die Praxis sind von Beruf zu Beruf und von Land zu Land unterschiedlich.
Qualitätssicherung
Die Sicherstellung, dass die Ausbildungsprogramme den Bedürfnissen des Gesundheitswesens entsprechen und auf einem gleichbleibend hohen Niveau durchgeführt werden, ist komplex. Sie hängt davon ab, dass wirksame Qualitätssicherungssysteme mit spezifischen Standards für jeden Beruf vorhanden sind.
Kosten
Die Entwicklung eines Lehrplans und die Durchführung von Schulungskursen, die den erforderlichen Standards entsprechen, können mit erheblichen Kosten verbunden sein. Dies kann in ressourcenarmen Gebieten eine besondere Herausforderung darstellen.
Ein Gleichgewicht zwischen Theorie und Praxis herstellen
Die Aus- und Weiterbildung im Gesundheitswesen muss den Absolventen sowohl die theoretische Wissensbasis als auch die praktischen Fähigkeiten vermitteln, die für eine sichere klinische Praxis erforderlich sind. Dies ist in kurzen Ausbildungsprogrammen oft nur schwer zu erreichen, insbesondere in Umgebungen, in denen die Ressourcen begrenzt sind.
Eigenkapital
Die Beseitigung von Ungleichheiten beim Zugang zu Bildung und Ausbildung für alle Angehörigen der Gesundheitsberufe, unabhängig von Geschlecht, ethnischer Zugehörigkeit oder sozioökonomischem Hintergrund, ist in allen Ländern eine echte Herausforderung. Es ist besonders wichtig, dass die Fachkräfte des Gesundheitswesens die Patienten und die Regionen repräsentieren, in denen sie arbeiten.
Messung der Ergebnisse
Die Bewertung der Ergebnisse von Aus- und Weiterbildungsprogrammen für den Einzelnen und der Auswirkungen auf die Gesundheitsergebnisse ist äußerst schwierig, aber wichtig, wenn eine effektive, qualitativ hochwertige klinische Praxis in allen Disziplinen aufrechterhalten werden soll.
Um sicherzustellen, dass die Angehörigen der Gesundheitsberufe angemessen ausgebildet und kompetent sind, um sicher zu praktizieren, müssen die Regulierungsbehörden für die Gesundheitsberufe dafür sorgen, dass die Anbieter von Aus- und Weiterbildungskursen und klinischen Praktika Mindeststandards erfüllen, damit die Absolventen kompetent und sicher praktizieren können.
Die Regulierungsbehörden sollten auch mit den Berufsverbänden zusammenarbeiten, um sicherzustellen, dass die Ausbildungsprogramme mit den technologischen Fortschritten Schritt halten, und sich darum bemühen, allen Angehörigen der Gesundheitsberufe einen gleichberechtigten Zugang zur Aus- und Weiterbildung zu gewährleisten. Und schließlich müssen sie die Ergebnisse von Aus- und Weiterbildungsprogrammen messen, um ihre Auswirkungen auf die Gesundheit zu bewerten.
Arbeitskräfteplanung
Häufig besteht eine Diskrepanz zwischen der Zahl der Studienplätze und der Zahl der klinischen Ausbildungsplätze, die für das Fortschreiten des Ausbildungs- und Entwicklungsweges erforderlich sind. Wenn die Regierungen eine führende Rolle bei der Personalplanung übernehmen, können diese Risiken etwas abgemildert werden.
Wenn jedoch die Aus- und Weiterbildung der Arbeitskräfte im Gesundheitswesen nicht koordiniert ist, kann es zu ernsthaften Engpässen kommen, die zu vergeudeten Anstrengungen und Talenten und/oder zu einem Mangel an bestimmten Personalgruppen führen.
Eine Erörterung der Herausforderungen im Zusammenhang mit der Personalplanung finden Sie in diesem Wirtschaftsbericht.
Was sind die wichtigsten Kosten für die Aus- und Weiterbildung von Gesundheitsfachkräften?
Die Aus- und Weiterbildung von Fachkräften im Gesundheitswesen kann sehr teuer sein. Zu den Kosten gehören die Bereitstellung von Infrastrukturen wie Spezialausrüstungen und Laborräumen, die Gehälter für das Personal, das die Ausbildung durchführt, die Kosten für die Entwicklung von Lehrplänen sowie Prüfungs- und Bewertungsgebühren. Diese Kosten können je nach Art des Fachgebiets und dem Ort, an dem die Aus- oder Weiterbildung stattfindet, variieren. In Einrichtungen mit begrenzten Ressourcen können diese Kosten unerschwinglich hoch sein.
Zusätzlich zu diesen Kosten sind auch finanzielle Kosten und Opportunitätskosten zu berücksichtigen. Dazu gehören die Kosten für Produktivitätsverluste während der Aus- und Weiterbildung von Fachkräften des Gesundheitswesens, die Kosten für die Rekrutierung und Schulung von Ersatzpersonal und die Umsatzeinbußen, die sich aus einem geringeren Patientendurchsatz aufgrund der Abwesenheit des Personals zu Studien- oder Schulungszwecken ergeben.
Insgesamt ist die Aus- und Weiterbildung von Fachkräften im Gesundheitswesen eine der größten Einzelinvestitionen, die ein Gesundheitssystem tätigt. Es muss unbedingt sichergestellt werden, dass alle Kosten berücksichtigt werden, wenn Entscheidungen über Investitionen in Aus- und Weiterbildungsprogramme für Angehörige der Gesundheitsberufe getroffen werden.
Nach Schätzungen des PSSRU Unit Costs of Health & Social Care kostet die Ausbildung einer Krankenschwester, eines Physiotherapeuten, eines Ergotherapeuten, eines Sprachtherapeuten, eines Diätassistenten, eines Röntgenassistenten und eines Sozialarbeiters im Vereinigten Königreich zwischen 65.000 und 66.000 £. Im Vergleich dazu belaufen sich die Kosten für die Ausbildung eines Arztes bis zur FY1-Stufe (Zulassung) auf etwa 312.000 £.
Nützliche Referenzen
Weltgesundheitsorganisation: Globale Strategie für Humanressourcen im Gesundheitswesen: Arbeitskräfte 2030 (2016)
Okoroafor, S.C., Ahmat, A., Asamani, J.A. et al. An overview of health workforce education and accreditation in Africa: implications for scaling-up capacity and quality. Hum Resour Health 20, 37 (2022). https://doi.org/10.1186/s12960-022-00735-y
Besancon, LJR. Rockey, P. Zanten, M. "Regulation of Health Professions: Disparate Worldwide Approaches are a Challenge to Harmonization" (2012) World Medical Journal 58(4)( 127-136
EAHC/2013/Health/07 - Studie über die Überprüfung und Kartierung der kontinuierlichen beruflichen Entwicklung und des lebenslangen Lernens für Angehörige der Gesundheitsberufe in der EU
Vertrag Nr. 2013 62 02 FINALBERICHT.
PSSRU Unit Costs of Health & Social Care. Universität von Kent (UK). https://www.pssru.ac.uk/project-pages/unit-costs/
Korpal, M., Kvas, Z., Abrahamowicz, M., et al "Cost Analysis of Health Professional Education: A Systematic Review" (2018) PLoS One 13(10): e0205218. doi: 10.1371/journal.pone .0205218 https://journals.plos.org/plosone/article?id=10.1371/journal.pone .0205218 Accessed 27 March 2021.
Kaufman, D., Chen, L., Ivers, L., et al "Cost-effectiveness of human resources for health interventions" (2016) Human Resources for Health 14:64. https://hrh.bmj.com/content/14/1/64 Accessed 27 March 2021.